Токсоплазмоз при беременности: симптомы и последствия
Содержание:
- Заражение токсоплазмозом
- Пути заражения токсоплазмой
- Токсоплазмоз IgG положительный
- Комментарии пользователей
- Хватит себя обманывать
- Симптомы инфекции и методы ее диагностики
- Последствия для плода от развития токсоплазмоза
- Лечение токсоплазмоза при беременности
- Токсоплазмоз: понятие и пути заражения
- Токсоплазмоз при беременности
- Лечение токсоплазмоза
Заражение токсоплазмозом
Заболевание токсоплазмозом становится возможным при попадании в организм человека специфического возбудителя Toxoplasmagondii, относящегося к типу простейших. Возбудитель токсоплазмоза чрезвычайно подвижен и имеет полулунную форму. Жизнедеятельность токсоплазмы протекает циклично и состоит из стадий полового, а также бесполого размножения.
Заражение человека токсоплазмой происходит преимущественно контактным методом от домашних животных, выступающих в роли окончательного хозяина для паразита, так как в их организме совершается половое размножение токсоплазмы. Больное животное в большой концентрации выделяет паразитов в окружающую среду через биологические жидкости. Человек для токсоплазмы является лишь промежуточным хозяином и его заражение возможно алиментарным, контактным, трансмиссивным и даже воздушно-капельным способом.
Токсоплазмоз у беременных часто осложняется трансплацентарным проникновением возбудителя к плоду и развитием врожденного токсоплазмоза. Заражение алиментарным путем наблюдается при человеком инфицированных мясных продуктов, которые предварительно термически не обработаны.
После первичного инфицирования человека токсоплазмами происходит размножение паразита в просвете кишечника с дальнейшим лимфогенным, а также гематогенным распространением. При лимфогенной диссеминации токсоплазмы у пациента отмечается развитие активного воспалительного процесса в лимфатических узлах. Паразитемия при токсоплазмозе, как правило, кратковременная, однако, попадание токсоплазмы в те или иные внутренние органы сопровождается развитием воспалительного ответа. Наиболее восприимчивыми к токсоплазме являются структуры нервной системы, сетчатка, миокард и печень, где отмечается внутриклеточное и экстрацеллюлярное скопление токсоплазм.
Хронический токсоплазмоз в патоморфологическом отношении представляет собой формирование своеобразных токсоплазменных цист в различных тканях человеческого организма. При минимальной дисфункции иммунной системы человека происходит активизация паразита с развитием развернутой клинической симптоматики. Патоморфологическим субстратом токсоплазменного поражения структур нервной системы является формирование очагов воспаления, васкулита, обструкции ликворных путей с развитием гидроцефалии. Кроме того, в структуре мозговой ткани при токсоплазмозе формируется множество милиарных гранулем, субстратом которых являются эпителиоидные клетки, лимфоциты, моноциты и эозинофилы.
При поражении токсоплазмой беременной женщины на ранних сроках беременности отмечается абортивное течение или внутриутробная гибель плода. В ситуации, когда токсоплазма поражает организм беременной женщины на поздних сроках вынашивания, у новорожденного ребенка отмечается врожденный токсоплазмоз.
Пути заражения токсоплазмой
Нужно ли беременной женщине избегать кошек?
Вот мы и подобрались к теме кошечек. Чтобы максимально чётко понимать при чём тут кошки, нужно разобраться в способах размножения и местах обитания токсоплазмы. Итак, токсоплазма размножается двумя способами: половым и не половым. Неполовое размножение происходит в теле любого носителя
А здесь я хочу заострить ваше внимание на слове «любого». Какие носители токсоплазмы могут быть?
Токсоплазмы могут жить в теле любого живого организма будь то человек, животное или птица. Да, половым путём эти паразиты размножаются только в особых условиях, которые они могут найти исключительно в кишечнике кошек. Поэтому именно эти животные являются окончательным носителем токсоплазмы. Промежуточным носителем может быть любое животное и человек! Отсюда вывод: заразиться токсоплазмозом можно не только от кошки. Поедая плохо прожаренное или проваренное мясо, вы легко можете заразиться токсоплазмой.
Но есть ещё одно мнение, касательно кошек и токсоплазмоза: от кошки можно заразиться только в том случае, если вы голыми руками дотронетесь до её экскрементов не первой свежести. Да, кошачьи фекалии становятся разносчиками токсоплазмы только через время после того, как кошечка сходит в туалет. Но давайте вспомним про чистоплотность этих животных. Кошки вылизывают себя постоянно, как следствие — паразиты от анального отверстия домашнего любимца попадают на всю его шерсть
И вот мы подошли к ещё одному важному моменту
Токсоплазмы способны жить не только в живом организме, но и на шерсти животных, в почве и песке!
То есть, если инфицированная токсоплазмой кошка сходила в туалет на улице (заметьте, это уже не ваш питомец, а любая кошка) то её экскременты продолжают быть заразными в течение длительного времени. Возбудитель болезни не погибает, а спокойно живёт в песочнице, например, и ждёт пока очередной носитель окажется в нужном месте и в нужное время.
Вспомним также про собак, которые имеют странную привычку поедать фекалии. И ещё собачки очень любят своих хозяев и выражают любовь, облизывая владельца. Да, собаки — не меньший риск заразиться токсоплазмой, чем кошки. Итак, подытожим все пути попадания в организм токсоплазмы:
- контакт с несвежими кошачьими экскрементами;
- контакт со слюной собаки, которая употребила кошачьи экскременты;
- употребление в пищу мяса, которое не прошло достаточную термическую обработку;
- контакт с почвой или песком.
Токсоплазмоз IgG положительный
Результаты серологических тестов IgG и IgM, зачастую тяжело интерпретировать, чтобы отделить острую инфекцию от хронической.
После острой инфекции, титр антител IgM возрастает на 5 день и достигает максимума в течение 1-2 месяцев. После чего антитела IgM начинают снижаться быстрее, чем IgG.
Тем не менее, часто IgM антитела после острой инфекции проявляются еще в течение многих лет. Для сравнения, IgG антитела диагностируются через 1-2 недели после заражения, достигая максимума в течение от 12 недель до 6 месяцев и остаются до конца жизни.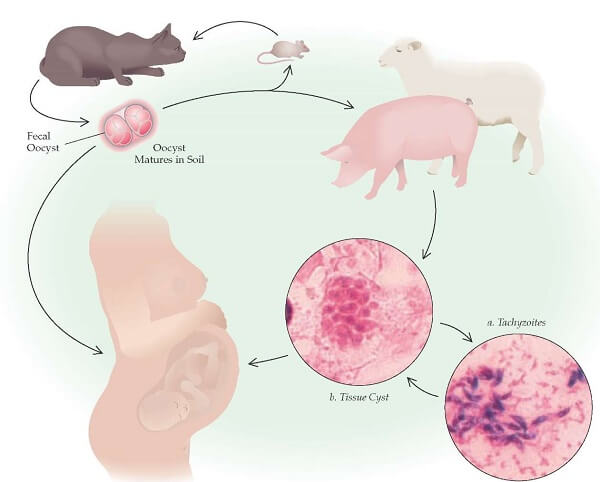
Отсутствие IgG и IgM антител до беременности или на ранних этапах означает отсутствие инфекции и наличие у женщины риска заразиться ей. Наличие антител IgG без IgM свидетельствует о старой перенесенной инфекции.
Однако, если IgM и IgG положительный, то их интерпретация становится затруднительной поскольку может говорить либо о недавней инфекции, либо о низких количествах IgM после перенесенной старой инфекции.
При подозрении на острую инфекцию, рекомендуется повторение тестирования через 2-3 недели. 4Х-кратное увеличение титра IgG между анализами указывает на недавнюю инфекцию.
www.ncbi.nlm.nih.gov
Комментарии пользователей
Хватит себя обманывать
Прежде чем читать дальше, я задам вам 1 вопрос. Вам знакома такая ситуация, когда человек годами лечится от хронических болезней, а результатов никаких?
У многих людей, ведущих здоровый образ жизни и правильно питающихся, не наблюдается значительных улучшений состояния здоровья из-за наличия у них паразитов. Оздоровление организма с помощью питания, упражнений, закаливающих процедур без предварительного избавления организма от паразитов дает гораздо меньший эффект.
Думаете, что вас это точно не касается и паразиты могут быть у кого угодно, но только не у Вас? Вы ошибаетесь!
Если вы или ваши близкие страдаете «популярными» заболеваниями и традиционные лекарства вам не помогают — незамедлительно начните очищение организма.
Проверенный препарат, который ‘убивает’ всех известных паразитов — это Toximin. Данный препарат не продается в аптеках и его не рекламируют в интернете, а по акции стоит он всего 196 рублей.
Всю информацию о Toximin читайте на официальном сайте.
Симптомы инфекции и методы ее диагностики
Токсоплазмоз – разновидность ТОРЧ-инфекции, входящей в список опасных заболеваний, оказывающих тератогенное влияние на развитие плода.
У болезни широкий перечень симптомов, включающий самые распространенные симптомы обычного ОРВИ, такие как повышение температуры тела, болезненность горла, увеличение лимфоузлов, головные боли. Поэтому до зачатия и после обязательно надо проверяться на токсоплазмоз.
Существуют следующие методы:
- Иммуноферментное исследование (ИФА) – самый распространенный метод диагностики токсоплазмоза, дающий максимально точные информативные сведения. При исследовании выявляются титры антител и иммуноглобулины IgM/IgG. По ним также можно определить давность заражения.
- Полимеразная реакция биологического материала (ПЦР) – для проведения анализа подходит любая жидкость организма, не только кровь. Чаще всего используют мочу. При ПЦР можно обнаружить даже минимальное заражение токсоплазмой, но давность заболевания определить не удастся.
- Реакция непрямой иммунофлюоресценции (РНИФ) – показывает наличие заражения уже с первой недели.
- Реакция связывания комплемента (РСК) – может указать на наличие токсоплазмоза через 2 недели после инфицирования. Он наименее точный из всех имеющихся анализов.
В случае, если анализ показал положительный результат и беременная инфицирована, надо определить заражен ли уже будущий ребенок. Для этого, с согласия матери, проводится амниоцентез – прокол живота с забором околоплодных вод. Риск потери ребенка после этой процедуры составляет 1-2%.
Дополнительно иногда проводится кожная проба с токсоплазмином. Этот метод информативен только через 5-6 недель после инфицирования. Результат определяется по:
- наличию гиперемии и зуда кожных покровов;
- болезненности в месте инъекции;
- размеру образовавшейся папулы.
В качестве обследования также можно сделать МРТ головного мозга, так как в нем при заражении нередко появляются кальцификаты, а в глазном дне – рубцовые изменения. При воспалении лимфоузлов – биопсию.
Чаще всего применяются одновременно метод ИФА и ПЦР, так как в совокупности дают результат, правдивость которого равна примерно 90%.
Последствия для плода от развития токсоплазмоза
Инфицирование возбудителями токсоплазмоза во время беременности может принести большой вред и женщине, и ее будущему ребенку. Подобное заболевание не опасно лишь в том случае, если женщина перенесла его раньше, чем случилась беременность, и в организме выработался иммунитет. Заражение токсоплазмозом впервые опасно тяжелыми последствиями для плода.
Возбудители токсоплазмоза способны проникать через плаценту к плоду. Уровень опасности для ребенка растет с каждым месяцем беременности. В первом триместре плацента еще достаточно плотная, и способность защищать малыша еще высокая. С каждым следующим месяцем защита ослабевает, так как плацента становится тоньше. Если на ранних сроках беременности вероятность того, что плод может быть инфицирован, составляет около 16%, то к концу вынашивания ребенка этот показатель возрастает в 4 раза (примерно 65%).
Если говорить о вреде токсоплазмоза для ребенка, то на ранних сроках беременности болезнь может спровоцировать выкидыш. В это время из-за паразитического действия гельминтов происходят серьезные изменения во внутренних органах плода, которые не совместимы с жизнью. В случае когда заражение произошло в середине беременности, и плод удалось сохранить, после рождения у малыша могут быть нарушения в работе головного мозга, легких, печени и других жизненно важных органов, которые могут спровоцировать летальный исход.
Токсоплазмоз на ранних сроках беременности может привести к таким нарушениям, как:
- образования солей в головном и спинном мозге;
- воспалительные процессы в сосудах и сетчатке глаза;
- частичное или полное отмирание тканей головного и спинного мозга;
- воспаление и постепенное разрушение стенок кровяных сосудов, а также закупорка вен;
- развитие некроза – разрушение тканей и активных клеток в организме.
Токсоплазмоз на поздних сроках протекает почти незаметно. Малыш появляется на свет здоровым, а признаки заболевания появляются позже. В таком случае токсоплазмоз является врожденным. При хорошем иммунитете организм может справиться с болезнью внутриутробно, но все равно часть нервных клеток будет разрушена инфекцией.
Врожденный токсоплазмоз может развиваться скрыто, а бывает, что болезнь периодически появляется с новыми обострениями. Он может вызывать такие нарушения в организме ребенка, как внутричерепное давление, проблемы со зрением, эпилепсию, отсталость в развитии.
Существуют основные проявления врожденного токсоплазмоза, которые зависят от заражения на определенном сроке вынашивания плода:
- от 1 до 14 дней с момента зачатия паразитарная инфекция провоцирует выкидыш;
- от 2 недель до 60 дней угроза выкидыша снижается, но остается большая вероятность врожденных пороков, несовместимых с жизнью;
- 2–6 месяцев – развитие склероза в тех органах, которые пострадали от токсоплазмоза; большая вероятность срыва беременности;
- начало и середина третьего триместра – ребенок рождается со значительными отклонениями в развитии центральной нервной системы, а также прогрессирующим водянкой головного мозга, поражением глаз, нарушением слуха;
- последний месяц беременности – у ребенка после рождения наблюдается значительное повышение температуры, кожные покровы поражены сыпью, печень может быть увеличена, что провоцирует желтушку, возможно расстройство кишечника и увеличение лимфатических узлов.
Стоит отметить, что если правильно провести лечение, зараженный ребенок на поздних сроках беременности может полностью выздороветь, но последствия останутся. Малыши с врожденным токсоплазмозом обычно страдают от следующих осложнений:
- воспаление головного мозга;
- нарушения со стороны эндокринной системы ближе к подростковому периоду, толчок, который может дать организму гормональный сбой;
- неконтролируемое увеличение в весе, вплоть до ожирения;
- дефекты в половом развитии (недоразвитость гениталий у мальчиков);
- интенсивное половое созревание у девочек, которое не соответствует возрасту;
- развитие эпилепсии.
Врожденный токсоплазмоз может длительное время протекать скрыто. Первые признаки заболевания способны появиться ближе к подростковому возрасту. Это объясняется гормональной перестройкой. Ближе к 14 годам токсоплазмоз из скрытой формы переходит в открытую, которая сопровождается частыми обострениями и ремиссиями.
Лечение токсоплазмоза при беременности
Лечение токсоплазмоза у беременных женщин обязательно. Врач, диагностировав данное заболевание, определяет схему и длительность предстоящего лечения.
Стоит отметить, что лечить токсоплазмоз можно с 12-16 недели. Однако врачи больным женщинам рекомендуют прервать беременность, если ее срок составляет менее 24 недель. Это связано с тем, что для лечения заболевания используются антибиотики. На раннем сроке вредного воздействия препаратов на плод нельзя избежать.
Чаще всего врачи назначают своим пациенткам препарат, обладающий высокой эффективностью. Ровамицин значительно снижает риск передачи инфекции ребенку. Кроме этого, данный антибиотик хорошо переносится большинством женщин.
Все препараты при токсоплазмозе и беременности принимаются только по назначению врача. Заниматься самолечением не нужно.
Профилактика заражения токсоплазмозом
Беременные женщины, никогда не болевшие токсоплазмозом, могут избежать заражения этой страшной инфекцией. Для этого нужно всего лишь тщательно соблюдать правила гигиены.
Профилактические мероприятия:
- исключить из своего рациона термически необработанное мясо, рыбу. Не рекомендуется во время беременности кушать суши, ведь именно в продуктах, из которых готовится данное блюдо, могут содержаться паразиты, вызывающие токсоплазмоз;
- не пробовать сырой фарш. Многие хозяюшки, готовя еду, пробуют фарш на вкусовые качества. Тем самым они подвергают себя риску заразиться токсоплазмозом при беременности;
- тщательно мыть руки после контакта с домашней кошкой, уборки ее туалета, приготовления мясных блюд, работы на огороде или в саду;
- тщательно мыть овощи, зелень, фрукты, ягоды;
- обследовать на наличие паразитов токсоплазмоза домашнюю кошку и при необходимости вылечить ее. Лучше всего на время избавиться от животного, отдав его родителям или друзьям;
- не ходить в гости родственникам, друзьям и знакомым, у которых дома живет кошка.
Соблюдение всех этих профилактических мероприятий позволит беременной женщине без иммунитета защитить себя и своего еще не родившегося малыша от инфекции.
Таким образом, стоит отметить, что токсоплазмоз не опасен для беременных женщин, которые ранее переболели данным заболеванием и у которых есть иммунитет. При повторном заражении они даже не нуждаются в лечении. Токсоплазмоз не причинит вреда ни будущей маме, ни ее плоду.
Женщина, которая ранее никогда не сталкивалась с данным заболеванием, при соблюдении профилактических мер может не беспокоиться о возникновении токсоплазмоза. Если же все-таки заражение произошло, то последствия токсоплазмоза при беременности могут быть плачевными, так как есть вероятность потерять ребенка.
Советуем почитать: Есть ли секс после родов? Какие проблемы мешают супругам вернуться к полноценной интимной жизни после беременности и как с ними справиться
Поделиться
Вы здесь:
Главная
»
Беременность
»
Токсоплазмоз во время беременности: что должна знать о нем каждая будущая мама?
Токсоплазмоз: понятие и пути заражения
Токсоплазмозом называют паразитарное заболевание, которым страдают люди и животные. Его вызывают токсоплазмы Toxoplasma gondii. Человек и различные виды животных являются лишь промежуточными хозяевами. Окончательный хозяин – домашняя кошка.
В организм людей паразиты могут попасть через пищу. Мясные продукты и яйца, прошедшие плохую термическую обработку, служат источником возможного заражения. В свинине и баранине очень часто содержатся токсоплазмы.
Заболеть токсоплазмозом можно и в том случае, если плохо помыть руки после общения с больными животными и контакта с кошачьими экскрементами.
У многих беременных женщин токсоплазмоз протекает бессимптомно. Узнать о заболевании можно только после сдачи анализов на наличие инфекции. Подтвердят токсоплазмоз при беременности лабораторные показатели.
Симптомы заболевания зависят от его форм. Различают несколько видов:
- острый;
- церебральный;
- врожденный;
- глазной;
- распространенный;
- хронический.
При остром токсоплазмозе наблюдаются следующие признаки: увеличение подмышечных лимфатических узлов, чувство слабости, увеличение температуры тела до 38,0-39,0 градусов, боли в мышцах.
Для церебрального токсоплазмоза характерны головные боли, высокая температура, потеря чувствительности в некоторых областях тела, параличи, кома.
При врожденном токсоплазмозе при беременности симптомы будут следующими: глухота, желтуха, сыпь, большой или маленький размер головки родившегося малыша, задержка психомоторного развития.
Основные симптомы глазного токсоплазмоза: ухудшение зрения, боли в глазах, слепота.
Распространенный токсоплазмоз протекает без поражения головного мозга и глаз. Его проявления различны, так как обусловлены воспалением сердечной мышцы, легких и т.д. Органы, подвергшиеся воспалению, могут перестать работать.
Хронический токсоплазмоз при беременности проявляется раздражительностью, снижением памяти, невротическими реакциями, тошнотой, вздутием живота, запором. Самые важные симптомы – специфический миозит и миокардит.
Опасен ли токсоплазмоз для беременных?
Токсоплазмоз во время беременности абсолютно неопасен для женщин, которые задолго до зачатия перенесли данное заболевание. На него вырабатывается иммунитет.
Если же женщина не болела ранее токсоплазмозом, то для нее и ребенка он будет очень опасным. Риск заражения плода с каждым месяцем беременности становится выше. Например, в первом триместре риск заражения малыша составляет 15%, во втором – 30%, в третьем – более 60%.
Тяжесть заболевания со сроком не увеличивается, а наоборот, снижается. Если женщина заразилась токсоплазмозом во время беременности в первом триместре, то вероятность того, что плод погибнет, очень высока. Практически всегда происходит выкидыш. Даже если ребенок и родится, то у него могут иметься серьезные поражения головного мозга, селезенки, печени, глаз.
Токсоплазмоз при беременности
Токсоплазмоз у беременных — это инфекционное заболевание, вызываемое внутриклеточным простейшим паразитом Toxoplasma gondii. Для начала разберемся, что такое токсоплазмоз подробней и определим его особенности.
У большинства лиц с нормальным иммунитетом заражение не вызывает развития симптомов, либо может напоминать обыкновенную гриппоподобную реакцию с повышением температуры, лимфаденопатией, головными и мышечными болями.
Несмотря на то, что треть населения земли заражена этим паразитом, он зачастую остается не обнаруженным, поскольку протекает без клинических проявлений.
В человеческий организм инфекция, как правило, проникает при разделке, либо употреблении сырого или не прожаренного мяса. В случае заражения T.gondii во время беременности, паразиты могут передаваться плоду через плаценту, приводя к врожденному токсоплазмозу и тяжелым последствиям.
Риск для беременности токсоплазма представляет лишь при заражении за 3 месяца или менее до предполагаемого зачатия.
У новорожденных проявления врожденного токсоплазмоза могут включать:
- гидроцефалию,
- микроцефалию,
- внутримозговые кальцификаты,
- ретинохориоидит,
- страбизм,
- слепоту,
- эпилепсию,
- психомоторные и умственные нарушения развития,
- петехии вследствие тромбоцитопении,
- анемию.
Риск передачи на ранних стадиях беременности составляет не более 6%, в то время как в третьем триместре он варьирует от 60 до 81%.
Несмотря на то, что передача T. Gondii во время формирования плода является редким явлением, позже могут проявиться серьезные последствия.
Для сравнения, заражение в третьем триместре беременности может никак не отразиться на новорожденном. Тем не менее при неадекватном лечении, такие дети могут развить ретинохориоидит и неврологические нарушения в более позднем возрасте.
На данный момент нет свидетельств передачи T. Gondii при грудном вскармливании или прямом контакте.
www.ncbi.nlm.nih.gov
Лечение токсоплазмоза
При установлении пациенту острой формы токсоплазмоза инфекционистами и паразитологами незамедлительно принимается решение о проведении активной медикаментозной специфической терапии с применением Пираметамина в суточной дозе 0,05 г в сочетании с Сульфадимезином в суточной дозе 2 г. Предпочтительным является проведение трех курсов медикаментозной специфической противопаразитарной терапии продолжительностью пять суток с периодичностью в десять дней. Кроме того, достаточной фармакологической эффективностью обладает пролонгированная схема терапии Хлоридином в уменьшенной суточной дозе, составляющей 0,025 г в сутки, с одновременным назначением фолиевой кислоты в суточной дозе 5 мг. При врожденном токсоплазмозе доза Хлоридина рассчитывается по массе тела ребенка и составляет 1 мг на кг веса в первые трое суток, а в дальнейшем необходимо перейти на дозировку 0,5 мг на кг в сутки.
Особую сложность в отношении лечения представляют пациенты, страдающие хронической формой токсоплазмоза ввиду образования в их организме цистных форм возбудителя. Этиотропное лечение в этой ситуации проводится методом назначения Хингаминав суточной дозе 1 г в первый день, а со вторых суток следует переводить пациента на дозировку 0,5 г. На пятые сутки терапии Хингамин следует заменить на Хиноцид в суточной дозе 30 мг или Примахинв суточной дозе 0,027 г продолжительностью 10 суток.
Кроме того, при хроническом токсоплазмозе специфическую противопаразитарную терапию следует дополнять назначением пролонгированных антибактериальных препаратов тетрациклинового ряда типа Метациклина гидрохлорида, Доксациклина гидрохлорида. С целью проведения иммунокоррекции стандартную терапию следует дополнять назначением специфического токсоплазмина в сочетании с ежедневным общим дозированным ультрафиолетовым облучением.
При тяжелом остром токсоплазмозе, протекающем в осложненной форме, предпочтительно использовать инъекционные формы Фансидара по схеме 2,5 мг через сутки общим объемом пять инъекций с последующим переходом на пероральную форму препарата. Обязательным компонентом медикаментозной терапии токсоплазмоза в этой ситуации должен являться Линкомицин гидрохлорид в суточной дозе 1 г или Метациклин гидрохлорид в суточной дозе 0,6 г.
В отношении неспецифической профилактики такого опасного заболевания как токсоплазмоз следует отметить хорошую эффективность соблюдения элементарных правил личной гигиены, а также осуществление достаточной термической обработки мясных продуктов и овощей.






