В чем заключается опасность крипторхизма у детей? его симптомы и лечение
Содержание:
Причины развития и последствия
Проблемы появляются в случае нехватки необходимых гормонов у матери. Дефицит возникает из-за подобных состояний:
- нарушения функций щитовидной железы.
- сахарного диабета, в частности, гестационного.
- проблем с гипофизом.
- употребления спиртного и курения при беременности.
- патологии развития половых органов ребёнка.
В последнем случае органу невозможно по нему пройти. Также оно может двигаться по нему, но если семенной канатик укороченный, или есть недоразвитие связок яичек, то половина пути останется непройденным.
Родители часто интересуются, когда происходит опускание яичек у мальчиков, поскольку вопрос об их репродуктивном здоровье очень их волнует. Это вполне естественно. Чтобы им дождаться внуков, сперматозоиды мужчины для нормального созревания требуют температуру несколько меньшую, чем 36,6. Поэтому мудрая природа нашла им другое место — мошонку, располагающуюся вне тела. Если температура для их созревания будет выше, высока вероятность перерождения в злокачественную опухоль тестикулярной ткани или появления некроза.
Диагностические мероприятия
Внутриутробная гидроцефалия диагностируется во время планового ультразвукового исследования беременных. В случае обнаружения водянки мозга частота прохождения процедур может быть увеличена. Дополнительно может быть осуществлен забор внутриутробной жидкости/крови из пуповины для лабораторного изучения.
Заболевание у маленьких детей обнаруживается в результате врачебного патронажа. Для подтверждения диагноза назначается нейросонография – УЗИ мозга, проводимое через родничок. Данная процедура сейчас обязательна для каждого ребенка, достигшего месячного возраста.
Однако по результатам ультразвукового исследования не всегда можно точно установить причины возникновения заболевания, что крайне важно для назначения последующего лечения. В таких случаях более детально изучить причины и установить вид гидроцефалии поможет процедура магнитно-резонансной или компьютерной томографии
Для ее прохождения маленького пациента вводят в состояние медикаментозного сна. Послойное изучение способствует выявить даже незначительные отклонения и изменения структуры головного мозга
В таких случаях более детально изучить причины и установить вид гидроцефалии поможет процедура магнитно-резонансной или компьютерной томографии. Для ее прохождения маленького пациента вводят в состояние медикаментозного сна. Послойное изучение способствует выявить даже незначительные отклонения и изменения структуры головного мозга.
К дополнительным мероприятиям относятся консультация невролога и окулиста с обязательным исследованием глазного дна.
Нередко специалисты прибегают к проведению электроэнцефалографии, регистрирующую электрическую активность мозга. При необходимости можно произвести измерение внутричерепного давления.
Виды
Стадии болезни. Крипторхизм чаще встречается у недоношенных мальчиков (у каждого пятого), реже — у рождённых в срок (до 5%). Аномалия проходит к году у 99% детей. Среди всех случаев крипторхизма у 3% малышей тестикулы (одна или обе) не сформировались и отсутствуют.
Аномалия бывает врождённой, а также приобретённой вследствие травм или долгого ношения повязки после операций в паховой области. Врождённый крипторхизм может быть истинным или ложным, односторонним или двусторонним.
Ложный и истинный
Истинный крипторхизм означает, что яичко не может переместиться в мошонку: тестикулы расположены в брюшной полости или паховом канале. Требуется оперативное вмешательство.
Ложный крипторхизм (мигрирующее яичко) возникает чаще истинного. Родители замечают, когда ребёнок расслаблен (во время купания), как одно или оба яичка сами опускаются в кожный мешочек. Однако если становится прохладно, или мальчик боится чего-то, то тестикула перемещается из мошонки вверх. Явление связано с чрезмерным напряжением мышц, поднимающих яичко. Лечение обычно не требуется, однако стоит наблюдаться у врача.
Односторонний и двусторонний
Крипторхизм у детей затрагивает одну или обе тестикулы:
- левосторонний. Означает, что не опущено левое яичко. Встречается у каждого пятого ребёнка с крипторхизмом;
- правосторонний. Наблюдается наиболее часто (анатомическая особенность) — в половине всех случаев;
- двусторонний. Бывает у трети мальчиков. 70% из них не смогут в будущем иметь детей даже после лечения.
При пролеченном одностороннем крипторхизме риск бесплодия составляет 20%.
Другие виды
Также различают:
- эктопию яичек. Аномалия отличается от истинного крипторхизма. Тестикулы малыша переместились из брюшной полости, но оказались не в мошонке, а в области бедра, паха, лобка. Встречается у 5% детей с крипторхизмом. Часто возникает бесплодие (даже при лечении);
- повторное поднятие яичек. Тестикулы покидают область малого таза, но возвращаются обратно. Это связано с тем, что семенные канатики неразвиты и недостаточно длинные. Они подтягивают тестикулы обратно.
В обоих случаях требуется операция.
Методы лечения
Наиболее действенным методом устранения проблемы является хирургическое лечение. Данная операция не является сложной, не требует длительного восстановительного периода.
В некоторых случаях, например, если ребенку противопоказано хирургическое вмешательство, назначают консервативный метод лечения с использованием гормональных препаратов.
Гормональное
Использование гормональных средств для лечения крипторхизма оправдано в возрасте 6-24 мес., когда у мальчика наблюдается двусторонняя форма патологии. Эффективность гормонотерапии сравнительно низкая, исцеления удается добиться примерно в 30% случаев.
Для лечения используют препарат на основе хорионического гонадотропина, который вводят внутримышечно 2 раза в неделю.
Воздействие препарата направлено на повышение содержания в организме мужских гормонов, что способствует нормализации развития яичек и мошонки, и их опущению.
Эффективность данного метода достаточно низкая, при этом передозировка препарата может спровоцировать развитие побочных эффектов, таких как патологическое увеличение полового члена и мошонки, рост волос на лобке, аномальное развитие предстательной железы.
Данные симптомы исчезают, как только дозировка препарата будет снижена.
Рекомендации специалистов по лечению баланита у мальчиков вы найдете на нашем сайте.
Хирургическое
В большинстве случаев операцию назначают, когда ребенок достиг годовалого возраста, но опущения яичек на данный момент у него не произошло. В ходе операции врач делает небольшой надрез в области паха.
Через него при помощи специальных инструментов яичко опускают в мошонку, после чего надежно фиксируют его там. Если яичко располагается в брюшной полости, операция считается более сложной, хирургическое вмешательство осуществляется в 2 этапа.
В некоторых случаях пациенту показано удаление яичка. Это необходимо в том случае, если имеет место аномалия его развития, сращение яичка с близлежащими тканями, перекрут семенного канатика.
Операция является несложной, и уже через 3 дня после ее проведения ребенка выписывают из стационара. Тем не менее, мальчик все же нуждается в особом отношении и уходе.
Так, необходимо максимально ограничить двигательную активность ребенка (быстрый бег, резкие движения, прыжки), защитить его от падений и травм, посещать процедуры ЛФК и массажа.
В течении первых 3 мес. после операции ребенка необходимо еженедельно показывать врачу.
Через 3 мес. визиты к хирургу становятся реже — 1 раз в месяц.
Что это такое и как проявляется
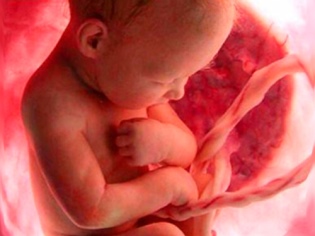
Водянка у новорожденных – это заболевание, которое связано с тем, что часть мошонки заполняется жидкостью. В связи с этим она может увеличиваться в размере до нескольких сантиметров.
Нельзя сказать, что такое изменение в детском организме является редким явлением, ведь более 10% родителей рожденных мальчиков не понаслышке знают о данной проблеме.
Столкнувшись с водянкой яичек очень важно выяснить причины, которые поспособствовали этому и как можно раньше начать лечение. Не стоит запускать эту проблему, ведь в будущем она может вылиться с серьезные и необратимые последствия, например, бесплодие
Не стоит запускать эту проблему, ведь в будущем она может вылиться с серьезные и необратимые последствия, например, бесплодие.
А вот физиологическая водянка, то есть та, которая была выявлена сразу после появления крохи на свет, может исчезнуть без какого-либо лечения спустя некоторое время. Но обращение к специалисту должно быть незамедлительным, как и соблюдение данных рекомендаций.
Прежде чем выяснить причины появления заболевания, следует разобраться в том, как водянка яичек у мальчиков проявляется. Выглядеть она может так:
-
Появившееся в мошонке водянистое образование, имеющее характерную плотность и эластичность.
- Кожа в области гидроцеле не меняет своего цвета.
- Образование может иметь различный размер, поэтому в некоторых случаях выявить проблему самостоятельно может оказаться сложно.
- Дети, в большинстве случаев, не ощущают дискомфорта при появлении водянки.
- Гидроцеле яичка у ребенка может распространяться на всю область мошонки или же локализоваться в одной из его частей.
Протекать симптомы могут и несколько в другой форме, доставляя крохе дискомфорт:
- Высокая температура тела.
- Слабость, озноб.
- Покраснения и болезненные ощущения в области мошонки.
- Рвота.
Столкнувшись с ними, медлить с визитом к специалисту не стоит, ведь речь идет о здоровье ребенка.
Причины появления
Водянка оболочек может быть как у правого яичка, так и у левого. Все виды гидроцеле бывают врожденными и приобретенными.
Врожденные
Встречаются сразу после рождения малыша. Врожденные или физиологические варианты водянки яичек возникают чаще при воздействии во время беременности следующих факторов:
-
Обострения хронических заболеваний матери, которые приводят к повышению внутрибрюшного давления у плода.
-
Острые инфекционные заболевания, при которых инфицирование происходит в период опускания яичек из брюшной полости в область малого таза. Чаще всего это различные виды вирусных и бактериальных инфекций, которыми мама может заболеть, будучи беременной. Риск наиболее высок во втором триместре беременности.
-
Нарушение кровоснабжения плаценты и угроза выкидыша. В этом случае нарушается полноценное кровоснабжение плода, что также может привести к нарушению закладки половых органов и неправильному опусканию яичек во время внутриутробного развития.
-
Рождение раньше положенного срока, или недоношенность. Часто у таких деток яички просто не успевают физиологически опуститься в полость малого таза, а затем в мошонку. Ребенок рождается с яичками, которые остаются в брюшной полости. Если же даже они достигают мошонки, то очень часто развивается отек и развитие гидроцеле.
-
Наследственность. Существуют данные, которые свидетельствуют о повышении риска наличия гидроцеле у близких родственников.
-
Инфекционные заболевания мочевыводящих путей и половых органов у плода, развившиеся во время беременности матери. Часто связаны с внутриутробным инфицированием будущего малыша от мамы. В этом случае помимо гидроцеле у ребенка после рождения могут быть симптомы эпидидимита или даже воспаления почек и мочевыводящих путей. Такие заболевания требуют обязательной консультации уролога.

Приобретенные
Встречаются преимущественно у малышей после рождения. Возникают гораздо реже. Чаще встречаются после травматических повреждений, а также различных заболеваний половых органов мальчиков, которые развиваются уже после рождения. Среди причин, которые также могут привести к развитию приобретенной формы водянки яичек, относят: перекрут яичек или развитие осложнений после удаления . Травмы мошонки также могут привести к появлению симптомов гидроцеле.

Лечение водянки у детей
Эффективного медикаментозного лечения водянки яичек у новорожденных мальчиков и взрослых не существует. Если патология протекает в острой форме и сопровождается развитием болезнетворных бактерий в пораженной области, ребенку проводят терапию антибиотиками и противовоспалительными препаратами.
В тяжелых случаях, когда отек имеет большой размер и тенденцию к росту, маленьким пациентам назначают оперативное лечение. Хирургическое вмешательство по поводу водянки яичек у новорожденных мальчиков обычно не проводится. Детей оперируют по достижению двухлетнего возраста в случае отсутствия осложнений. В хирургической практике лечения водянки яичек применяются несколько видов операций:
- По методу Винкельмана. Осуществляется продольный надрез передней части мошонки и всех слоев ткани, окружающих пораженную тестикулу, до появления доступа к полости. Удаление ее содержимого производится с помощью шприца, после чего оболочки выворачиваются на изнаночную сторону и ушиваются вокруг тестикулы саморассасывающимися хирургическими нитями. В последнюю очередь накладываются внешние косметические швы в паховой области. Операция устраняет риск дальнейшего скопления сыворотки в тканях органа: остаточная жидкость всасывается окружающими тканями.
- По методу Бергмана. Способ применяется в случае с изолированном типом болезни, когда припухлость достигает больших размеров. В области паха осуществляется глубокий разрез, сопровождающийся иссечением внутреннего слоя с последующей ликвидацией его содержимого. Края полости ушиваются, пациенту устанавливается дренаж/давящая хирургическая повязка.
- По методу Лорда. Щадящая операция показана новорожденным и грудничкам с небольшим объемом припухлости. После рассечения мошонки яичко частично извлекается, а края раны очищаются и гофрируются хирургической нитью по контуру. Затем целостность тканей восстанавливается с помощью послойного ушивания. Для остановки кровотечения накладывается стерильная давящая повязка.
- По методу Росса. Применяется при сообщающейся форме болезни. Паховое кольцо, через которое осуществляется контакт полости с брюшиной, плотно стягивается, а скопившаяся сыворотка тщательно удаляется. На края очищенной раны накладываются послойные швы.
Иногда ребенку проводится менее травматичная лапараскопическая процедура под видеоконтролем, в данном случае инструменты вводятся в пораженную область с помощью небольших разрезов в передней брюшной стенке. Хирургическое вмешательство осуществляется под общим либо местным наркозом. Чаще малышей погружают в сон, чтобы они не испугались.
Каждый из перечисленных видов операции является легким, безопасным и не имеет осложнений. Чтобы реабилитационный период у ребенка прошел быстро и безболезненно, следует выполнять некоторые рекомендации:
- обрабатывать швы назначенными врачом антисептическими средствами и не мочить область надреза до полного заживления;
- ограничить использование подгузников для избежания мокнутия раны;
- в случае необходимости дать ребенку обезболивающее, проконсультировавшись с педиатром;
- проходить регулярные осмотры у хирурга и остальных специалистов.
Что такое водянка яичка у ребенка
Гидроцеле или водянка у новорожденного встречается только у мальчиков. Характеризуется заболевание скоплением чрезмерного количества серозной жидкости в оболочке яичка, мошонка при этом становится ощутимо больше (проявление может быть односторонним ил двусторонним). Диагностируется у 16 малышей из 100, в подавляющем большинстве проходит патология сама по себе, не требует лечения. Из-за этого гидроцефалию яичек называют физиологической водянкой.
Причины гидроцеле
Возникновение данного физиологического отклонения может происходить по целому ряду причин. Врачи делят на две группы природу развития заболевания: приобретенная водянка у детей и врожденная. К последнему типу относят такие факторы:
- патологическая беременность;
- родовая травма;
- перитонеальный диализ;
- повышенное внутриутробное давление;
- недоношенный новорожденный;
- генетический фактор, переданный по наследству.
К первому типу (врожденному) чаще относят факторы, которые были сформированы в результате перенесенных мальчиком заболеваний:
- эпидидимит – воспаление придатков яичка;
- воспаление яичек;
- сердечно-сосудистая недостаточность;
- опухолевое образование придатков или яичка.
Вызывать у мальчиков развитие рассматриваемого недуга могут и механические факторы, которые были получены во время родов или после них:
- перекрут канатцев;
- травма области мошонки;
- заболевание лимфатической системы;
- дефект брюшной стенки;
- осложнения после операции.
Как выглядит водянка у мальчиков
Вне зависимости от первопричины появления водянки у новорожденного внешние проявления всегда будут совпадать. При обнаружении даже одного из них необходимо записаться к специалисту на осмотр. Патология яичка у детей может выглядеть следующим образом:
- Припухлость мошонки – самый главный симптом формирования гидроцеле у ребенка. Он может быть ярко выраженным или еле заметным. Иногда становится меньше, если малыша положить в горизонтальное положение.
- Область паха становится болезненной, затрудняется мочеиспускание.
- Как правило, происходи покраснение области воспаления.
- Припухлость имеет форму груши, песочных часов, округлую. На ощупь – плотная, эластичная.
Диагностика
Как правило, обнаружение заболевания происходит во время запланированного осмотра ребенка в возрасте одного месяца, если опухоль мошонки не достигла больших размеров и родители не отметили покраснение в области паха. Выделяют такие методы диагностики:
- Общий осмотр. Врач-хирург проводит внешнюю диагностику, пальпирует припухлость, после чего может поставить предварительный диагноз.
- УЗИ. Максимально точный метод обнаружения гидроцеле, предоставляет возможность посмотреть состояния яичек, определить количество жидкости, проверить придатки.
- Диафаноскопия, рентген. Эти варианты применяются гораздо реже, как правило, могут проводиться в качестве вспомогательного метода для подтверждения диагноза.
Виды и причины
Водянка головного мозга может быть как врожденной патологией, так и приобретенной.
В первом случае на развитие недуга влияют неблагоприятные внутриутробные факторы: инфекционное заболевание в острой форме у мамы во время беременности (чаще всего так на ребенка действует ), пороки развития, возникшие из-за генетических «ошибок».
Приобретенной гидроцефалией чаще всего страдают дети до года, которые появились на свет значительно раньше положенного срока, а также малыши, получившие травму головного мозга во время родов.
Причиной возникновения патологии также может являться черепно-мозговая травма или перенесенное инфекционное заболевание, опухоли мозга. Наиболее опасно сочетание факторов риска — если, например, у недоношенного ребенка развивается менингит, энцефалит или менингоэнцефалит. Болезнь может развиться и после хирургических манипуляций.
Водянку делят на несколько видов – в зависимости от того, где именно скапливается церебральная жидкость:
- наружная;
- внутренняя;
- смешанная (комбинированная).
При наружной водянке скопление ликвора сосредоточено только под оболочками мозга, он не затрагивает глубинные участки. Такое состояние обычно бывает у новорожденных и детей, перенесших родовую травму.
Внутренняя гидроцефалия — это ситуация, при которой церебральная субстанция скапливается в мозговых желудочках, по которым не может нормально течь. Такое поражение может быть врожденной патологией, а также приобретенной – у карапузов старше года.
По оценке истинных препятствий, мешающих полноценной циркуляции жидкости, водянку делят на:
- открытую (сообщающуюся);
- закрытую (окклюзионную).
При сообщающейся форме недуга объективных препятствий нет, желудочки достаточно расширены, механических преград для тока цереброспинальной жидкости нет. Окклюзионная гидроцефалия возникает в результате неправильного развития самих ликворных путей, патологий в строении желудочков, канальцев, опухолей в этой системе, новообразований, спаек. Эта форма болезни почти никогда не бывает наружной, ее характеризует скопление жидкости именно внутри мозга.
По времени развития патологии различают три вида гидроцефалии:
- острую;
- подострую;
- хроническую.
Острая развивается стремительно, давление внутри черепной коробки возрастает буквально за 2-3 дня. Подострая патология может развиваться до полугода, постепенно, почти незаметно для родителей. Ее последствия могут быть более разрушительными. При хронической водянке ликвор накапливается очень медленно, более полугода, что поначалу никак не сказывается на самочувствии малыша, ведь и давление растет очень медленными темпами. И только потом, когда оно достигает критического уровня, диагноз становится очевидным.
Детский организм обладает очень высокими компенсаторными способностями. Если где-то что-то не так, организм всячески старается компенсировать это за счет других ресурсов. Поэтому бывает так, что при установленном диагнозе «водянка головного мозга» у ребенка совершенно никак не проявляются ухудшение самочувствия, изменение поведения. В этом случаев говорят о компенсированной гидроцефалии.
Если всех сил организма на компенсацию не хватает, самочувствие ребенка ухудшается, есть выраженные нарушения в его развитии, то говорят о декомпенсированной водянке.
Незначительный компенсированный сбой в циркуляции ликвора порой даже не нуждается в серьезной врачебной поддержке, чего никак нельзя сказать о декомпенсированных нарушениях.
По степени поражения врачи делят заболевание еще и на стадии. Их две:
- умеренная;
- выраженная.
По динамике проявлений гидроцефалия может быть:
- прогрессирующей (с заметным ухудшением состояния);
- стабильной (когда новые симптомы не появляются, но и улучшений нет);
- регрессирующей (с постепенным уменьшением симптоматики).
Этиология и классификация
Патология бывает двух видов – изолированная и сообщающаяся. При первом типе сообщение мошонки и брюшной полости отсутствует, отверстие между ними полностью закрылось. При втором виде водянки яичек у младенца щель остается открытой. Диагностируется сообщение мошонки и брюшины, серозное содержимое может переходить из одной зоны в другую.
Водянка у новорожденных может быть врожденной и приобретенной. Первая диагностируется у детей сразу во время послеродового осмотра, второй, лица мужского пола могут заболеть в течение всей жизни.
Заболевание может протекать в острой (развивается быстро и сопровождается ярко выраженной симптоматикой) и хронической (образуется в течение долгого времени, болевого синдрома не отмечается) форме.
Причины развития изолированной водянки:
- Генетическая предрасположенность.
- Гормональные сбои в организме плода либо нарушение работы сосудов лимфатической системы.
Причины образования сообщающейся формы:
- Травмы при родах.
- Недоношенность вследствие преждевременного родоразрешения.
- Гормональные сбои в организме ребенка.
- Повышение давления брюшины у плода в результате проблем органов пищеварительной системы.
- Частые респираторные вирусные инфекции в течение беременности у матери.
- Имеет значение наследственная предрасположенность к формированию данной формы гидроцеле.
- Вредные привычки матери – курение, употребление алкоголя.
Диагностика
Очень часто диагностика состояния головного мозга бывает избыточной. Это значит, что мамам и папам оглашают названия болезней, которых у грудничков нет. Достаточно часто (примерно 3-4 крохам из десятка) при прохождении магнитно-резонансной или компьютерной томографии (и даже на обычном головы) ставят гипертензионно-гидроцефальный синдром. Некоторые невропатологи даже умудряются поставить такой диагноз без дополнительных обследований.
Реальность такова, что этот синдром бывает не очень часто, и никак не у 30-40% детей
Расширенные желудочки мозга иногда бывают лишь индивидуальной особенностью строения мозга у данного карапуза, потому важно не бросаться лечить ребенка, а выбрать тактику наблюдения, следить за изменением размеров вызывающих сомнение мозговых структур в ходе роста малыша. Для этого регулярно измеряют окружность головы и время от времени проводят специальное исследование — нейросонографию
Однако и недооценивать опасность никак нельзя. Обязательно следует обратиться к врачу, если у ребенка имеется несколько симптомов из вышепредставленных списков. И этим врачом должен быть педиатр. Доктор оценивает общее самочувствие малыша, «снимает мерки» с головки, устанавливает обхват грудной клетки, соотносит все это с описанными родителями тревожными признаками и дает направление к неврологу.
Стоит отметить, что детские неврологи очень любят находить то, чего нет, и лечить то, что нашли. А потому родители должны четко представлять себе, когда невролог может предположить заболевание, на основании каких исследований он подтверждает или опровергает столь серьезный диагноз.
УЗИ мозга, которое рекомендует невролог, также не является основанием для постановки диагноза. Слишком велика вероятность избыточной диагностики. Хоть через родничок структуры мозга можно рассмотреть, оценить их размеры и соотнести их с какими-то нормами невозможно, нужно наблюдение в динамике.
Если состояние ребенка внушает опасения, и ждать невролог считает нецелесообразным, он направит малыша на МРТ. Магнитно-резонансная томография позволяет получить более подробную и достоверную информацию о состоянии каждого участка и каждого слоя головного мозга. Врач по такому снимку с большой точностью сможет определить не только наличие заболевания, но и его степень, локацию водянки, степень поражения соседних структур, объем жидкости в желудочках мозга и другие важные нюансы.
Достаточно хорошо для диагностики водянки головного мозга подходит и метод компьютерной томографии. Только МРТ и КТ способны ответить на главный вопрос — все ли в порядке с малышом. Важный нюанс: чтобы диагноз был достоверным, МРТ желательно провести 2-3 раза – с перерывами в 2-3 недели между исследованиями.
Практика показывает, что врачи нередко назначают и другие исследования (эхоэнцефалографию, электроэнцефалографию). Однако эти методы по существующим стандартам диагностики достоверными в случаях с гидроцефалией не являются, родители вполне могут от них отказаться.
Последний диагностический «штрих» – определение уровня черепного давления. Приборов, которыми можно это сделать, нет, а потому для выяснения этого фактора используют инвазивные процедуры. Чаще всего делают пункцию спинномозговой жидкости – в межпозвонковом пространстве, в районе поясницы.
Дальнейшие решения будут принимать вместе два специалиста — невролог и нейрохирург.






