Семинар №3 внутриутробный период и период новорожденности. период грудного возраста
Содержание:
Гипотрофия
Новорожденные, которые относятся ко второй и третей категории имеют задержку развития еще внутри утробы матери, ее еще называют гипотрофия. Часто такой диагноз ставиться, если у малыша масса тела на 10% меньше, чем есть норма.
Чтобы диагностировать гипотрофию, существуют специальные показатели по весовым данным и коэффициенту роста. Они обязательно помогут диагностировать задержку развития плода в утробе матери.
Диагностировать гипотрофию можно у новорожденных деток, имеющих малый вес, а иногда и у малышей, вес которых более 2500 грамм. Это означает, что задержка развития малыша в утробе матери происходит в результате отставания от размеров плода и от поставленного срока родов раньше двух недель и более.
- Симметричная форма, когда все имеющиеся органы малыша равномерно уменьшены.
- Ассиметричная форма ставится, когда у малыша уменьшены только лишь внутренние органы.
Основные причины гипотрофии
- Возраст беременной женщины свыше 40 лет.
- Многоплодие.
- Наличие инфекционных заболеваний у беременной (краснуха, сифилис, токсоплазмоз).
- Наследственные факторы.
- Хромосомные аномалии развития у малыша.
- Артериальная гипертензия у матери.
- Преэклампсия.
- Употребление женщиной во время беременности алкоголя и наркотиков.
- Курение.
- Железодефицитная анемия у матери.
- Сахарный диабет.
- Злоупотребление противосудорожными препаратами.
Проявления задержки развития малыша внутри утробы матери зависит от нарушения фазы его развития. Симметричная форма гипотрофии зачастую, возникает при хромосомных аномалиях развития, различных инфекциях, а также на ранних сроках беременности влияние факторов экзогенного характера.
Ассиметричная форма задержка развития плода всегда появляется в самом конце беременности. Основной причиной ассиметричной формы гипотрофии, считается плацентарная недостаточность.
Это может быть, как начало отслойки плаценты, так и плацентарное предлежание плода. Очень часто бывает так, когда причину гипотрофии просто не получается выяснить. Изменения, которые появляются в частях тела малыша, иногда не позволяют определить в точности ее тип. Обычно ставиться диагноз после сравнения всех размеров плода с размерам, имеющими норму.
Также это возможно, только если точно поставлен срок беременности.
Ультразвуковое исследование во время беременности позволяет знать не только вес плода, но и необходимый срок беременности.
Фетометрические показатели с учетом данных анамнеза, даты последней менструации, высоты стояния дна матки и физикальное исследование. Часто применяют для диагностики, нарушения развития плода в нутрии утробы женщины. При помощи ультразвукового исследования оценивается объем околоплодных вод, а также биофизическое состояние плода.
Во время задержки развития плода, которая обусловлена недостаточностью развития плаценты, состояние плода может быть улучшено при помощи ранней диагностики, в результате необходимого лечения, а также во время своевременного рода разрешении.
При гипотрофии неизвестной этиологии, основным способам лечения, является постельный режим беременной. С самого начала госпитализации огромное значение уделяется питанию женщины. Однако по последним исследованиям известно, что плохое питание либо недоедание не может быть причиной заболевания.
Наш медицинская клиника в СВАО Москвы занимается лечением синдрома задержки внутриутробного развития ребенка. Основными особенностями лечения в нашей «Поликлинике Отрадное», является:
- Лечение различных осложнений во время беременности.
- Санация основных очагов инфекций у беременных.
- Коррекция недостаточного развития плаценты.
- Организация правильного режима питания и усовершенствование рациона.
- Организация нужного режима по физическим нагрузкам.
Во время проведения лечения, вам обязательно проведут еще одно ультразвуковое исследование (УЗИ) в Москве. В результате правильного и эффективного лечения, малыш начинает постепенно набирать в весе.
К периоду родов у ребенка появятся необходимые силы, чтобы появиться на свет естественно. Данный диагноз может поставить только врач высшей категории, который обязательно учтет все нужные факторы, а главное особенности здоровья беременной.
Не нужно откладывать не решенные задачи на завтрашний день, нужно все решать сегодня. Ведь это в первую очередь касается здоровья вашего ребенка и вас. Специалисты медицинского центра в Отрадном , используют только современные методы лечения.
Проводят комплексное и тщательное обследование, которое способно выявить все нарушения, и с точностью установить диагноз, чтобы добиться полного выздоровления беременной.
Большие и малые астрологические периоды
В ведической астрологии существуют большие планетарные периоды (махадаша) и малые подпериоды (антардаши). Планета в махадашу влияет на жизнь человека сильнее, чем в антардашу, но сбрасывать ее со счетов все равно не стоит.
Как определить махадашу? Строим свою натальную карту в специальной программе. Как это сделать, читайте
Смотрим вкладку «Даши».
Первая планета (в нашем примере Ra, Раху) — это будет планета махадаши. Таким образом, в указанный период на человека будет сильно (максимально) влиять лунный узел Раху и внесет значительные события в жизнь (в данном случае это произошло в 2018 году, можно повспоминать, что значительного случилось в жизни)
Рядом с махадашей обычно указывается и малый подпериод, антардаша. Существует не один, а несколько подпериодов, чье влияние гораздо слабее, углубляться в них на начальном этапе не стоит. Достаточно определить махадашу, ее длительность и одну антардашу в данный момент вашей жизни.
6-й месяц: 21-24 недели
В ходе шестого месяца ребеночек становится очень красивым – под кожей уже сформирована жировая ткань и кожа не выглядит красной, ручки и ножки становятся более округлыми.
Уже сформировано лицо – глазки, выделяется носик, увеличиваются и окончательно оформляются ушки, появляются брови и ресницы.
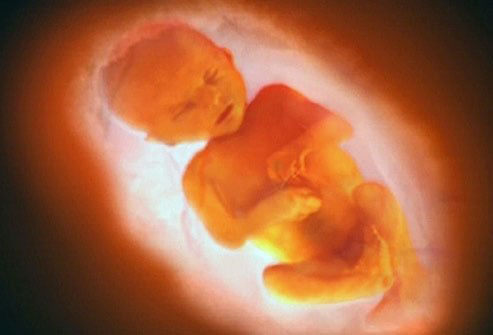
В этом месяце ребеночек очень активно двигается, у него появляется свой режим дня – он спит и бодрствует в определенное время. Вы можете понаблюдать за ним и запомнить часы отдыха и активности, скорее всего, они сохранятся и после рождения, это даст вам преимущество хоть какого-то планирования времени в первые месяцы.
Он отчетливо реагирует на резкие звуки и яркий свет – может притихнуть и как бы спрятаться, а может наоборот начать бурно двигаться – двигать руками, ногами, головой. Помните об этом и постарайтесь не подвергать ребенка ни тому, ни другому.
Самый лучший звук для него сейчас – это счастливый, ласковый голос мамы.
Ребеночек начинает тренировать свое дыхание– он делает по 50-60 вдохов в минуту, потом затихает на полчаса-час. Потом начинает снова. Во время такого «дыхания» в легкие попадает амниотическая жидкость, но она не приносит вреда и быстро впитывается в легкие.
В течение шестого месяца ребенок полностью формируется, но он еще не готов к появлению на свет, так как в плаценте еще нет необходимых антител, которые способны защитить малыша в первые дни после появления на свет.
Движения плода
Независимо от того, спит или бодрствует человеческий эмбрион, он производит более 50 движений в час, изгибая и растягивая тело, двигая головой и мышцами лица, конечностями, исследуя свое теплое и влажное пространство на ощупь. Хайделайз Альс, кандидат наук, психолог-эволюционист Гарвардского медицинского колледжа, говорит: «Удивительно, сколько тактильных ощущений испытывает эмбрион: он прикасается рукой к лицу, одной рукой к другой руке, соединяет стопы, прикасается стопой к ноге, рукой к пуповине».
Альс уверена, что между условиями жизни недоношенных детей в больницах и условиями, в которых они бы развивались внутриутробно, есть несоответствие. Многие годы она работала над тем, чтобы изменить условия, в которых развиваются недоношенные дети, таким образом, чтобы они могли изгибаться, держать колени вместе и прикасаться руками к предметам, как они делали бы внутри утробы на протяжении еще нескольких недель.
Наряду с этими простыми движениями ДиПетро также отмечает несколько странных действий плода, например, «облизывание стен матки и буквально прогулки по чреве – отталкивание ногами от стенок матки». В отличие от первенцев, второй и следующие дети имеют в распоряжении гораздо больше пространства для этих маневров. После первой беременности матка становится больше, пуповина длиннее, что позволяет плоду свободно двигаться внутри. Второй и следующие дети могут иметь более развитую внутриутробную моторику и быть более активными после рождения, — предполагает ДиПетро.
Плод внимательно наблюдает за движениями матери. «Когда мы наблюдаем за эмбионом на УЗИ, и мать начинает смеяться, мы можем заметить, как он переворачивается вниз головой, «пружинит» на голове, как на трамплине, «бум-бум-бум», — говорит ДиПетро. «Когда мать видит это на экране, она еще сильней начинает смеяться, а эмбрион еще чаще «прыгать». А мы удивляемся, почему взрослея, люди любят кататься на американских горках».
Эмбрион становится плодом
С 13-й недели начинается третий, или фетальный (плодный), период внутриутробного развития ребенка.
На 14-й неделе плод уже двигается, но мать этих движений пока не замечает. В 16 недель беременности масса плода составляет примерно 120 г, а его длина – 16 см. Личико у него почти сформировано, кожа тонкая, но подкожно-жировой клетчатки еще нет. Поскольку в этот период интенсивно развивается мышечная система, двигательная активность плода нарастает. Отмечаются слабые дыхательные движения.
Установлено также, что плод в возрасте 16,5 недели, если дотрагиваться до его губ, открывает и закрывает рот, у 18-недельного плода в ответ на раздражение языка наблюдаются начальные сосательные движения. В течение 21—24-й недель беременности сосательная реакция полностью формируется. Шевеление ребенка женщина впервые чувствует между 16-й и 20-й неделями.
К концу 5-го месяца беременности можно насчитать уже 200 движений плода в сутки. Его длина в это время достигает 25 см, а масса – 300 г. Врач уже может прослушать биение сердца ребенка. Кожа плода, начиная с головы и лица, покрывается тончайшими волосками (пушок). В кишечнике формируется меконий (первородный кал). Начинается образование подкожно-жировой клетчатки.
В конце 24-й недели длина плода уже около 30 см, а его масса – приблизительно 700 г. Внутренние органы его сформированы настолько, что в случае преждевременных родов такой ребенок может жить и развиваться в специальных условиях.
В конце 28-й недели беременности длина плода достигает 35 см, а масса 1000 г. Все его тело покрыто пушком, хрящи ушных раковин очень мягкие, ногти не достигают кончиков пальцев. Кожа плода начинает покрываться специальной родовой смазкой, защищающей ее от размокания (мацерация) и облегчающей прохождение плода по родовым путям. Он становится очень активен, и мать ощущает его движения постоянно, так как он пока свободно перемещается в плодном пузыре. Положение ребенка еще неустойчиво, голова обычно направлена вверх.
К концу 32-й недели плод имеет длину около 40 см, а массу – 1600 г; в 35 недель беременности ребенок способен дышать самостоятельно, и в случае родов на этой неделе, ему уже не понадобится помощь врачей; в возрасте 38 недель ребенок считается доношенным, его примерный рост и вес к этому сроку — 45 см и 2500 г соотвественно.
К 40-й неделе беременности плод вполне готов к существованию вне материнского организма. Длина его тела в среднем 50–51 см, масса – 3200–3400 г. Теперь ребенок, как правило, располагается головой вниз. Положение его становится устойчивым, так как из-за больших размеров он не может свободно перемещаться в чреве матери.
Зародыш становится эмбрионом
С 16-го дня начинается второй, или собственно — эмбриональный, период внутриутробного развития ребенка, который заканчивается к 13-й неделе. Изменения в зародыше нарастают лавинообразно, но следуя четкому плану. Вот краткая хронология событий.
В течение 3-й недели между экто– и энтодермой образуется еще один слой – мезодерма. Эти три зародышевых листка – эктодерма, мезодерма и энтодерма – в дальнейшем дадут начало эмбриональным зачаткам, из которых разовьются все ткани и органы ребенка. К концу недели в эктодерме видна нервная трубка, а ниже, в мезодерме, – спинная струна. Одновременно закладывается сердечная трубка, формируется стебелек – тяж, соединяющий зародыш с ворсинками хориона – зародышевой оболочки, образовавшейся из трофобласта. Через брюшной стебелек проходят пупочные сосуды.
На 4-й неделе беременности закладываются многие органы и ткани зародыша: первичная кишка, зачатки почек, костей и хрящей осевого скелета, поперечно-полосатой мускулатуры и кожных покровов, ушей, глаз, щитовидной железы, глотки, печени. Усложняется строение сердца и нервной трубки, особенно ее передней части – будущего головного мозга.
На 5-й неделе длина зародыша составляет 7,5 мм. В возрасте 31–32 суток появляются зачатки рук, подобные плавникам. Закладывается поперечная перегородка сердца. В это время с помощью ультразвукового исследования можно ясно видеть сокращения сердца. Это означает, что у зародыша уже есть система кровообращения. Развиваются органы зрения и слуха, формируются органы обоняния, зачатки языка, легких, поджелудочной железы. Почечные каналы достигают клоаки, а зачатки мочеточников – задней почки. Возникают половые бугорки.
Шестая неделя беременности знаменуется началом кроветворения в печени. К 40-му дню появляются зачатки ног.
В течение 7-й недели закладываются веки, пальцы рук, а потом и ног. Заканчивается образование межжелудочковой перегородки сердца. Отчетливо выражены семенники и яичники.
В конце 8-й недели у эмбриона длиной 3–3,5 см уже отчетливо видны голова, туловище, зачатки конечностей, глаз, носа и рта. По микроскопическому строению половой железы можно определить, кто родится – мальчик или девочка. Зародыш находится в амниотическом пузыре, наполненном околоплодными водами.
На 3-м месяце беременности у зародыша хорошо различима кора больших полушарий головного мозга. К 12-й неделе формируется кроветворение в костном мозге, в крови появляются лейкоциты, а к концу этой недели – и гемоглобин, как у взрослого человека, происходит становление групповых систем крови.
ОПЛОДОТВОРЕНИЕ, РАЗВИТИЕ ПЛОДНОГО ЯЙЦА
Беременность
наступает в результате оплодотворения — слияния зрелых мужской
(сперматозоид) и женской (яйцеклетка) половых клеток.
Созревание мужских и женских половых клеток является сложным многоступенчатым процессом.
Сперматогенез происходит
в извитых семенных канальцах мужских гонад. К периоду половой зрелости
образуются зрелые сперматозоиды, способные к оплодотворению. Полному
созреванию предшествует редукционное деление, в результате которого в
ядре сперматозоида содержится гаплоидный набор хромосом.
Пол
будущего ребенка зависит от того, носителем какой половой хромосомы
является сперматозоид, оплодотворивший яйцеклетку. Яйцеклетка всегда
содержит Х-хромосому. Слияние с яйцеклеткой сперматозоида, содержащего
Х-хромосому, дает начало эмбриону женского пола. При оплодотворении
сперматозоидом, имеющим Y-хромосому, возникает эмбрион мужского пола.
При
половом сношении во влагалище женщины изливается в среднем около 3-5 мл
спермы, в которой содержится 300-500 млн сперматозоидов. Часть
сперматозоидов, в том числе и неполноценных, остается во влагалище и
подвергается фагоцитозу. Этому во многом способствует кислая среда
влагалища, которая неблагоприятна для жизнедеятельности сперматозоидов.
Вместе
со сперматозоидами во влагалище попадают и другие составные части
спермы. Особая роль принадлежит простагландинам
Под их влиянием
усиливается сократительная активность матки и маточных труб, что очень
важно для нормального транспорта гамет
Причины ЗВУР
Задержка внутриутробного развития возникает, если какая-либо проблема или аномалия препятствует росту клеток и тканей или ведет к уменьшению размера клеток. Такое может произойти в случае, когда плод не получает достаточно питательных веществ и кислорода, необходимых для роста и развития органов и тканей, или из-за инфекции.
Существует много факторов, которые могут влиять на скорость внутриутробного развития плода, включая нижеперечисленные и их комбинации.
Материнские факторы:
- возраст женщины (менее 16 и более 35 лет);
- высокогорная местность и гипоксия матери;
- низкий социально-экономический статус и проживание в развивающейся стране;
- этническая принадлежность или раса;
- злоупотребление психоактивными веществами (активное и пассивное курение, алкоголь, запрещенные наркотики, такие как марихуана или кокаин);
- лекарственные препараты (варфарин, стероиды, противосудорожные препараты, противоопухолевые препараты, антиметаболиты и антагонисты фолиевой кислоты);
- тяжелая физическая работа;
- рост и вес матери до беременности (ИМТ менее 20, вес менее 45 кг и более 75 кг);
- интервал между беременностями (менее 6 месяцев или 120 месяцев или более);
- рождение в прошлом ребенка маленького для гестационного возраста;
- вспомогательные репродуктивные технологии;
- плохое медицинское сопровождение беременности;
- голодание в период беременности;
- недостаточная прибавка в весе при беременности;
- бронхиальная астма у матери, цианотические врожденные пороки сердца;
- гематологические и иммунологические нарушения (приобретенные тромбофилии, такие как антикардиолипиновые антитела и волчаночный антикоагулянт);
- медицинские отклонения (гипертензивные расстройства при беременности и нет, диабет, связанный с васкулопатией, хронические заболевания почек, системная красная волчанка, антифосфолипидный синдром, серповидноклеточная анемия);
- патологические состояния при беременности, такие как преэклампсия и диабет, связанные с васкулопатией;
- материнская инфекция, включая TORCH, малярия, туберкулез, инфекции мочевыводящих путей и бактериальный вагиноз.
Плацентарные факторы:
- вес плаценты (менее 350 грамм);
- нарушение маточно-плацентарного кровотока;
- плацентарная дисфункция (гипертензия беременных, преэклампсия);
- тромбофилия, связанная с маточно-плацентарной патологией;
- ограниченный плацентарный мозаицизм;
- аваскулярные ворсины;
- множественные инфаркты;
- частичная молярная беременность;
- синцитиальные узлы;
- хронические воспалительные процессы;
- одиночная пупочная артерия;
- отслойка плаценты;
- оболочечное прикрепление пуповины;
- плацентарная гемангиома;
- плацентарные инфекции (плацентарная малярия);
- инфекционный виллит;
- многоплодная беременность;
- хронический виллит неизвестной этиологии;
- снижение экспрессии тиоредоксина, глутаредоксина.
Фетальные факторы (т. е. связанные с плодом):
- маленький размер (50–70% новорожденных с МГВ, при соответствующем размере матери и этнической принадлежности)
- хромосомные аномалии (трисомии 13, 18, 21, аутосомные делеции, однородительская дисомия;
- генетические синдромы (синдром Блума, синдром Рассела-Сильвера, синдром Корнелии де Ланге, синдром Брахмана-де Ланге, синдром Мулибрея Нанизма, синдром Рубинштейна-Тейби, синдром Дубовица, синдром Секкеля, синдром Йохансона-Близзарда, синдром Фанкони, синдром Робертса и синдром де Санктиса — Каккьоне).
- большинство врожденных аномалий (трахеопищеводный свищ, врожденный порок сердца, врожденная диафрагмальная грыжа, дефекты брюшной стенки, такие как омфалоцеле и гастрошизис, дефект нервной трубки, такие как анэнцефалия и аноректальная мальформация);
- многоплодная беременность;
- врожденные инфекции (TORCH, малярия, врожденная ВИЧ-инфекция, сифилис);
- нарушения обмена веществ (агенезия поджелудочной железы, врожденное отсутствие островков Лангерганса, врожденная липодистрофия, галактоземия, гипофосфатазия, лепреконизм, фенилкетонурия плода, неонатальный сахарный диабет).
Рост плода зависит от различных гормонов, а именно: инсулина, гормонов щитовидной железы, надпочечников и гипофиза. Эти гормоны способствуют развитию ребенка, и любое нарушение в их работе приводит к ЗВУР.
Генетические факторы
В связи с недавними достижениями в области молекулярной биологии и генетики, роль генов матери, плода и плаценты стала важной и в настоящее время считается причиной ЗВУР
31-40 недели
31 неделя
На этом сроке малыш достигает веса не более 1,5 кг. Его внутренние органы активно учатся работать самостоятельно. Печень уже может самостоятельно очищать кровь.
Сурфактант, то есть смесь поверхностно-активных веществ, выстилающая лёгочные альвеолы изнутри, еще вырабатывается. Постепенно устанавливается связь мозга с периферическими нервными клетками. Если кроха решит дотронуться до своего глазика, то он обязательно зажмурится.
32 неделя
Это фаза, когда младенец активно растет и продолжает свое развитие. Органы и системы его организма налаживают свою полноценную работу. Кроха все больше и больше становится похож на привычного новорожденного.
33 неделя
В этот период малыш весит до 2 кг. Он все уже продолжает наращивать свои мышцы, крепнет и формирует жировую прослойку. Его тело становится более пропорциональным, конечности слегка удлиняются.
Кроха уже даже способен выражать свои эмоции, а многие системы его организма полноценно функционируют. Ребенок способен выражать эмоции. Почки пока только подготавливаются к главной функции в будущем — возможности фильтрации.
34 неделя
В эти дни развитие малыша уже почти полностью завершено. Черты лица крохи приобретают индивидуальные особенности и становятся яснее. У малыш активно развиваются и совершенствуются желудочно-кишечные функции.
35 неделя
Эта неделя характеризуется активностью в наращивании как мышечной, так и жировой ткани младенцем. Еженедельно кроха продолжает набирать примерно 220 г. Его кожа полностью освобождается от лануго, а плечики округляются.
36 неделя
Крепчающий с каждым днем организм крохи продолжает путь совершенствования. В его уже сформированной печени идет процесс накапливания железа. Все системы организма продолжают отлаживаться для безупречной работы. Младенец активно двигается в утробе матери, сосет пальчик, готовясь впервые приложиться к материнской груди. К 36 неделе, большинство готовящихся к рождению младенцев лежат головой вниз.
37 неделя
Ребеночек в утробе матери сформировался, так как все жизненно важные органы готовы к самостоятельной работе. Желудок готов принимать пищу, хорошо налажен процесс теплообмена. Легкие уже готовы сделать первый вдох вне материнского организма. Малыш продолжает крепчать и набирать вес.
38 неделя
Кроха сформирован и уже готов появиться на свет. У мальчиков яички в это время постепенно опускаются в мошонку. Кожа младенцев на 38 неделе приобретает приятный розовый тон.
39 неделя
Ваш младенец уже полностью развит и часто появляется на свет именно на 39 неделе, не дожидаясь срока. Все органы малыша полностью пригодны к самостоятельному функционированию. Младенец реагирует на световые раздражители и очень чувствителен к звукам. Кожа полностью очищена от первородной смазки.
40 неделя
На сороковой, финишной неделе ребеночек полностью сформирован и готов к появлению на свет. Его рост уже примерно 49-55 см, а вес — от 2,5 до 4 кг. Все будет зависеть не только от того, как вы питались во время беременности, но и от генетики.
Наступает время родов, узнайте все про родовой сертификат и как его получить
41-42 недели
Иногда беременность длится больше, чем 40 недель, ребенок уже переношенный. В это время прибегают к искусственной стимуляции родов.






