Острые заболевания брюшной полости
Содержание:
Хирургические болезни, требующие экстренной помощи, и их симптомы
Острый аппендицит
Среди других болезней будет выделяться развитием исподволь, без видимой причины, на фоне полного благополучия. Болевой синдром при нем варьирует от слабого до умеренного.
Частым для острого аппендицита является симптом Кохера, когда боли начинаются в подложечной области живота, но постепенно смещаются в правую подвздошную область, где чаще и выявляются при осмотре и ощупывании живота.
В зависимости от расположения червеобразного отростка могут присоединяться сопутствующие симптомы в виде рвоты, тошноты, диареи. Нередко повышение температуры тела до 37-38 градусов.
Острый холецистит (воспаление желчного пузыря)
Характеризуется приступообразным течением. Боли возникают резко в ответ на нарушения в диете (жирная и жареная пища), употребление алкоголя. Часто пациент осведомлен, что у него имеются камни в желчном пузыре. Во рту может появляться вкус горечи.
Болевой синдром будет напоминать «колику» в правом подреберье, отдающую в правое плечо, руку, шею и усиливающуюся при кашле или движении. Для острого холецистита также специфичны рвота желчью, тошнота, отсутствие аппетита, температурная реакция тела до 37-38 градусов. Часто пациенты укладываются на больной бок (правый).
Прободная язва
Представляет собой осложнение язвы желудка или 12-перстной кишки с образованием сквозного отверстия в стенке органа. Имеет бурную клиническую картину.
Острая «кинжальная» боль возникает в верхних отделах живота и вводит пациента в шоковое состояние. Тошноты и рвоты при этом не наблюдается, температура может понижаться.
Для клиники прободения язвы типична смена трех периодов.
- Первый, когда больной лежит на правом боку, боясь пошевелиться, бледный, с каплями пота на лбу, и просит о помощи.
- Во втором периоде пациенту становится лучше, боли немного утихают. Часто на этом этапе он может отказаться от медицинской помощи.
- В третьем периоде разворачивается картина перитонита и тяжелейшего состояния пациента вплоть до комы. Живот при ощупывании напоминает «доску» (плотный, резко болезненный).
Острый панкреатит
Аналогично предыдущим состояниям требует немедленной хирургической помощи. Как и холецистит, острый панкреатит часто развивается на фоне желчнокаменной болезни, погрешностей в диете, злоупотребления алкоголем, сопровождается обильной неукротимой рвотой, не приносящей облегчения.
Типичными для воспаления поджелудочной железы будут боли опоясывающего характера, отдающие в спину. Иногда врач может прощупать отечную поджелудочную железу (инфильтрат). Характерно повышение температуры, задержка стула и газов, развитие делириозного состояния.
Острая кишечная непроходимость
Тяжелое заболевание, которое чаще поражает людей, неоднократно оперированных либо имеющих опухоли кишечника, гельминтозы, грыжевые выпячивания, ЖКБ. Все эти причины могут провоцировать остановку прохождения пищи и кала по кишечнику.
Болезнь может дебютировать тошнотой, рвотой, задержкой стула и газов. Боли во время кишечной непроходимости сильные схваткообразные, с периодами ослабления. Полное исчезновение болей грозит «катастрофой» в животе, перфорацией кишки и развитием воспаления всей брюшины.
Визуально характерным будет резко вздутый асимметричный живот с типичным звуком при поколачивании, указывающим на большое скопление газов.
Ущемленная грыжа
По симптомам во многом подобна кишечной непроходимости, так как является одной из ее причин. Отличием будет обязательное невправимое опухолевидное образование в паховой области, болезненное при ощупывании, напряженное, иногда горячее и с кожным покровом над ним красного цвета.
Сопутствуют ущемлению рвота, тошнота, задержка стула и газов. Температура, как правило, в пределах нормы.
К более редким хирургическим болезням с острыми болями в животе относят также тромбоз мезентеральных (кишечных) сосудов, перфорацию кишки (прободение), аднексит (воспаление придатков матки у женщин), перитонит, связанный с другими заболеваниями брюшной полости.
Медицинская помощь
Условно терапевтические мероприятия делят на общие и специфические. Характер лечения зависит от поставленного диагноза.
Общая терапия острого живота предусматривает полное исключение пищи. Питание поступает внутривенно в обход пищеварительной системы. В большинстве случаев пациентам вводится назогастральный зонд, препятствующий попаданию кислорода и позволяющий очистить желудок от содержимого.
Специфическая терапия назначается в соответствии с поставленным диагнозом. Важным аспектом является решение о потребности в хирургии. Немедленная операция проводится при разрывах внутренних органов, наличии ишемических процессов, которые могут вызвать некроз тканей. Острый аппендицит, а также холецистит, сопровождающийся гангреной, требуют хирургического лечения.
Первая помощь пациенту
Принцип, согласно которому оказывается первая помощь при остром животе, – не навредить больному. До прибытия медиков пациенту запрещено принимать любые обезболивающие препараты. В противном случае возможна неправильная постановка диагноза, что может привести к необратимым последствиям.
Больного необходимо положить в удобном положении. Принимать пищу или пить пострадавшему категорически запрещается. Желательно, чтобы пациент лишний раз не двигался. Голову укладывают таким образом, чтобы при рвоте исключить захлебывание.
Лечение аппендицита
Воспаление аппендикса считается наиболее распространенной причиной синдрома острого живота. При подтверждении диагноза назначается срочная хирургическая операция. Консервативное лечение не оказывает положительного результата.
Основным клиническим проявлением аппендицита является болевой синдром. Как правило, боли изначально возникают в области пупка и в дальнейшем перемещаются в сторону пораженного органа. Симптомы достигают пика интенсивности в течение нескольких часов. В этот период воспаление охватывает стенки брюшной полости, вызывая проявления синдрома острого живота.
В детском возрасте часто отмечается нетипичное течение патологии. Из-за стремительного развития симптомов ускоряются некротические процессы
В ходе диагностики крайне важно исключить вероятность острого колита, почечной колики или гастрита
Лечение заключается в удалении аппендикса. Одновременно осуществляется обработка воспаленной области брюшной стенки. При выделении большого количества инфильтрата устанавливается дренажная трубка, которую удаляют через несколько дней после операции.
Непроходимость кишечника
Патология возникает на фоне новообразований на внутренней поверхности кишечника или из-за наличия инородных тел, в число которых входят каловые камни, глисты. Также к непроходимости приводит заворот кишок.
Лечение предусматривает местное и внутривенное введение препаратов. Одновременно производится выведение желудочного содержимого путем зондирования. После этого проводится промывание желудка.
В случае, если непроходимость носит механическое происхождение, осуществляется хирургическое вмешательство. Непроходимость на фоне паразитарного заражения предусматривает дегельминтизацию, которая также производится хирургическим путем.
Острый перитонит
Представляет собой осложнение синдрома острого живота. На фоне патологии происходит инфицирование брюшной стенки. Терапия предусматривает использование медикаментозных и хирургических методов.
Лечебные мероприятия направлены на достижение следующих целей:
- Предотвращение распространения инфекции.
- Снижение воздействия продуктов жизнедеятельности бактерий.
- Восстановление полноценной работы брюшных органов.
Консервативное лечение осуществляется путем введения антибиотиков, препаратов, стабилизирующих работу сердечно-сосудистой и выделительной систем. Хирургическая терапия заключается в устранении источника воспаления, местной антисептической обработке, установке дренажа брюшной полости (при необходимости).
Поражения брыжеечной артерии
Патология провоцирует синдром у людей пожилого возраста. Как правило, возникает на фоне врожденных пороков сердца, атеросклероза, эндокардита. Из-за тромбоза сосуда пораженный участок кишечного отдела постепенно отмирает. При этом некротический процесс распространяется на брюшную стенку.
Лечение производится консервативными методами. Предусматривается введение коагулянтов, антибиотиков, препаратов от ревматизма. В случае раздражения брюшины проводят хирургическое лечение.
Этиология
Стать причиной возникновения патологического состояния может большое количество разнообразных состояний, которые далеко не всегда связаны с органами пищеварительной системы, однако за помощью необходимо обращаться именно к гастроэнтерологу.
Наиболее распространенные предрасполагающие факторы:
- воспалительное поражение придатка слепой кишки или острый аппендицит;
- внутрибрюшное кровоизлияние;
- апоплексия яичника;
- трубная беременность;
- какие-либо травмы живота;
- инвагинация кишечника;
- перфорация половых органов.
Недомогание может развиваться на фоне таких процессов:
- ущемление грыжи;
- перекрут ножки кисты яичника;
- острый холецистит или панкреатит;
- сальпингоофорит;
- перекрут яичка;
- острая кишечная непроходимость как механического, так и динамического характера;
- прободение язвы, локализованной в 12-перстной кишке или желудке;
- обострение гастрита любой этиологии;
- неспецифический язвенный колит;
- протекание рецидива энтерита;
- синдром раздраженного кишечника;
- печеночная колика;
- образование конкрементов в мочеточниках;
- дивертикулит;
- окклюзия мезентериальных сосудов.
В несколько раз реже острый живот входит в клиническую картину следующих патологий:
- правосторонняя пневмония;
- воспалительное поражение простаты;
- кишечные инфекции, например, сальмонеллез или дизентерия;
- воспаление плевры;
- мононуклеоз;
- вирусный или токсический процесс в печени;
- кетоацидоз, развивающийся при сахарном диабете;
- гемохроматоз;
- плевропневмония.
Стоит выделить ситуации, при которых симптоматика острого живота возникает из-за протекания иных заболеваний, но лишь иррадиирует в брюшную полость. В таких случаях говорят про ложный или псевдоабдоминальный синдром, вызывающий ошибки в процессе установки правильного диагноза.
Причины ложного острого живота:
- гепатит;
- энтероколит;
- плеврит;
- паранефрит;
- пиелонефрит;
- межреберная невралгия;
- радикулит;
- опухоли головного мозга;
- сахарный диабет;
- ревматизм;
- перелом ребер или позвонков;
- аневризма аорты;
- острое пищевое отравление;
- эндометриоз.
С этими патологиями проводится дифференциальная диагностика острого живота. Терапия псевдоабдоминального синдрома не во всех случаях требует хирургического вмешательства, а может ограничиться консервативными методами.
Острый живот у детей могут спровоцировать такие аномалии:
- дисбактериоз кишечника;
- глистные или паразитарные инвазии;
- колит;
- энтерит;
- аппендицит;
- воспаление пищевода;
- энтероколит;
- гастродуоденит;
- гастрит;
- язва;
- дуоденит;
- панкреатит;
- холецистит;
- гепатит;
- НЯК;
- ГЭРБ;
- дискинезия желчевыводящих протоков;
- цистит;
- пиелонефрит;
- корь;
- ветрянка;
- мочекаменная болезнь;
- ОРВИ.
Мочекаменная болезнь
Диагностика острого живота
В постановке диагноза острого живота огромное значение имеет правильно собранный анамнез в сочетании с грамотно проведенным физикальным осмотром
Важно выяснить, развилась ли боль остро (перфорация полого органа) или болевой синдром постепенно усиливался (перитонит); локализована ли боль в одном месте либо мигрирует; связано ли возникновение боли с приемом пищи. Рвота указывает на нарушение пассажа пищи по кишечнику механического или рефлекторного характера (кишечная непроходимость, колика)
Обязательно следует выяснить, не отмечалось ли в последнее время изменения характера и частоты стула, не было ли патологических примесей в кале (кровь, слизь в виде «малинового желе» и др.).
Во время обследования уделяют пристальное внимание состоянию сердечно-сосудистой системы (ЧСС, уровень артериального давления) для своевременного диагностирования кровотечения, шока. При осмотре живота оценивается его форма (запавший или ладьевидный, напряженный — при перфорации желудка, кишечника; перераздутый и асимметричный – указывает на непроходимость кишечника), выявляются рубцовые изменения и грыжевые дефекты
Пальпация позволяет обнаружить критерии раздражения брюшины, объемные образования в животе, локализовать источник боли. При перкуссии можно определить расширение границ печени, наличие свободного газа или выпота в полости живота. При выслушивании живота кишечные шумы или значительно усиливаются (в начальных фазах непроходимости кишечника) или вообще не выслушиваются (в фазе разгара непроходимости).
Всем пациентам с подозрением на острый живот следует проводить ректальное исследование
Акцентировать внимание необходимо на обострение болезненности при надавливании пальцем на стенки ампулы прямой кишки (это говорит о наличии выпота в малом тазу). При выявлении у больного даже небольших грыжевых выпячиваний рекомендуется провести пальцевое исследование через ворота грыжи
При использовании этого приема происходит непосредственное раздражение париетального листка брюшины, поэтому болезненность и напряженность брюшной стенки будут более выражены. У детей полезно производить пальпацию органов живота в состоянии сна или седации, когда можно исключить непроизвольное напряжение брюшной стенки.
Лабораторные анализы при остром животе неинформативны, выявляют гнойно-воспалительные изменения, анемию. Однин из самых простых и доступных методов верификации катастрофы в животе — обзорная рентгенография ОБП. Пациентам в крайне тяжелом состоянии снимки производятся в горизонтальном положении (в боковой проекции), в остальных случаях исполняется рентгенография в вертикальном положении. На снимках визуализируется свободный газ в полости живота, затемнение в отлогих местах (экссудат), арки и уровни в петлях кишечника, газ в забрюшинной клетчатке. Расширенный диагностический поиск включает рентгенконтрастные исследования: в желудок или кишечник вводится газ, контрастное вещество. Если воздух или контраст попадают в свободную брюшную полость, это свидетельствует о перфорации полого органа. Если при контрастировании желудка отмечается его смещение кпереди, можно думать о панкреонекрозе. Иногда может потребоваться специализированное рентгенологическое исследование (целиакография, мезентерикография).
УЗИ ОБП позволит выявить экссудат в брюшной полости, газ в системе воротной вены, опухолевый конгломерат, инвагинат и другие патологические состояния, которые могли послужить причиной острой хирургической патологии. УЗИ является ведущим методом диагностики острой урологической и гинекологической патологии. В сложных ситуациях установить правильный диагноз поможет диагностическая лапароскопия.
Если у пациента предполагается острый живот, следует тщательно подойти к исключению состояний, имитирующих катастрофу в животе. Операция, проведенная пациенту с тяжелой соматической патологией, зачастую приводит к ухудшению его состояния и смерти. Именно поэтому при поступлении в приемный покой требуется исключить нехирургические факторы острого живота: инфаркт (ишемию) миокарда, воспаление легких, плеврит, пневмоторакс, мочекаменную и желчнокаменную болезнь (колику), кишечные инфекции.
Этиология
Причины острого живота весьма разнообразны. Острые воспалительные процессы, развивающиеся в брюшной полости, чаще всего приводят к появлению синдрома. Условно их подразделяют на несколько групп:
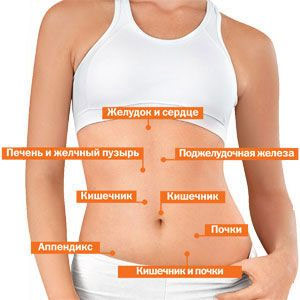
- Воспаление органов, расположенных в абдоминальной полости – червеобразного отростка, различных отделов тонкой и толстой кишки, желчевыводящих протоков и желчного пузыря, желудка, поджелудочной железы;
- Прободная язва желудка или кишечника с образованием сквозного отверстия в стенке органа;
- Прекращение кровоснабжения – эмболия или тромбоз сосудов брюшины, мезентериальная ишемия, инфаркт кишки или ее непроходимость;
- Внутрибрюшное кровотечение, вызванное разрывом яичника, пищеварительных желез, селезенки, прободной язвой, геморрагическим гастритом;
- Онкопатология — доброкачественные или злокачественные новообразования в желудке, кишечнике, печени;
- Травмы живота, повреждение стенок внутренних органов инородным телом;
- Инфекционные процессы — сальмонеллез, дизентерия, пищевые отравления.
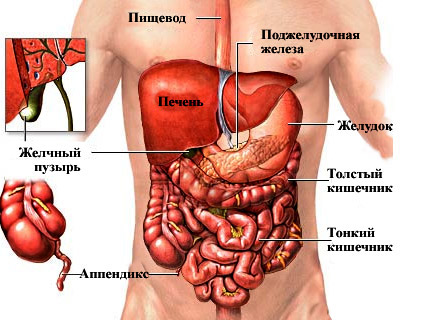
строение органов желудочно-кишечного тракта
Заболевания органов малого таза также могут сопровождаться признаками острого живота, но происходит это несколько реже. К ним относятся:
- Патология женских половых органов – оофорит, сальпингит, сальпингоофорит, осложненная внематочная беременность,
- Поражение почек – гнойное воспаление, инфаркт, колика, гнойное расплавление околопочечной клетчатки, камни в мочеточниках,
- Урологическая патология – простатит, перекрут яичка, дизурия, ишурия.
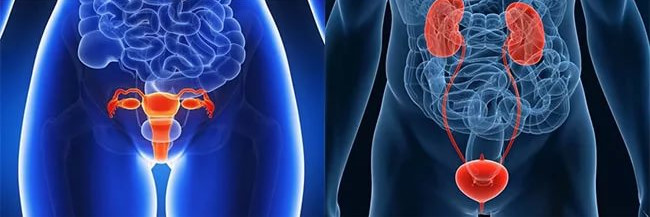
Патологии, «симулирующие» острый живот:
- Сердечные – разрыв аневризмы аорты, острое проявление ишемической болезни сердца, ТЭЛА, воспаление оболочек сердца — перикарда, миокарда,
- Неврологические – межпозвоночная грыжа, радикулит, миелит, остеомиелит, спондилоартроз, межреберная невралгия,
- Легочные — воспаление плевры, легких,
- Инфекционные – грипп, паротит, инфекционный мононуклеоз, бруцеллез, скарлатина,
- Травматические – переломы ребер и позвонков, костей таза,
- Системные и эндокринные — ревматизм, сахарный диабет,
- Онкологические.
Причины возникновения острого живота
Острый живот включает в себя абдоминальные симптомы и признаки, характеризующие ургентную патологию, то есть без хирургического вмешательства к ее решению вряд ли прийти. Основным симптомом является острая абдоминальная боль.
Абдоминальная боль является общим симптомом и часто не отражает острую патологию. В то же время острая и сильная абдоминальная боль почти всегда является признаком интраабдоминальной патологии. Она может быть единственным симптомом, требующим незамедлительной экстренной хирургической помощи:
гангрена и перфорация кишки при определенных условиях (напр., нарушение мезентериального кровообращения в результате странгуляционной непроходимости или артериальной эмболии) могут развиться через 6 часов и ранее от начала появления симптомов. Абдоминальная боль требует повышенной настороженности у пациентов молодого возраста или пожилых людей, а также у носителей ВИЧ-инфекции или у лиц, принимающих иммунодепрессанты.
Классические описания абдоминальной боли имеют ряд отличий, так как восприятие боли весьма индивидуально. Некоторые, особенно пожилые, люди могут воспринимать ее стоически, тогда как другие преувеличивают ее проявления. Младенцы, маленькие дети и в некоторых случаях пожилые люди не всегда могут указать на локализацию боли:
- структуры в эмбриогенезе, исходящие из желудка, двенадцатиперстной кишки, печени и поджелудочной железы вызывают боли в верхних отделах живота;
- структуры средней кишки (тонкая кишка, проксимальный отдел толстой кишки и червеобразный отросток) вызывают боль в параумбиликальной области;
- структуры задней кишки (дистальный отдел толстой кишки и органы мочеполовой системы) являются причинами болей в нижних отделах живота.
Висцеральная боль обычно неопределенная, тупая, вызывающая рвоту. Она, как правило, не дает четкой локализации и имеет тенденцию восприниматься в областях, соответствующих эмбриональному происхождению пораженной структуры. Источником висцеральной боли являются органы брюшной полости, которые иннервируются вегетативными нервными волокнами и отвечают главным образом на процессы растяжения и мышечного сокращения, но не на рассечение, разрыв или местное раздражение.
Соматическая боль является следствием поражения париетальной брюшины, которая иннервируется соматическими нервами, отвечающими на раздражение в результате инфекционных, химических или воспалительных процессов. Соматическая боль острая и хорошо локализована.
Отраженная (иррадиирующая) боль — боль, воспринимаемая вне ее источника как следствие конвергенции нервных волокон в спинном мозге. Яркими примерами иррадиирующей боли являются:
- боль в области лопатки при желчной колике,
- боль в паховой области при почечной колике,
- боль в плече при наличии крови или воспаления под диафрагмой.
Большинство заболеваний органов брюшной полости вызывают абдоминальную боль; некоторые причины тривиальны, а другие могут и угрожать жизни, требуя немедленной диагностики и хирургического вмешательства. Среди последних:
- разрыв аневризмы брюшного отдела аорты,
- перфорация полого органа,
- мезентериальная ишемия,
- осложненная внематочная беременность.
Кишечная непроходимость, аппендицит, тяжелый острый панкреатит также относятся к тяжелой патологии и требуют экстренной помощи.
Некоторые экстраабдоминальные заболевания могут также вызывать абдоминальную боль:
- гематома прямой мышцы живота;
- перекрут яичка;
- инфекционные поражения (например, опоясывающий лишай);
- метаболические нарушения (например, алкогольный кетоацидоз, диабетический кетоацидоз, порфирия, серповидноклеточная анемия);
- иррадация боли от органов грудной клетки (инфаркт миокарда, пневмония, легочная эмболия);
- иррадация боли от радикулита;
- интоксикации (укус паука насекомых (черной вдовы или скорпиона), отравления тяжелыми металлами, метанолом).
Абдоминальная боль у новорожденных, младенцев и маленьких детей вызывается многочисленными причинами, с которыми не сталкиваются взрослые, включая мекониевый перитонит, стеноз пилоруса, эзофагеальную мембрану, заворот кишечника с общей брыжейкой, атрезию заднего прохода, инвагинацию и кишечную обтурация при атрезии.
Организация сестринского процесса.
План:
-
Понятие
об «остром животе», причины возникновения,
основные синдромы -
Клинические
и инструментальные методы исследования -
Доврачебная
помощь и принципы лечения -
Острый
аппендицит. Классификация, признаки,
осложнения. Принципы предоперационной
подготовки и особенности послеоперационного
ухода за больными -
Особенности
течения острого аппендицита у детей,
беременных и лиц пожилого возраста
«Острый
живот» —
симптомокомплекс, вызванный раздражением
или воспалением брюшины, требующий
срочной госпитализации больного.
«Острый
живот» –
собирательный термин, объединяющий ряд
хирургических заболеваний, имеющих
общие клинические признаки: боль,
напряжение мышц, симптомы раздражения
брюшины, интоксикацию. Этим термином
пользуются в качестве предварительного
диагноза.
«Острый живот»
приводит к развитию перитонита при
несвоевременном
лечении.
Причины: 1) травмы живота 2) воспалительные
заболевания 3) перфорация полового
органа 4) нарушение прохождения содержимого
по ЖКТ (ОКН) 5) ущемленная грыжа 6)
кровотечение в брюшную полость 7) острое
нарушение мезентерального кровообращения
8) острые гинекологические заболевания
(внематочная беременность, перекрут
ножки кисты или опухоли яичника др.)
В
некоторых случаях «Острый живот»
приходится дифференцировать с
повреждениями и заболеваниями органов,
расположенных вне живота (инфаркт
миокарда, неврологические заболевания
и др.)
Все
симптомы «Острого живота» можно
объединить в 4 синдрома:
-
Болевой
-
Диспептический:
тошнота, рвота, нарушения стула -
Воспалительный:
Т, озноб, воспалительные изменения в
анализе крови -
Перитонеальный:
связан с вовлечением в процесс брюшин;
проверяется выявлением симптомов
раздражения брюшины (Щеткина-Блюмберга,
Раздольского, Воскресенского и др.)
Методы исследования:
-
Сбор
анамнеза -
Оценка
общего состояния (сознание РS,
t°,
АД) -
Наружный
осмотр (внешний вид, положения б-го,
цвет кожи и слизистых, состояние языка) -
осмотр
живота (участие в дыхании, форма, наличие
выпячивания) -
пальпация:
поверхностная и глубокая. Проверка
перитонеальных симптомов -
перкуссия
-
аускультация
-
анализ
крови, мочи, кала -
Рентгенологические
методы: обзорная рентгенография органов
брюшной полости, пассаж бария по
кишечнику -
Эндоскопические
методы -
УЗИ
-
Лапароцентез
– пункция брюшной полости -
Лапароскопия
– осмотр брюшной полости -
Диагностическая
лапаротомия
Причины острой боли в животе
Среди прочего, причинно-следственным фактором острой боли в животе может являться:
- тяжелый запор;
- почечная колика;
- воспаление желчного пузыря;
- цистит;
- предменструальный синдром;
- воспаление придатков;
- тяжелый гастроэнтерит;
- невралгия и т. д.
Обычно острые боли в животе воспринимаются человеком как пароксизмальное состояние и их болевая интенсивность снижается после принятия препаратов обезболивающего действия. Если болевые ощущения увеличиваются или в течение короткого периода времени появляются новые приступы боли, то это может указывать на ухудшение процесса заболевания и даже развитие острого абдоминального синдрома. Острые боли в животе, особенно в эпигастральной или верхней поясничной области также могут быть симптоматическим признаком абдоминальной формы инфаркта миокарда. В этом случае диспептические расстройства, такие как изжога и отрыжка, вздутие живота, метеоризм, тошнота и рвота, имеют кардиологический патогенез.






