Строение и функции зубов
Содержание:
- Этапы лечения периодонтита
- Схема лечения
- Способы лечения рецессии
- Показания к процедуре удаления корня зуба
- Удаление корня зуба
- Нижние моляры
- Минеральный обмен в тканях
- Лечение ретенции зубов
- Как зуб удерживается в кости? Аппарат прикрепления
- Что делать, если корень зуба зарос десной
- Классификация патологии по месту локализации
- Как происходит удаление разрушенного зуба
- Причины
Этапы лечения периодонтита
Сколько раз придется приходить к врачу для проведения лечения воспаления под корнем зуба зависит напрямую от того, в какой форме заболевание, в стадии ремиссии или в период обострения. Также на ход лечебного курса влияет избранная врачом методика. Нередко для проведения терапии требуется курс, состоящий из нескольких этапов лечения и посещения стоматолога. Пока воспалительный процесс не будет устранен, пломбировать зуб нельзя, поэтому к лечащему врачу придется приходить несколько раз:
- Подготовительный этап. Проводится диагностика состояния корня зуба при помощи рентгена
- Убирая старую пломбу высверливается зуб, чтобы открыть доступ к каналам и удалить нерв
- Каналы расширяются до необходимого размера
- Проведение обработки каналов антисептическими препаратами, наложение лекарства
- Устанавливается временная пломба
- В следующее посещение снимается временная пломба, проводится антисептическая обработка каналов. Этот этап может растянуться на недели, а то и месяцы – процесс будет повторяться, пока воспалительный очаг не ликвидируется полностью и от этого будет зависеть количество посещений
- Ставится постоянная пломба, для контроля делается повторно рентген
Помимо проводимых в клинике процедур, пациент должен пройти антибактериальную и противовоспалительную терапию. Дома он должен делать теплые полоскания специальными антисептическими растворами (травяными, медикаментозными – по рекомендации врача).
Схема лечения
Лечение при оголении шейки зуба назначают только после того, как будет выяснена истинная причина патологического явления. Если причина заключается в наличии слишком большого слоя твердых зубных отложений, следует первым делом их удалить. Скорость заживления мягких тканей будет зависеть от возраста пациента. Если причиной является механическое повреждение, проводят терапию пародонта и дают консультацию пациенту по правильному уходу за ротовой полостью.
Оголение шейки зуба
Что делать, если оголилась шейка зуба? Лечение оголения корней зубов происходит в несколько этапов:
- пришлифовка, которая включает две стадии: изначально определяется место обнажения шеек и соприкосновения зубных коронок;
- далее, следует пломбировка части, которая оголяется и затем перфорация корня;
- удаление твердых зубных отложений;
- уже имеющиеся пломбы шлифуют и обрабатывают их свисающие края, если выполнить все эти манипуляции не представляется возможным – ставят новые пломбы.
Применяют и хирургический метод лечения. Можно сделать пластическую или лоскутную операцию. Такие методы предполагают прикрытие оголенного участка местными тканями. В запущенных случаях применяется бюгельный протез, который устанавливается на место удаленного корня. Хирургия показана только в том случае, когда терапевтическое лечение не окажет необходимого эффекта.
Фторирование зубного покрытия
Фторирование зубного покрытия предполагает использование специальных лаков и гелей, которые наносятся на зубы. Процедура схожа с вышеописанной. При фторировании происходит укрепление изнутри. Процедура способствует восстановлению зубной шейки, снижается чувствительность зубных коронок к механическим раздражителям.
Запущенный клиновидный эффект лечат методом установки виниров. Данная процедура дает возможность полностью устранить проблему. На зуб накладывается тонкая пластинка из керамического материала – винир, которая скрывает дефекты. Единственный недостаток данной процедуры состоит в том, что перед установкой винира следует спилить слой собственного зубного покрытия.
Установка коронки
Если лечение другими методами бесполезно, прибегают к установке коронки на зуб. Такой вариант предполагает частичное стачивание зубной коронки. Когда причиной возникновения рецессии является утончение тканей слизистой, то помощь может оказать только хирург-имплантолог. Проводится пересадка лоскута мягкой ткани.
Лечение рецессии десны с помощью фибриновой мембраны
Материал берут с неба пациента и вживляют под десну. Такой метод позволяет укрепить саму десну и закрыть обнаженный корень. Через неделю проверяют, прижилась ли пересаженная ткань. За недельный срок полностью все последствия хирургического вмешательства не проходят, и наблюдается легкая гиперемия. Данное явление указывает на активное формирование соединительных сосудов. Следующий плановый осмотр прооперированной десны назначают через полгода.
По завершении лечения необходимо соблюдать все правила предупреждения рецидива рецессии.
Способы лечения рецессии
Тактику лечения выбирают, исходя из стадии патологии и особенностей клинической картины. При диагностике рецессии 1 и 2 класса обычно достаточно снятия налета и затвердевших отложений, обучения пациента правильной техники чистки зубов и выбора подходящих средств гигиены. В качестве консервативной терапии назначают полоскания антисептиками и витамины. В рамках комплексной проф. гигиены должны быть использованы успокаивающие и регенерирующие гидрогели, фиксация коллагеновой резорбируемой мембраны, которая укрепит и насытит ткани слизистой натуральными питательными компонентами.
В запущенных случаях может потребоваться лечение с аппаратом Vector, кюретаж десен, лоскутная операция и курс плазмолифтинга. Если оголилась шейка зуба под искусственной коронкой, чаще всего требуется перепротезирование. Подробнее о том, как правильно лечить рецессию, читайте дальше.
1. Консервативная терапия на ранних стадиях
В рамках консервативной терапии рецессии 1 и 2 класса обязательно проводится комплексная проф. гигиена: чистка от мягкого налета и затвердевших отложений, в том числе в прикорневой области, реминерализация и фторирование эмали, укрепление и насыщение тканей десен с помощью специальных гидрогелей и коллагеновых мембран для стимуляции рост и обновления клеток.
Для более качественного очищения неглубоких карманов применяется аппарат Vector («Вектор») – под воздействием ультразвуковых волн зубной камень проще и быстрее разрушается, что позволяет повысить эффективных процедуры. При достаточной глубине карманов проводится закрытый или открытый кюретаж. Последний представляет собой полноценную операцию, и вряд ли эту методику можно отнести к консервативной терапии. Тем не менее, кюретаж является неотъемлемым этапом в комплексном лечении пародонтита и пародонтоза.
В рамках процедуры врач отслаивает лоскут слизистой и получает беспрепятственный доступ к пришеечной и корневой области, выполняет тщательную чистку от затвердевших отложений и антисептическую обработку тканей. Кюретаж часто проводится вместе с чисткой аппаратом «Вектор» и лоскутной операцией. Порой в таких случаях приходится дополнительно шинировать расшатанные зубы с помощью стекловолоконной нити.
Для самостоятельных полосканий пациентам назначают противовоспалительные и антибактериальные растворы: «Хлоргексидин», «Мирамистин», «Фурацилин» или, например, «Ротокан». Если имеют место гнойные выделения, прописывают антибиотики: «Амоксициллин», «Линкомицин», «Ципрофлоксацин» и др. – только по назначению врача. К тому же специалист обязательно должен дать рекомендации по части соблюдения определенной диеты, использования специальной пасты и щетки с мягкой щетиной.
2. Лоскутные операции
При диагностике рецессии 3 и 4 класса с заметным опусканием уровня слизистой требуется хирургическое вмешательство. Начнем с того, что если причиной симптома стала укороченная уздечка, проводится соответствующая пластика. В других случаях для сокрытия видимого дефекта проводят вестибулопластику: врач рассекает десну и основания, после чего лоскут слизистой немного подтягивает на новое место.
В рамках операции может быть использован донорский материал – лоскут ткани, взятый у пациента из других областей полости рта, в том числе из небной зоны. После такого вмешательства неизбежно следует довольно длительный реабилитационный период, в течение которого пациент может испытывать определенный дискомфорт. Врач обязательно назначит соответствующие медикаменты, в том числе антибиотики, полоскания и аппликации с антисептическим и ранозаживляющим действием.
3. Плазмолифтинг – резорбируемые мембраны
Методика предполагает точечное введение в проблемные зоны слизистой плазмы крови самого пациента – вещества, богатого тромбоцитами, которые эффективно стимулируют регенерирующие функции мягких тканей. Сначала пациенту нужно сдать общий клинический анализ крови с целью выявления возможных противопоказаний – за 1-2 дня до процедуры. Уже на следующем приеме специалист проводит забор венозной крови у пациента, помещает ее в пробирку, а затем в центрифугу. Аппарат за 15-30 минут в буквальном смысле разделяет кровь на отдельные фракции. После этого полученную аутоплазму врач вводит в десны пациента через инъекцию или с помощью резорбируемой, то есть саморассасывающейся APFR-мембраны. Курс обычно включает от 2 до 3-5 процедур.
Показания к процедуре удаления корня зуба
Решение о том, стоит ли вырывать корень зуба, принимает специалист. Предварительно проводится обследование. Чаще всего корень имеет мёртвый нерв. По этой причине больших проблем он не доставляет.
Основные показания к удалению:
- ноющие и резкие поддёргивающие боли;
- небольшая отёчность дёсен возле корня;
- воспаления;
- разрушение корня;
- киста.
Если есть возможность восстановить зуб, лучше всего не удалять корни, а заняться лечением. Можно установить специальный штифт и установить имплантат. С помощью возможностей современной медицины можно попытаться нарастить зуб. Даже если присутствует воспалительный процесс, специалисты проведут лечебную терапию, после чего перейдут к протезированию.
Зачастую стоматологи наблюдают такую картину: у больного имеется один или несколько зубов, которые настолько разрушены, что назвать их зубами сложно, однако и на корни они не похожи. Это может произойти, когда по определённым причинам выпадают пломбы, и от зуба практически ничего не остаётся.
Консервативное вмешательство потребуется, если возникло воспаление и отёк, сформировалась киста. Если ситуация менее болезненна, можно сохранить корень, почистить каналы, попробовать поставить новую пломбу или нарастить зуб. Если пациент желает выполнить протезирование, корень придётся вырывать.
В большинстве случаев требуется удалять корень или его остатки. Рекомендуется провести стоматологическую операцию в случае, если корень начал разлагаться. Если вовремя не провести процедуру, это может привести к осложнениям.
Удаление корня зуба
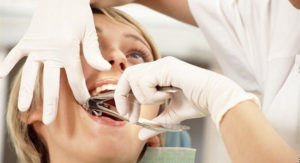
Часто возникает такая ситуация, когда верхняя часть зуба (коронка) разрушена почти полностью, а корни все еще целы. В связи с этим возникает множество вопросов: удалять ли корень зуба? Как удалить корень зуба, если зуб разрушен? Сколько стоит вырвать корень зуба? И тому подобное.
В случае, если зуб сгнил, остался корень, возможно два сценария развития событий:
- Если корни здоровы, либо хорошо пролечены и корневые каналы запломбированы и не развивается никакого воспалительного процесса, то возможно вставить в канал штифт и на него посадить коронку, и восстановить таким образом зуб. Также можно использовать для этого культевую вкладку.
- Если ситуация не является безобидной и безопасной, производят удаление корня зуба.
Корень, лишившийся своей коронки, может стать причиной возникновения некоторых проблем, поэтому в случае их появления он подлежит удалению. Это происходит если:
- Обязательно производят удаление гнилого корня зуба;
- Присутствует киста в зоне верхушки корня зуба;
- Корни без зуба становятся причиной развития воспаления, гнойных процессов;
- В зоне корня имеются заболевания пародонта (кровоточивость десен, подвижность зуба, воспаление;
- Перелом, вывих корня зуба, попадание осколков зуба в ткани десны также служит показанием к удалению;
Сложно ли удалять корни зубов? Да, если сравнивать процедуру со стандартным, неосложненным удалением, то удаление остатков зуба связано с определенными трудностями. При отсутствии коронки врачу буквально не за что зацепиться, поэтому просто выдернуть корень не получится. Для этого необходимо сначала при помощи специального инструмента – распатора – отодвинуть часть надкостницы, чтобы затем при помощи щипцов с щечками захватить, раскачать и удалить корни.
Сразу стоит сказать, что удалить корни зуба самостоятельно у вас не получится, и делать это категорически запрещается. Вы можете расколоть ткани, осколки войдут глубоко в десну, также манипуляция может закончится вывихом или переломом корней, что в итоге все равно приведет вас в кабинет стоматолога.
Как удалить корень зуба? Процедура, естественно, происходит под местной инъекционной анестезией. При осмотре врач определяет сложность случая и подбирает оптимальную дозировку обезболивающего с учетом времени, которое он планирует затратить на удаление.
Перед удалением корней без зуба делают рентгеновский снимок, чтобы определить состояние корней и целостность соединительной спайки. После этого при помощи распатора, разного вида щипцов, иногда элеватора, производят удаление. В особо сложных случаях приходится разрезать десну, использовать бормашину.
После того, как врач произвел удаление зубных корней, лунку обрабатывают антисептиком и закладывают в нее лекарство, предотвращающее воспаление, при хирургическом удалении накладывают швы, чтобы рана быстрее затянулась.
Нижние моляры
Три моляра в квадранте без соответствующих временных зубов.
Первый нижний моляр
Это первый постоянный зуб, который прорезывется в возрасте 6 лет и завершает свое формирование примерно в 9-10 лет. Коронка имеет пять бугров, два лингвальных и три буккальных (рис.1.49). Длиной 22-23 мм. Корней обычно два, один мезиальный и один дистальный (97%), и мы редко можем найти третий дисто-лингвальный корень (3%). В мезиальном корне мы обнаруживаем два канала в 65% случаев: у них может быть только одно апикальное отверстие (40%) или два отдельных (60%). В дистальном корне имеется один канал (70%) или два канала (30%); здесь также могут быть два отдельных апикальных отверстия (38%) или только одно (62%) (рис. 1.50, 1.51 и 1.52) (рис. 1.53 и 1.54).
Рис. 1.49. Первый нижний моляр: окклюзионный вид
Рис. 1.50 Анатомические картинки из Hess и Keller: нижний моляр с очень сложной анатомией каналов
Рис. 1.51 Анатомические картинки из Hess и Keller: нижний моляр с очень сложной анатомией каналов
Рис. 1.52 Анатомические картинки из Hess и Keller: нижний моляр с очень сложной анатомией каналов
Рис. 1.53
Скан микрокомпьютерной томографии корней нижних моляров: обратите внимание на сложную морфологию пульпового пространства
Рис. 1.54. Скан микрокомпьютерной томографии корней нижних моляров: современные цифровые методы воспроизводят тонкую и сложную морфологию пульпового пространства, ранее иллюстрируемую гистологическими картинками Hess
Все корни с буккальной стороны имеют умеренный дистальный наклон. Пульповая камера треугольная или квадратная, в зависимости от количества каналов (3 или 4), расположена в центре коронки в мезиально-лингвкальной области
Из-за этой особенности, во время формирования полости доступа в пульповую камеру, важно быть осторожным, чтобы не удалять драгоценную ткань зуба в дистальной области
Форма полости доступа должна быть треугольной или трапециевидной с большим основанием, обращенным к мезиальному гребню и меньшим (или верхушкой трехугольника, если дистальный канал один) немного дистальнее от центральной окклюзионной ямки (рис. 1.55 и 1.56).
Рис. 1.55 Нижний моляр: полость доступа к трем каналам
Рис. 1.56 Нижний моляр: трапециевидная полость доступа к четырем каналам
В случае наличия третьего корня, его устье можно найти вдоль дна пульповой камеры в углах основания трапеции.
Второй нижний моляр
Зуб прорезывается в возрасте 11 лет и очень похож на первый нижний моляр с некоторыми различиями.
Он меньше первого моляра на 1-2 мм в каждом направлении. Имеет четыре бугра на окклюзионной поверхности и обычно два корня, один мезиальный и один дистальный. Мезиальный корень имеет только один канал в 13% случаев; чаще всего есть два канала, которые заканчиваются только одним отверстием (49%), или есть два канала с двумя независимыми отверстиями (38%). Дистальный корень имеет только один канал в 92% случаев. Редко имеется два канала с одним апикальным отверстием (5%) или двумя отдельными отверстиями (3%).
Полость доступа в пульповую камеру расположена в середине мезиально-лингвальной области и имеет трапециевидную форму. Из-за размеров пульповой камеры и ее близости к мезиально-лингвальной стенке, мы советуем внимательно формировать полость доступа, чтобы избежать ненужного иссечения тканей зуба (см. Рис. 1.55 и 1.56).
Третий нижний моляр
Прорезывается после 17 лет, обычно в возрасте 25 лет. Также называется «зубом мудрости», имеет нетипичную и разнообразную морфологию. Он может иметь от трех до пяти бугров (рис. 1.57). Часто происходит слияние корней из двух или трех корней. И, как следствие, анатомия каналов не может быть схематизирована, как и с верхним моляром. Опыт лечения каналов поможет врачу правильно выполнить эндодонтическую процедуру (рис. 1.58, 1.59 и 1.60).
Рис. 1.57. Разнообразная окклюзионная морфология третьих нижних моляров может иметь четыре-пять бугров
Рис. 1.58 (а) Нижний третий моляр с изогнутым мезиальным корнем, слитым с дистальным. (b) Нижний третий моляр: дистальный корень
Рис. 1.59 (а) Нижний третий моляр с четырм корнями, два мезиальных и два дистальных: мезиально-буккальный корень представляет собой очень изогнутый канал в средней трети. (b) Нижний третий моляр: дистальный вид показывает изящное искривление дистально-лингвального корня
Рис. 1.60 (а) Нижний третий моляр: с буккальной стороны видны два отдельных мезиальных корня с крайне сильным искривлением, согласно Schneider. Дистальный корень имеет умеренное 3D искривление в мезиальном и лингвальном направлении. (b) Нижний третий моляр: с дистальной стороны видно 3D искривление дистального корня в лингвальном, а также к мезиальном направлении
Минеральный обмен в тканях
В тканях зуба происходит множество биохимических процессов, самым важным и интересным из которых является минеральный обмен.
Структура зубной эмали состоит из крошечных призм, каркас которых образован белковыми веществами (совокупность белковых призм называется белковой матрицей). Внутри каждой такой призмы находится кристалл гидроксиапатита. Белковые призмы способны регенерировать.
Воздействие различных веществ, прежде всего кислот, разрушает кристаллы апатита, которые вымываются из белковой решетки. Это естественный процесс, который уравновешивается поступлением новых минералов из слюны и поглощаемой пищи.
Регенерироваться минералы не могут, поэтому получить необходимое их количество для поддержания нормального состояния эмали можно только извне.
Фторирование зубов
При соответствующем рационе и нормальном уровне кислотности слюны так и происходит. Но возможность соблюдать правильную диету есть не всегда, а кислотность слюны может повыситься при некоторых заболеваниях (например, гастрите). В такой ситуации темп естественной реминерализации нарушается, и приходится прибегать к искусственным способам, таким, как специальные пасты, покрытие зубов фторсодержащими лаками и т.п.
Фарфорово-белый оттенок имеют только депульпированные зубы, из которых удалены нервы и сосуды – из них органические вещества постепенно исчезают.
Лечение ретенции зубов
Решение о тактике в отношении ретинированного зуба должно приниматься взвешенно, исходя из индивидуальной клинической ситуации и рентгенологических данных. Нередко в лечении ретинированных зубов участвуют специалисты различных специализаций – стоматологи-хирурги и ортодонты.
При задержке смены временных зубов и отсутствии физиологической резорбции корней показано их удаление. Если причиной ретенции служат сверхкомплектные зубы, они также подлежат экстракции. В случае развития перикоронарита проводится его хирургическое лечение – иссечение слизистого лоскута («капюшона») в области ретинированного зуба под местной инфильтрационной анестезией.
Хирургическое лечение
Удаление ретинированного зуба необходимо в следующих случаях:
- при неправильном расположении (дистопии)
- отсутствии для него места в зубном ряду
- деструкции шейки зуба
- выраженной клинической симптоматике
- развитии осложнений.
Операция удаления ретинированного зуба отличается повышенной травматичностью, поскольку связана с необходимостью отслаивания слизисто-надкостничного лоскута, освобождения зуба от кости при помощи бора и последующего вывихивания щипцами и элеваторами, наложения кетгутовых швов на слизистую оболочку. При обнажении корней соседних зубов требуется обязательная резекция верхушки корня с ретроградным пломбированием. В послеоперационном периоде назначается профилактический прием антибиотиков, антисептические полоскания полости рта. Заживление раны после такого удаления может осложняться альвеолитом
Это интересно: Чем полоскать десну после удаления зуба, чтобы быстрее зажила ранка во рту
Ортодонтическое лечение
При отсутствии прямых показаний для удаления ретинированного зуба и наличии для него свободного места в зубном ряду первым этапом проводится хирургическое лечение — иссечение десны или части кости, а затем ортодонтическое лечение — перемещение зуба в правильное положение с помощью брекетов или кнопок.
Как стимулировать прорезывание зуба
Когда рентгенологический снимок показывает, что ретенированный зуб расположен правильно (вертикально), но корни его еще не сформированы, то после устранения причины его ущемления, можно выполнять специальные физиопроцедуры, позволяющие стимулировать процесс прорезывания. Для активизации и восстановления кровообращения, ускорения обменных процессов в зоне прорастания зуба используют:
- вакуумный массаж десен специальным прибором для придания тонуса и укрепления слизистой вокруг ретинированного зуба;
- легкий пальцевый массаж и растирание десны. Для усиления эффекта можно наносить экстракты и настойки календулы, прополиса, эвкалипта, шалфея;
- электростимуляцию или раздражение электротоком с одновременным введением вегетотропных препаратов. Может выполняться импульсным или гальваническим током;
- вакуумная стимуляция (массаж) методом очагового дозированного вакуума;
- электрофорез с адреналином, лидазой, ронидазой, гуминовыми кислотами;
- ультрафонофорез с хлоридом кальция;
- вибровакуумную методику;
- стимуляцию низкоинтенсивным красным или инфракрасным лазерным излучением;
- воздействие низкочастотным ультразвуком;
- ношение специальных съемных раздражающих протезов (райцтерапия).
Как зуб удерживается в кости? Аппарат прикрепления
Альвеолярные отросток — дугообразно изогнутый костный гребень, являющийся продолжением тела верхней челюсти.
Альвеола — специальные ячейки в альвеолярном отростке верхней челюсти и альвеолярной части нижней. В них располагаются зубы.
Периодонт — плотная соединительная ткань, соединяющая корни зуба со стенками альвеолы. Периодонтит — заболеванию, нарушающему целостность этой ткани.
Десна — это слизистая оболочка, покрывающая альвеолярный отросток верхней челюсти и альвеолярную часть нижней челюсти.
Пародонтальные карманы — щелевидное пространство между стенкой зуба и десной. В норме он отсутствуют. Наличие пародонтальных карманов свидетельствует о пародонтите. В этом случае перед протезированием зубов необходимо провести подготовительное пародонтологическое лечение и профессиональную гигиену полости рта.
Зубные отложения — общее название для зубного налета и зубного камня. О механизмах образования зубных отложений написано в соответствующей рубрике.
Что делать, если корень зуба зарос десной
Если по причине наличия кариозных поражений зуб сломался, а корень остался в десне, с течением времени остатки коронковой части начинают зарастать мягкими тканями.
Для удаления обломков твердой ткани и иссечения заросшей десны единственным эффективным методом является хирургическое вмешательство.
Если зубные стенки не подлежат реставрации, проводят экстракцию, после чего гиперплазированные ткани иссекаются. При поражении обширных участков слизистой и подслизистой оболочек стоматолог накладывает швы.
При целесообразности сохранения зубной коронки для дальнейшей реставрации или протезирования на шрифте, врач проводит все необходимые манипуляции без экстракции.
Классификация патологии по месту локализации
В зависимости от области, в которой начался патологический процесс, врачи выделяют два вида резорбции – внутреннюю и наружную.
1. Внутренний тип патологии
Врачи ставят диагноз «внутренняя резорбция корня зуба», когда деструктивные изменения начинаются из-за внутренних воспалений, чаще всего – инфицирования пульпы, т.е. процесс разрушения начинается непосредственно изнутри.

Заболевание развивается длительно, какие-либо внешние клинические проявления самостоятельно выявить сложно, поэтому оно долго остается незамеченным, и, как правило, диагностируется после профилактического осмотра и рентгенографии в стоматологии.
На поздних стадиях развития при тщательном визуальном осмотре пациент может увидеть, что зуб изменил свой цвет, стал розоватым или серым, что говорит о том, пульповые ткани переродились в гранулематозные. Некоторых пациентов может беспокоить болезненность. Еще один симптом, когда заболевание уже довольно запущенное – подвижность зуба.
2. Наружный вид патологии
Термин «наружная резорбция корня» совсем не говорит о том, что данный процесс заметен снаружи. Хотя он и начинается с разрушения цемента, но в норме скрыт десной. Для большинства пациентов он зачастую длительно протекает бессимптомно, как и внутренний, и обнаруживается только на рентгеновских снимках. Правда, на более поздних стадиях уже можно заменить внешние разрушения на границе шейки с десной.
Этот вид патологии развивается на фоне травмирования пародонтальных связок вследствие сильного давления, химического и механического воздействия, а также из-за проникновения инфекции в корневые каналы со стороны тканей пародонта.

Врачи выделяют несколько форм наружного процесса:
- поверхностная резорбция: она считается физиологической, т.е. нормальной. Может возникнуть на фоне длительной коррекции прикуса брекетами, из-за незначительной травмы. Изменения при таком типе патологии захватывают только цемент корня, они незначительные и не масштабные, функциональность связок и тканей не нарушена. Ситуация самостоятельно нормализуется через некоторое время после устранения травмирующего фактора,
- воспалительная: если до канала зуба добрались бактерии и в нем началась инфекция, то процесс разрушения тканей без своевременного лечения происходит стремительно,
- заместительная: может стать осложнением травмы (например, вывиха) или воспалительного процесса. В данном случае связки зуба разрушаются, а на их месте формируется кость, т.е. в результате зуб врастает в кость и становится совсем неподвижным. Это явление еще называют анкилозом. Это хроническая патология, и часто даже вследствие длительного лечения зуб приходится удалять.
Внешний вид заболевания врачи признают более опасным и агрессивным, ведь деструктивный процесс при нем может распространяться и на соседние единицы.
Как происходит удаление разрушенного зуба
Процесс удаления зуба – простая стоматологическая операция. Сложность возрастает, когда нужно удалить корень зуба, который полностью разрушен. Факторы, требующие вмешательства опытного специалиста:
- небольшой размер оставшейся коронки;
- состояние окружающих тканей;
- расположение оставшихся твердых тканей зуба под верхним краем десны;
- дефекты десен, корней.
Влияет на сложность операции и принадлежность позиции верхней или нижней челюсти. На верхней челюсти стенки лунок длиннее и толще, соответственно, зубы удаляются из них с большим трудом – для выполнения манипуляции нужна высокая квалификация дантиста.
Зубы мудрости, от которых остался только корень, удаляют так же, как и обычные моляры, но у некоторых пациентов заживление после такого вмешательства проходит очень болезненно.
Как проводится удаление корня зуба, показано в видео:
Обследование и подготовка
Процедура начинается с тщательного обследования и подготовки больного. При его первом обращении в клинику врач сделает рентген и произведет осмотр ротовой полости.
Задачи доктора:
- определить состояние зуба, оценить масштаб разрушения;
- уточнить наличие аллергии, противопоказаний, воспаления;
- выбрать способ обезболивания;
- составить план операции;
- подготовить инструменты.
В качестве инструментов для удаления гнилого корня зуба используют бормашину, щипцы, набор элеваторов (фото).
Обязательное условие – гигиеническая обработка расположенных рядом тканей. Вырывание возможно только после снятия камней и налета с окружающих операционное поле коренных зубов, резцов или клыков. Непосредственно перед экстракцией ротовая полость обрабатывается раствором Хлоргексидина.
Обезболивание
Бывают случаи, когда дентин разрушается постепенно, без воспаления, без появления гнили. В таких ситуациях возможно безболезненное удаление корня без применения обезболивающих средств, однако, чаще приходится использовать анестезию.
Выбор препарата осуществляется с учетом:
- возраста;
- аллергического статуса;
- наличия соматических заболеваний;
- индивидуальной непереносимости лекарственных препаратов;
- наличия хронических заболеваний: эпилепсии, сахарного диабета;
- сложности предстоящей операции.
Обо всех отклонениях пациент должен предупредить стоматолога до начала процедуры. В большинстве случаев корень зуба удаляют при местной анестезии – один или два укола для резцов, от 2 до 4 уколов в десну для моляров. Но если разрушились два зуба, или предстоит вскрытие челюсти, больной получает общий наркоз – будет спать, пока врач не закончит выдергивать зуб.
Особенности обезболивания зуба с гнилым корнем
Обезболивающий укол делается в место проекции зубных корней. Но если лекарство будет введено в область гнилого участка, оно может не подействовать, и человеку будет больно в процессе экстракции.
Удаление
Как удалить зуб, если остался только корень, решает врач. Обычно начинают с применения щипцов. Даже если разрушенные корни остаются под десной, лунки полностью не зарастают – стоматолог может аккуратно подцепить остатки твердых тканей и легко их вырвать.
Если зуб раскрошился до самого основания, его вырывают элеватором. Введя инструмент между десной и дентином, доктор давит на ручку и совершает вращательные движения небольшой амплитуды. В результате волокна пародонта сдвигаются, а корень выдавливается из лунки.
Бормашина используется, когда перед удалением нужно раздробить твердые ткани коренного зуба. При правильно выполненной анестезии такая процедура проходит безболезненно, неприятные ощущения возможны лишь тогда, когда десна уже заживает.
Снятие воспаления
При удалении гнилого корня довольно часто обнаруживается воспалительный процесс. Чтобы ранка благополучно заросла и не загноилась, принято делать обработку антисептиком. Но одна обработка не обеспечит должной профилактики, поэтому в свежую лунку закладывают противовоспалительный препарат. С ним лунка заживет быстрее, а у пациента будет меньше шансов заболеть альвеолитом.
Для извлечения корневой системы врач отделяет и поднимает лоскуты мягких тканей, прикрепить их обратно можно только посредством наложения швов. Стягивать нитями края лунок принято при двойном или тройном удалении, когда препарированию подверглась значительная часть десны. Делается это для того, чтобы пострадавший участок быстрее зарос и не причинял больному дискомфорт.
Причины
Существует несколько причин того, что корни зубов оголяются. На первом месте находится анатомическая предрасположенность к развитию рецессии. Это выражается в совокупности таких признаков:
- тонкая десна;
- вестибулярное положение переднего отдела зубной дуги;
- тонкий альвеолярный отросток верхней челюсти или укороченная альвеолярная часть нижней челюсти;
- короткая уздечка;
- неправильное развитие челюстей и зубного ряда.
В этих случаях нагрузки во время откусывания и пережёвывания пищи неравномерны, сильное надавливание на мягкие ткани приводит к рецессии и оголению шейки. Пациенты с такими особенностями должны тщательно отслеживать состояние дёсен и не допускать того, чтобы оголялись корни.
Среди остальных причин выделяют:
- Воспаления десневой ткани. Подобные воспаления, особенно в хронической форме, приводят к началу пародонтоза.
- Травмы дёсен в области корней зубов, проведённые операции в этой зоне.
- Неправильное проведение гигиенических процедур. Чрезмерное усилие при ежедневной чистке, продольные движения на одном месте с использованием зубной щётки с жёсткой щетиной, злоупотребление пастами с абразивными частицами, неправильное применение зубных палочек или флоса приводят к рецессии дёсен и оголению корней.
- Зубной камень. Если слой твёрдых отложений толстый, он может отодвигать десну от корневой шейки, увеличивая зазор между ними. Постепенно это приводит к тому, что корень оголяется.

- Возрастные изменения. С возрастом дёсны понемногу оседают и корни оголяются естественным образом. В разной степени этот процесс наблюдается у всех людей, особенно изменения заметны после 40 лет.
- Хронические заболевания других систем. К рецессии приводят патологии сердечно-сосудистой, эндокринной систем, сбои в метаболизме и пр.
- Отсутствие зубов. Оголение корней нередко наблюдается после удаления, если не была проведена своевременная установка протеза или импланта.
- Врачебные ошибки. Неудачно проведённое протезирование или лечение может вызвать оголение корня.
На генетические причины повлиять чаще всего нельзя (кроме исправления прикуса ортодонтическими методами), а все остальные поддаются немедленной коррекции. Но профилактика помогает в каждом из вышеперечисленных случаев, особенно – на начальных этапах
Именно поэтому важно проходить периодические осмотры у стоматолога, который своевременно заметит процесс и сможет восстановить здоровье дёсен и твёрдых тканей






