Скрининг при беременности
Содержание:
- Нормы
- Разные методики
- Кому показан пренатальный скрининг
- Для чего нужен скрининг?
- «Против» № 4: «Боюсь услышать плохой диагноз»
- Процедура комплексного пренатального обследования
- Сроки проведения
- Второй скрининг при беременности
- Ультразвук в медицине
- Виды скрининга
- Что такое скрининг при беременности, на каком сроке его делают и как
- Развитие плода и самочувствие мамы в конце первого триместра беременности
Нормы
Для оценки внутриутробного развития плода на этом сроке врачи используют специальные ультразвуковые показатели. Их разработали ученые с учетом особенностей физиологии и анатомии плода. Использование этих показателей помогает специалистам своевременно заподозрить генетические и хромосомные патологии, а также выявить аномалии развития у малыша на ранних стадиях:
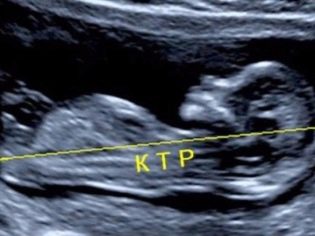
Копчико-теменной размер (КТР) — это базовый показатель, который используется в пренатальном исследовании первого триместра. Многие специалисты предпочитают пользоваться специальными таблицами, в которые внесены нормальные значения этого показателя. С ростом малыша этот параметр увеличивается. Это свидетельствует о нормальном течении беременности и оптимальном внутриутробном развитии плода.
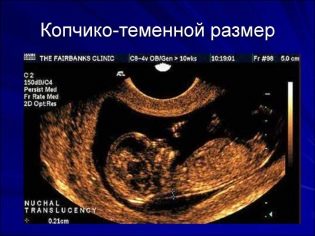

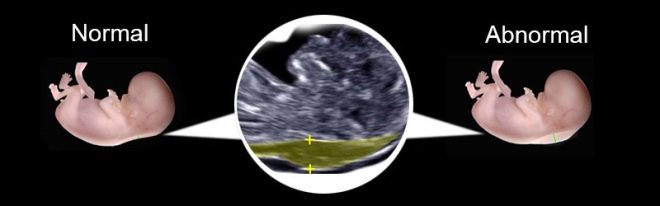
- Толщина воротникового пространства — также очень важный УЗИ — критерий, позволяющий определить различные грубые дефекты развития. Данный показатель используется для прогноза риска различных генетических показателей. На 11 неделе внутриутробного развития этот ультразвуковой критерий становится равным 0,8-2,4. Через недельку позже его значения изменяются до 0,7-2,7.
- Во время проведения исследования врачи могут выявить довольно опасное состояние, называющееся гипертонусом. Оно может привести к самопроизвольному выкидышу или угрозе прерывания беременности. В этой ситуации акушер-гинеколог направит будущую мамочку на госпитализацию. Для нормализации тонуса матки требуется проведение комплексной терапии и нормализация режима дня.
Разные методики
Выполняют скрининговые исследования специалисты УЗИ. Они имеют специальную подготовку по этому разделу медицины. Лучше, чтобы первый скрининг выполнял квалифицированный и опытный доктор, имеющий достаточный стаж в проведении подобных исследований.
Это позволит несколько уменьшить риск возможных ошибок и вынесения неверного заключения после проведенного обследования. Если после проведенного УЗИ у акушера-гинеколога появились какие-то сомнения в недостоверности полученных результатов, то он может направить будущую мамочку на повторное исследование уже к другому специалисту.
Существуют определенные ситуации, когда проведение скринингового исследования выполняется не в обычной женской консультации. Будущих мамочек, имеющих тяжелые сопутствующие заболевания внутренних органов или патологии вынашивания, могут направить на прохождение обследования в перинатальный центр. Специалисты данного медицинского учреждения более точно и качественно смогут выявить все «скрытые» патологии или формирующиеся аномалии внутриутробного развития малышей.
В настоящее время исследование может проводиться несколькими методами. На ранних сроках в большинстве случаев используется трансвагинальный. Методика данной процедуры включает использование специального ультразвукового датчика, вводимого в вагину. Бояться такого вида обследования не стоит. При правильной технике выполнения оно не доставит женщине никакой болезненности и неприятных ощущений.

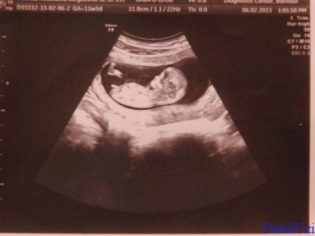
Трансвагинальный метод позволяет выявлять различные патологии как у матери, так и у плода достаточно эффективно и точно. Для проведения данной диагностической процедуры существует ряд противопоказаний- она не подойдет женщинам с обострением кольпита или вагинита. В этих ситуациях лучше прибегнуть к альтернативному методу — трансабдоминальному.
В таком случае используется ультразвуковой датчик, которым врач водит по «беременному» животику. Этот метод также является отличным способом диагностики различных дефектов внутриутробного развития. Большинство будущих мам предпочитают именно этот метод ультразвукового исследования. Как правило, скрининговое исследование данным способом также проводится, если во время диагностической процедуры присутствуют супруг пациентки.

Для получения качественной картинки используется специальный диагностический гель. Он прозрачный и немного липкий на ощупь. Гель наносится на область животика будущей мамочки непосредственно перед проведением процедуры.
Это вещество помогает ультразвуковым волнам лучше отражаться и хорошо проникать во внутренние среды организма. Химический состав геля полностью гипоаллергенный и не может вызвать аллергических проявлений.
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) — гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) — плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины — эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на — 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол — гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) — белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности — в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность — не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений — неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
Для чего нужен скрининг?
Во время беременности очень важно оценить не только состояние будущей мамы, но и ее малыша. Для такой комплексной оценки врачи и придумали скрининг
Это комплекс различных диагностических мероприятий, позволяющих выявлять различные патологии беременности на самых ранних стадиях их формирования.
Первый биохимический скрининг проводится в . Ранний срок вынашивания малыша очень важен. Именно в это время начинают закладываться все жизненно важные органы. К развитию патологий в этом периоде могут привести самые различные причины.
Нужно отметить, что введение пренатального скрининга в нашей стране стало неслучайным. Такая мера позволила уменьшить материнскую смертность в несколько раз. Также скрининг позволяет снизить показатели внутриутробной гибели плода на разных сроках его развития. Данные простые и эффективные анализы помогают выявлять «немые» заболевания внутренних органов у будущей мамочки, тем самым улучшая прогноз течения беременности.
Название «биохимический» данный скрининг получил неслучайно. Для исследований необходима биохимическая сыворотка крови. Все анализы являются абсолютно безопасными и безболезненными. Точность полученного результата во многом зависит от того, насколько качественно была проведена манипуляция забора крови, а также от диагностических приборов, которые находятся в лаборатории.
В некоторых случаях проводится и генетический скрининг. Он позволяет выявлять различные хромосомные заболевания, которые имеют семейное наследование. Проведение такого скрининга играет очень важную роль. Оно помогает своевременно выявлять различные тяжелые генетические заболевания еще в периоде развития ребенка внутри утробы матери.
Следующий, проводится во 2 триместре беременности. В этом случае исключаются другие заболевания внутриутробного развития плода. В этом случае перечень анализов немного изменяется. Это обусловлено различными патологиями, которые возникают в разных периодах беременности.
Третий скрининг в последнем триместре беременности проводится по определенным медицинским показаниям. Многие мамочки перед проведением каждого из таких диагностических комплексов начинают сильно волноваться. Паниковать не стоит. Будущим мамочкам следует воспринимать такое исследование, как необходимую диагностику, важную для хорошего течения беременности.
Триместр — это период беременности, включающий три месяца. Также этот временной отрезок довольно часто называется 12 акушерскими неделями. Применяют такие медицинские термины в основном акушеры-гинекологи, когда описывают срок беременности.
Врачи рекомендуют проводить скрининг абсолютно всем беременным женщинам
Особенно важно эти исследования проходить следующим декретированным группам:
-
будущим мамочкам, у которых зачатие малыша произошло в возрасте старше 35 лет;
-
беременным, имеющим высокую предрасположенность к самопроизвольным выкидышам или частые прерывания беременности в анамнезе;
-
будущим мамочкам, перенесшим вирусные или бактериальные инфекции в первые 2 недели с момента зачатия ребенка;
-
беременным, которые принимают иммуносупрессивные или гормональные средства на фоне имеющихся у них патологий;
-
будущим мамочкам, у которых в семье присутствуют случаи генетических или хромосомных болезней;
-
женщинам, которые уже имеют одного или нескольких малышей, у которых есть признаки серьезных патологий нервной или сердечно-сосудистых систем, в том числе и страдающих врожденными пороками сердца;
-
будущим мамочкам, у которых врачи определили клинические признаки «застывшей» беременности.
Срок проведения первого биохимического скрининга у большинства женщин попадает на период с 11 до 14 акушерских недель. Врачи считают, что делать данные исследования раньше не имеет никакого смысла. Специалисты полагают, что ранее полученные результаты не являются достоверными и правильными. Установить какую-то патологию в этом случае практически невозможно.
— это время, когда начинается плодный период развития будущего малыша. В это время у ребенка уже начинают дифференцироваться системы органов. С этого момента очень маленький эмбриончик превращается в плод. Он уже напоминает больше взрослый человеческий организм во своему функционированию.
Рассчитать срок беременности
«Против» № 4: «Боюсь услышать плохой диагноз»
Это, пожалуй, один из самых сильных аргументов «против» прохождения скринингов во время беременности. Будущих мам очень пугает вероятность услышать что-то плохое о развитии малыша. Кроме того, беспокоят и врачебные ошибки — иногда скрининги дают ложноположительный или ложноотрицательный результат. Известны случаи, когда маме говорили, что у ребенка подозревают синдром Дауна, а впоследствии рождался здоровый малыш. Конечно, что и говорить, такие известия сильно сказываются на эмоциональном состоянии мамы. После вынесения предварительного заключения женщина остаток беременности проводит в постоянных переживаниях, а ведь это тоже совсем неполезно для здоровья малыша.
Однако не стоит забывать, что результаты пренатальных скринингов ни в коей мере не служат основанием для постановки диагноза. Они лишь определяют вероятные риски. Поэтому, даже положительный результат скрининга не будет «приговором» ребенку. Это лишь повод получить профессиональную консультацию врача-генетика.
Процедура комплексного пренатального обследования
- Допплерография проводится, как любое УЗИ, с помощью УЗ-датчика. На поверхность кожи наносится акустический гель, затем с помощью датчика врач проводит обследование.
- Для процедуры КТГ используются датчики, по форме отличающиеся от обычных УЗ-трансдюсеров. Они закрепляются на животе беременной женщины. Сколько занимает такая процедура? Время, которое требуется для кардиотокографии около 40 минут, в течение которых женщина лежит в удобном положении. Если малыш задремал, врач может попросить ее съесть шоколад или изменить положение, например, сесть.
- При проведении биохимического исследования кровь сдают натощак.
Сроки проведения
Ультразвуковое исследование во втором триместре по приказу Минздрава назначают в период с 18 по 21, иногда по 24 неделю беременности. Конкретную дату определит лечащий врач, исходя из индивидуальных показаний, результатов анализов крови, мочи и других обследований.
На этом сроке УЗИ чаще всего проводится трансабдоминально – через брюшную стенку, поскольку плод уже достаточно большой и его проще рассмотреть. Иногда врач предупреждает о проведении исследования трансвагинально – через влагалище. Оба варианта абсолютно безопасны для малыша и будущей мамы и безболезненны, но трансвагинальное исследование позволяет получить чуть больше информации. Этот способ применяет и в тех случаях, если малыш располагается в полости матки таким образом, что при абдоминальном исследовании сложно оценить его развитие.
В отличие от обычного, УЗИ второго семестра называют скрининговым, поскольку врач не только осматривает плод, но и четко замеряет и отражает в отчете важнейшие параметры развивающегося ребенка.
Если УЗИ показало какие-либо отклонения или сомнительные результаты, то через 1–2 недели врач направляет на повторную процедуру. Очень часто оно снимает часть возможных диагнозов. Например, если во время исследования обнаружились расширенные почечные лоханки у ребенка, то это не обязательно означает заболевание почек. Если во время повторного УЗИ лоханки оказываются нормальных размеров, значит, на предыдущем исследовании врач зафиксировал их активную работу.
Особое значение имеет УЗИ при многоплодной беременности. Организм женщины рассчитан на вынашивание одного ребенка, поэтому при беременности двойней или тройней возникает больше рисков. Так, даже если у каждого плода есть своя плацента, то риск остановки развития одно из них составляет 20%. При одноплодной беременности – 5%.
Если развиваются однояйцевые близнецы с общей плацентой, то у одного плода может возникнуть избыток крови, у другого, соответственно, недостаток. Это вредно для них обоих. Один плод начинает отставать в развитии, не получая необходимые для развития вещества и кислород, а у второго сердце работает с избыточной нагрузкой. Поэтому при многоплодной беременности УЗИ проводится чаще, чем при одноплодной, особенно во втором триместре беременности.
Не менее важно тщательно наблюдать за развитием плода во время беременности, наступившей после ЭКО. Физиологически эмбрион, а затем и плод, зачатый в пробирке, не отличается от появившихся естественным путем
Но то, что родители прибегли к помощи ЭКО, как правило, означает, что зачатие не произошло обычным образом из-за имеющихся проблем со здоровьем у отца или матери.
При нормальном течении беременности во втором триместре УЗИ проводят раз в 4 недели, если есть сомнения, повторяют чаще – по назначению врача, ведущего беременность.
Все плановые УЗИ женщинам, стоящим на учете в женских консультациях, проводятся бесплатно. Но часто будущие мамы хотят подстраховаться и обращаются в частные клиники за платным УЗИ
Однако важно не то, как лучше сделать УЗИ – платно или бесплатно, а качество оборудования и профессионализм врача, проводящего процедуру. Чем более современное оборудование используется, тем точнее будет проведена диагностика, тем больше жизненно важной информации о малыше получит врач
Выбор, конечно, за родителями, но нужно учитывать, что за последние несколько лет многие женские консультации были оснащены новым оборудованием в рамках программы модернизации здравоохранения. Если бесплатное УЗИ не показало каких-либо отклонений и у родителей нет дополнительных оснований для беспокойства, то и необходимости в дополнительном исследовании нет. Но часто консультация у именитого врача помогает будущей маме не волноваться по поводу здоровья ребенка.
Второй скрининг при беременности
Второй скрининг при беременности имеет очень важное значение для пренатальной диагностики врожденных аномалий развития плода и выявления хромосомных болезней. Определение риска хромосомных аномалий будущего ребенка необходимо делать, учитывая данные первого скрининга в 12 недель беременности (± 2 недели).
На каком сроке проводят скрининг 2 триместра?
Скрининг 2 триместра проводится при беременности, начиная с 15 недель. С 15 по 20 неделю беременности женщина сдает кровь из вены. С 20 по 24 неделю гестации проводится второе УЗИ плода. Направление на второй скрининг дает акушер-гинеколог, который вдет женщину по беременности. Как правило, 2 скрининг проводится в том же лечебном учреждении, где наблюдается женщина. При необходимости женщине дают направление в соответствующее медицинское учреждение. Проводится второй скрининг бесплатно.
Что включает в себя 2 скрининг?
Скрининг 2 триместра включает в себя биохимический анализ крови и УЗИ плода. В крови исследуется содержание альфа-фетопротеина (АФП), хорионического гонадотропина человека (ХГЧ) и неконъюгированного эстриола.
Альфа-фетопротеин
Альфа-фетопротеин ─ белок, который производится в желточном мешке эмбриона, печени плода и его органах желудочно-кишечного тракта. Почки плода выводят АФП в амниотическую жидкость, оттуда он поступает в кровоток матери. Начинается этот процесс с 6 недель беременности. Начиная с конца первого триместра нарастает концентрация АФП в крови матери, достигая наибольших значений к 32-33 неделям беременности.
Если АФП снижен при проведении второго скрининга, а уровень ХГЧ высокий, то велик риск наличий трисомии у плода (в том числе синдрома Дауна). Высокий уровень АФП при 2 скрининге тоже может свидетельствовать о неблагополучии у плода, в частности о высоком риске развития пороков нервной трубки, почек, пороков развития пищевода, кишечника и передней брюшной стенки.
Неконъюгированный эстриол
Неконъюгированный эстриол ─ это один из эстрогенов, которые играют большую роль в женском организме. Этот гормон образуется в печени плода, надпочечниках и плаценте. Лишь небольшая часть неконъюгированного эстриола образуется в материнском организме.
В норме уровень неконъюгированного эстриола растет вместе со сроком гестации. Сниженный его уровень при проведении скрининга 2 триместра может быть при синдроме Дауна, отсутствии головного мозга плода. Иногда он снижается перед угрозой прерывания беременности или перед родами раньше срока.
Исследовав только АФП и ХГЧ при проведении второго скрининга, в 59% случаев можно выявить синдром Дауна у плода. Если включить неконъюгированный эстриол в этот анализ, то скрининг будет эффективен в 69% случаев. Если бы 2 скрининг включал в себя только лишь АФП, то эффективность его была бы в три раза меньше. Заменив исследование неконъюгированного эстриола на димерный ингибин А, можно повысить эффективность скрининга 2 триместра почти до 80%.
УЗИ плода второго триместра
Помимо забора венозной крови женщины на 2 скрининге ей предстоит второй раз за беременность пройти ультразвуковое исследование плода. Оптимальный срок для УЗИ плода составляет 20-24 недели. При УЗИ скрининге 2 триместра врач оценивает динамику роста ребенка, есть ли задержка его развития, наличие или отсутствие врожденных аномалий развития, маркеры хромосомной патологии. Помимо изучения структур плода оценивается расположение плаценты, ее толщина и структура, объем околоплодных вод.
Ультразвук в медицине
Что это такое? – Под аббревиатурой УЗ подразумевают ультразвуковые волны с частотой диапазона, которую не улавливает ухо человека. Медицинский аппарат устроен по принципу эхолокации. Основная часть прибора – датчик, состоящий из кварцевых кристаллов. Как раз они и обладают свойством генерировать импульсы, а затем воспринимать отражённые обратно звуковые волны.
Абдоминальное УЗ-исследование
Аппарат посылает в тело человека высокочастотные звуковые импульсы. На границе тканей разной плотности волны отражаются и поступают обратно на преобразователь датчика. Последний передаёт эхосигналы в процессор, который обрабатывает данные и передаёт их на монитор. Современные аппараты позволяют работать в разных режимах (2D — 4D) для диагностики любых органов.
Подготовка беременной к УЗИ
Перед тем как отправиться на исследование, возьмите с собой полотенце, презерватив (необходим при использовании вагинального датчика), пелёнку и бахилы. Некоторые медицинские центры предоставляют свои расходные средства. Как подготовиться к первому УЗИ при беременности? – Это связано с тем, на какой неделе вынашивания плода находится женщина, а также от метода обследования. Исследование вагинальным датчиком не требует никакой предварительной подготовки. Как правило исследование начинается с использования абдоминального датчика (через переднюю стенку живота), поэтому требуется минимальная подготовка:
- за сутки до сеанса не желательно употреблять в пищу капусту и бобовые продукты (способствуют газообразованию);
- не ранее чем за 40 минут до сеанса необходимо выпить 2 стакана воды и воздержаться от мочеиспускания. При более поздних сроках беременности такая подготовка к процедуре уже не понадобится, ввиду более крупного плода и лучшей его визуализации.
Описание методики
Как проводится обследование? Процедуру выполняют двумя способами:
- Абдоминальным путём, то есть через переднюю брюшную стенку;
- Трансвагинальным методом, при котором датчик вставляют во влагалище.
Обычно врачи начинают исследование абдоминальным способом. Если плод плохо визуализируется, тогда делают УЗИ через вагину.
При абдоминальном исследовании женщина лежит на кушетке, а датчик сканирует брюшную стенку.
Перед исследованием вагинальным путём беременная, сняв нижнее бельё, принимает на кушетке положение, лёжа на спине с ногами, согнутыми в коленях. Во время сеанса врач делает датчиком поступательные движения во все стороны. После таких манипуляций на протяжении нескольких суток возможно появление выделений коричневого цвета или прожилки крови. Беспокоиться по этому поводу не стоит.
Трансвагинальный УЗ-датчик
Расшифровка УЗИ
В письменном заключении, выданном на руки женщине, описаны параметры исследования. Что показывает первое УЗИ:
- предлежание плода – ножное, головное или тазовое;
- количество эмбрионов;
- бипариентальный размер (БПР);
- частота сердцебиения (ЧСС);
- копчиково-теменной размера (КТР);
- толщину воротникового пространства (ТВП).
Виды скрининга
- Массовый скрининг (Mass S.) просто означает скрининг всего населения.
- Сложный или многомерный скрининг (Multiple or multiphasic S.) подразумевает использование различных скрининговых тестов одномоментно.
- Профилактический скрининг (Prescriptive S.) нацелен на раннее выявление у видимо здоровых людей болезней, контроль над которыми может быть более успешным в случае их выявления на ранней стадии. Пример: маммография для выявления рака молочной железы. Характеристики скринингового теста включают в себя правильность, предполагаемое число выявленных случаев, точность, воспроизводимость, чувствительность, специфичность и достоверность. (См. также: выявляемый доклинический период, измерения.)
- Избирательный скрининг — проводится в отсутствие симптомов, но при наличии одного или более факторов риска развития искомого заболевания, например указаний на заболевания ближайших родственников, особенностей образа жизни или принадлежности обследуемого к популяции с высокой распространенностью соответствующего заболевания
- Генетический скрининг (GENETIC SCREENING) — использование методов молекулярной биологии для выявления мутаций, которые присутствуют у человека и повышают риск развития заболевания, например, генов BRCA1 и BRCA2, значительно повышающих риск развития рака молочной железы и яичников у женщин. При генетическом скрининге могут возникнуть этические проблемы, например, при извещении людей о наличии у них повышенного риска болезни, эффективного лечения которой не существует. Также могут возникнуть проблемы, если результат диагностики способен привести к проблемам с трудоустройством и страхованием.
- Систематический (безвыборочный) скрининг – проводится всем лицам в определенной популяции, например, ультразвуковой скрининг хромосомной патологии, который проводится в первом триместре беременности. Популяцией для данного скрининга являются все без исключения беременные женщины.
- Выборочный скрининг – проводится среди лиц подвергающихся воздействию определенных факторов риска, способных вызвать то или иное заболевание. Примером такого скрининга является исследование медицинских работников на заболеваемость гепатитами В и С, ВИЧ, сифилис, т.к. представители данных профессий контактируют с биологическими жидкостями потенциально больных людей и, соответственно, имеют повышенный риск заражения данными инфекционными болезнями.
Что такое скрининг при беременности, на каком сроке его делают и как
Скрининг при беременности, что такое, когда и как его делают — эти вопросы беспокоят современных будущих мам. Ведь результаты данного цикла обследований очень важны. Неонатальный скрининг проводится в 2 этапа. Первый выпадает на конец первого триместра, второй — примерно на середину беременности. На обоих этапах женщина сдает кровь на особые биохимические показатели и проходит ультразвуковое исследование
Очень важно правильно рассчитать сроки скрининга при беременности, так как от них в большей степени будет зависеть достоверность результатов
На первом УЗИ, которое обычно знаменует начало скрининговых исследований, врач очень внимательно оценивает толщину воротникового пространства (ТВП). Если это пространство более 3 мм — возможно, у ребенка синдром Дауна
Очень важно, чтобы измерения проводились не ранее 11 недели беременности и не позднее 13 недель и 6 дней. При этом копчико-теменной размер плода должен быть более 45 мм
Также врач обращает внимание на носовую кость плода. В большинстве случаев на этом сроке она уже определяется у здоровых детей
На синдром Дауна могут указывать увеличенный мочевой пузырь, неразвитая верхнечелюстная кость, тахикардия. Наличие только одной пуповиной артерии, вместо двух, может сигнализировать о синдроме Эдвардса и других хромосомных нарушениях.
Но первый скрининг при беременности не будет достоверным без определения таких биохимических показателей крови, как ХГЧ и PAPP–A. ХГЧ может быть повышен при синдроме Дауна и напротив понижен при синдроме Эдвардса. О тех же и других патологиях могут говорить отклонения от нормы в анализе PAPP–A
Важно сдать оба этих анализа в одной лаборатории, так как именно в ней при помощи компьютерной программы будет рассчитан риск различных хромосомных патологий. Но даже если этот риск и оказался повышенным — для волнения пока нет особого повода
Необходимо посетить генетика, который даст рекомендации относительно ваших дальнейших действий. В зависимости от результатов ваших анализов крови, УЗИ, возраста и других нюансов, он может посоветовать сделать в свои сроки второй скрининг при беременности или сразу же провести инвазивную диагностику, которая сможет дать точный ответ относительно генетического набора у плода. Обычно проводится амниоцентез или биопсия ворсин хориона, в зависимости от срока беременности.
Но даже если в беременность 12 недель скрининг был проведен, и его результаты показывают низкий риск хромосомных патологий у плода, это не повод отказываться от второго этапа обследования. Он проводится на сроке 16-20 недель. Обязательным является определение уровня ХГЧ, АФП и свободного эстриола. Это так называемый тройной тест. Более точный — четверной тест, когда в дополнение к указанным выполняется анализ крови на ингибин А. К сожалению, данную услугу предоставляют не все лаборатории.
Снижение и повышение ХГЧ мы уже писали ранее о чем может говорить. О том же говорит пониженный уровень АФП. Повышенный же может означать анэнцефалию (отсутствие головного мозга) и расщепление позвоночника у плода. Следует учитывать, что уровень АФП повышается при многоплодной беременности.
Высокий уровень свободного эстриола может говорить о генетических отклонениях. А низкий о недоразвитии надпочечников у плода и анэнцефалии.
Узи скрининг при беременности во втором триместре проводится на сроке 20 недель. На этом сроке безошибочно определяются различные анатомические аномалии, пороки развития головного и спинного мозга, пороки сердца, желудочно-кишечного тракта и т. д. Кроме того, маркерами возможной хромосомной аномалии считаются расширение почечных лоханок, маловодие, кисты мозга. Однако эти особенности могут встречаться и у генетически здоровых детей.
Вот как делают скрининг при беременности, но это еще не все. При расчете рисков генетики учитывают профессиональные вредности, наследственные заболевания, возраст (резко повышается риск хромосомных патологий у женщин старше 35 лет), прием лекарственных средств на первых неделях беременности, инфекционные заболевания.
Вывод: скрининг при беременности необходим для выявления группы риска по хромосомным аномалиям (с целью дальнейшего проведения инвазивной диагностики) и определения грубых анатомических патологий плода.
Развитие плода и самочувствие мамы в конце первого триместра беременности
Первый триместр особенно важен для нормального формирования ребенка, ведь именно в этот период закладываются все жизненно важные системы организма. Первый триместр беременности начинается от первого дня последней менструации и заканчивается в конце 13-й недели.
В этот период женщина может чувствовать легкие тянущие боли в нижней части живота, метеоризм, частые позывы к мочеиспусканию, сонливость и апатию, молочные железы нагрубают и увеличиваются в размере, становятся более чувствительными. Самым неприятным симптомом беременности на ранних сроках является токсикоз, который в той или иной форме встречается в 50-60% случаев и, как правило, не представляет угрозы для жизни и здоровья. К концу первого триместра самочувствие обычно улучшается, но по-прежнему возможны резкие перепады настроения и чрезмерная плаксивость.
К концу первого триместра и моменту проведения первого скрининга все органы крохи уже сформированы, он все больше напоминает по строению маленького человека, хотя головка еще кажется непропорционально большой по сравнению с остальным туловищем, которое начинает потихоньку распрямляться. Эмбрион уже совершает достаточно интенсивные движения, но он еще слишком мал, чтобы мама могла почувствовать его активность. В длину он достигает примерно 4 см, а в весе едва дотягивает до 7 граммов. Кстати, с этого времени эмбрион официально меняет свой статус на «плод».
На крошечном личике уже есть нос, подбородок, щеки, рот, в котором формируются зачатки зубов, язык, глазки, закрытые веками, уши приобретают ту форму, с которой человеку суждено появится на свет. На ручках и ножках отчетливо видны пальцы, больше не соединенные между собой перепонками. Начинают свой рост волосы и ногти. Продолжают свое развитие печень, почки, кишечник, пищеварительная и дыхательная системы. У девочек к 11-й неделе жизни уже сформированы яичники, у мальчиков — активно формируются яички и мошонка.
К 12-й неделе беременности малыш подрастает где-то на сантиметр, а в весе прибавляет практически вдвое. Этот срок знаменателен тем, что у плода появляются рефлексы: он сгибает и разгибает пальчики, губы учатся совершать сосательные движения, отмечается сокращение лицевых мышц, хотя глаза все еще закрыты — веки откроются ближе к 27-й неделе беременности.
Физическое и психологическое состояние будущей мамы должно практически вернуться в норму. Токсикоз уходит, правда чрезмерная эмоциональность сопровождает некоторых женщин всю беременность. Матка увеличивается настолько, что у многих беременных на этом сроке уже виднеется небольшой животик.
Екатерина Жуманова рассказывает, что именно в период с 11-ю по 13-ю неделю, а оптимально в 11-12 недель, проводится первый скрининг. Остановимся подробнее на этом важнейшем обследовании.






