Первый скрининг при беременности
Содержание:
- Делают ли 3 скрининг при нежелании женщины
- Что включает в себя скрининговое обследование при беременности?
- Что такое скрининг в 12 недель беременности? (Нормы УЗИ)
- Норма УЗИ на 12 неделе беременности: таблица
- Обязателен ли первый скрининг
- Дополнительные вопросы
- Для чего нужен скрининг?
- Кому нужен скрининг
- Узи на 12 неделе беременности скрининг нормы, фото
- Когда делать первый скрининг при беременности?
- «Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
- Как делают
Делают ли 3 скрининг при нежелании женщины
Выполнение медицинских обследований при беременности — дело добровольное. Но выполнение рекомендаций врача и следование протоколу скринингов многократно повышает шансы пройти этот непростой период в жизни каждой женщины без осложнений, выносить и родить здорового младенца.
Окончательное решение об этом врач принимает на основании полученных данных о положении плаценты, количестве и качестве околоплодных вод, вероятности риска позднего токсикоза. Если состояние беременной женщины вызывает опасения, специалист порекомендует госпитализацию. И последние недели беременности будущая мама проведет под наблюдением врачей, чтобы здоровый малыш родился в срок.
Что включает в себя скрининговое обследование при беременности?
Скрининг включает в себя комплекс мероприятий, направленных на оценку развития плода, исключение хромосомных аномалий и внутриутробных пороков. В пренатальный скрининг беременных входит:
- трехкратное УЗИ на разных сроках беременности;
- биохимический анализ крови на определение специфичных маркеров;
- допплерометрия – оценка кровотока сосудов плода и плаценты;
- кардиотокография – оценка частоты и ритма сердечных сокращений плода.
Таким образом, скрининг – более широкое, детальное и точное обследование. Оно направлено на исключение всех отклонений в течении беременности. Прохождение обследования рекомендовано всем беременным вне зависимости от возраста. По своему желанию женщина может отказаться от процедуры, подписав письменный отказ.
Ультразвуковое исследование включает в себя трехкратное обследование на разных сроках беременности:
- в 11–14 недель;
- в 18–21 неделю;
- в 30–34 недели.
Первое УЗ-обследование беременной направлено на выявление хромосомных аномалий плода. С помощью аппарата врач осуществляет необходимые замеры, которые подробно описывает в заключении. В ходе УЗИ в 1 триместре оценивают следующие параметры:
- копчиково-теменной размер (КТР);
- бипариентальный размер головы плода (БПР);
- толщина воротникового пространства (ТВП);
- длина носовой кости;
- частота сердечных сокращений (ЧСС).
Данные параметры позволяют на ранних сроках беременности выявить аномалии плода по трисомии 21, 18 и 13 – Синдром Дауна, Синдром Эдвардса и Синдром Патау. Примерно на 20 акушерской неделе проводится второе УЗИ, которое опровергает, либо подтверждает данные первого. Расшифровка данных второго обследования содержит следующую информацию:
- размеры плода и соответствие их нормам;
- подробное описание внутренних органов;
- уровень зрелости легких;
- развитие конечностей;
- толщина и структура плаценты;
- объем околоплодных вод.
Биохимический анализ крови – составная часть первого и второго скрининга беременных. После первого планового УЗИ пациентка сдает кровь на следующие свободный бета-ХГЧ и белок А, ассоциированный с беременностью (PAPP-А).
На основании размеров плода по УЗИ, результатов лабораторных анализов и анамнеза пациентки (возраст, вес и рост, наличие вредных привычек, эндокринные и хронические соматические заболевания, аборты, выкидыши, ЭКО и т. д.) с помощью компьютерной программы производится расчет риска генетических отклонений. Кровь сдается с утра натощак либо через 4 часа после последнего перекуса.
На 18–19 неделе беременности пациентка при необходимости сдает кровь второй раз – такой анализ носит название «тройной тест». При расчете риска используются следующие данные:
- результаты 1-го УЗИ на 11–14 неделе беременности;
- анализ крови на ХГЧ;
- анализ крови на АФП;
- анализ крови на свободный эстриол.
Второй биохимический скрининг назначается пациентке в следующих случаях:
- при плохих результатах первого скрининга;
- при отсутствии результатов первого скрининга;
- по личному желанию беременной.
Если результаты 1-го скрининга в норме, пациентке достаточно сдать кровь на АФП для исключения дефектов нервной трубки плода. После прохождения второго скрининга гинеколог может направить пациентку к генетику для получения подробной консультации.
УЗИ – распространенный метод диагностики, который часто назначают будущим матерям. Благодаря этому исследованию гинеколог визуально наблюдает за малышом, пока тот находится в материнской утробе. За весь срок вынашивания ребенка женщине назначают как минимум три таких процедуры. Но если выявлены патологии, то исследования УЗИ проводятся чаще.
УЗИ от скрининга отличается задачами исследований
Первое УЗИ проводится, когда мать становится на учет. Благодаря процедуре врач может судить о сроке и степени развития эмбриона. Но ультразвуковое обследование не выявляет хромосомных патологий плода, а оценивает его внешнее строение. И чтобы узнать, нет ли у малыша генетических заболеваний, проводится перинатальный скрининг.
Под этим термином предполагается целый комплекс обследований, включающий биохимический анализ крови и УЗИ. Благодаря им еще на ранних стадиях выявляется риск развития у плода серьезных генетических заболеваний, таких как синдром Дауна, Эдвардса и других.
Скрининг обязательно проводится на 10–13-й неделе и 20–22-й неделе
Основная цель обследований – выявить маркеры хромосомных отклонений у эмбриона. Но также при осмотре оценивается состояние матки, плаценты и амниотической жидкости. Если есть патология, женщине назначаются дополнительные консультации у генетика. И также проводится дополнительный скрининг на 30−32-й неделе.
Что такое скрининг в 12 недель беременности? (Нормы УЗИ)
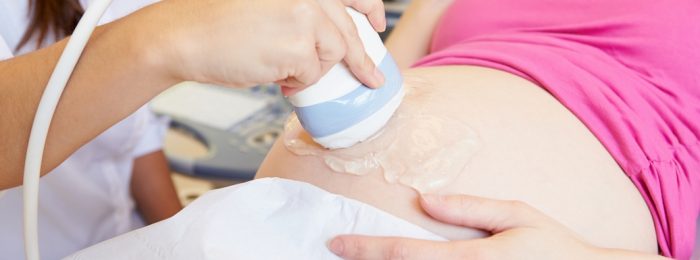
Двенадцать недель беременности – очень важный срок. Ожидается, что женщина к этому сроку уже посетит гинеколога, станет на учет и запишется на УЗИ. Многие будущие мамы с нетерпением ждут первого обследования, которое поможет убедиться, что с малышом всё в порядке.
На сроке 12 недель проводится первый скрининг беременных, который включает комплекс анализов и УЗИ.
Зачем это нужно? Что такое скрининг, на который направляют врачи? О чем можно будет узнать из показателей исследований крови женщины и УЗИ на 12 неделе беременности? Как расшифровать результаты? Каковы нормы на этом сроке?
Норма УЗИ на 12 неделе беременности: таблица
После получения результатов УЗИ, которое входит в первый скрининг, их сравнивают с общими нормами. Сюда входят не только размер и вес плода, но и некоторые функциональные характеристики. Провести самостоятельный анализ можно на основании нижеприведенной таблицы.
| Наименование показателя | Норма |
| Рост | 8-10 см |
| Вес | до 19 грамм |
| КТР (копчико-теменной размер) | 51-59 мм |
| БПР (бипариетальный размер головы) | 18-24 мм |
| Толщина воротникового пространства | 0,71-2,5 мм |
| Длина бедра | 7-9 мм |
Нормы КТР
Показатели копчико-теменного размера (КРТ) должны находиться в диапазоне 51-59 мм (чаще всего – 55 мм). Небольшое отклонение (от 5 до 95 процентиль) не является маркером патологии, а может быть причиной неправильного определения срока, особенностями физического строения, наследственным признаком. Чтобы исключить отклонение, данный параметр сопоставляют с ростом, весом и другими данными.
Нормы БПР головы ребенка
С помощью УЗИ, входящего в скрининг, проводимый на сроке 12 недель беременности, возможно определение бипариетального размера головы ребенка (БПР). Средний БПР составляет примерно 21 мм. Он определяется как расстояние между теменными костями (от виска до виска по малой оси). Этот показатель является своеобразным индикатором правильности развития головного мозга. Нехарактерные параметры по отношению к сроку вынашивания могут говорить о наличии патологии. В некоторых случаях несоответствие может иметь место вследствие ошибочного определения даты зачатия плода.
Размер шейной складки, или ТВП
Толщина воротникового пространства (ТВП) и её несоответствие установленным параметрам может говорить о наличии хромосомных отклонений и заболеваний у плода. В настоящее время врачи при составлении группы риска учитывают нормы ТВП и важнейшие биохимические маркеры, показатели которых становятся доступными только после проведения анализа венозной крови.
Нормой толщины воротникового пространства считаются показатели в пределах от 0,7 до 2,5 миллиметров. При этом средние значения (1,6 мм) являются наиболее приемлемыми.
Увеличение кожной складки является одним из главных маркеров генетических отклонений. У детей с такими патологиями накапливается подкожная жидкость, появляется отечность, что влияет на значение ТВП.
Нормы длины носа, носовой косточки
Первое перинатальное скрининговое УЗИ призвано на ранних сроках установить наличие или отсутствие сложных болезней и патологий, связанных с вынашиванием ребенка. К числу важных параметров относят и длину носовой косточки. Считается нормальным, если она – более эхогенна относительно надлежащей кожи. Нормой длины носа на 12-й неделе беременности принято считать 1,8 мм.
Эта характеристика – важный индикатор генетических аномалий. Уплощение носа говорит о серьезных пороках развития.
Нормы ЧСС
С помощью ультразвукового исследования врачи определяют частоту биения сердца плода (ЧСС). Нормой на 12-й неделе считается 160 сокращений в минуту. В некоторых случаях сердцебиение может плохо прослушиваться в связи:
- особенным расположением плаценты;
- мало- или многоводием;
- многоплодием;
- повышенной активностью ребенка.
Нормы исследования эмбриональных структур
Исследование эмбриональных структур включает изучение:
- наружных ворсинчатых оболочек плодного яйца – хорионов. Из данного элемента формируется плодовая часть плаценты. Толщина хорионов в пределах нормы в первом триместре беременности соответствует показателю времени беременности в неделях, выраженному в миллиметрах. Для 12-й недели он равен 12 мм;
- водной оболочки – амниона. Амниотическая полость напрямую влияет на ход развития беременности. Отклонениями от нормы являются многоводие или маловодие.
Выделения: это нормально или нет
Определение патологии по выделениям производится на основании анализа их цвета и внешнего вида. Например, белые выделения образуются вследствие выработки прогестерона организмом беременной. Данный гормон важен для надежного закрепления и формирования плаценты. Вывод: белые выделения – это нормально. Они могут продолжаться на протяжении всей беременности, но обычно прекращаются с окончанием первого триместра.
Творожистые бели – явный признак кандидоза. В таком случае следует обратиться в больницу. В любом случае при наличии выделений лучше проходить регулярные консультации у врача.
Обязателен ли первый скрининг
Когда будущая мать становится на учет, то комплекс исследований, дающих возможность отслеживать состояние беременной и ее плода, являются обязательными. Сюда же можно включить и скрининг, что дает возможность роженице быть спокойной за генетически-хромосомное развитие малыша. Но, если сама женщина отказывается от данной процедуры, то врач не может принудительно заставить ее сделать первый скрининг.
Прежде всего, гинекологи ориентируются на интерес беременной. Поскольку каждую мать должно волновать состояние плода с момента зачатия. Опасность отказа от проведения скрининга может заключаться в том, что на раннем сроке у плода может присутствовать серьезнейшее заболевание головного мозга, что приведет или к летальному исходу до рождения или к тяжелой инвалидности в дальнейшем. Даже если беременность запланирована и оба родителя полностью здоровы, а среди родственников нет людей, больных генетическими недугами, то ведущий врач все равно настоятельно рекомендует пройти процедуру скрининга.
Дополнительные вопросы
Впервые готовясь стать мамочкой, женщина задается множеством вопросов, которые могут быть связаны со скринингом. Самые часто задаваемые:
- Может ли выявить первый скрининг пол ребенка? К сожалению, нет. Врач не сможет этого узнать, так как размеры плода еще совсем крохотные.
- Сколько скринингов при беременности делается? Делается 3 скрининга, по одному на каждый триместр. Женщина может от них отказаться.
- Стоит ли делать первый скрининг? Отзывы уже состоявшихся мамочек практически единогласны: да, стоит. Ведь именно он позволяет убедиться в полноценном развитии малыша, исключить или выявить патологии. Если патологии серьезные, то можно вовремя прервать беременность.
Итак, нет ничего страшного в процедуре под названием «скрининг». На каком сроке беременности его нужно делать, как проходит процесс — обо всем написано в данной статье.
Для чего нужен скрининг?
Во время беременности очень важно оценить не только состояние будущей мамы, но и ее малыша. Для такой комплексной оценки врачи и придумали скрининг
Это комплекс различных диагностических мероприятий, позволяющих выявлять различные патологии беременности на самых ранних стадиях их формирования.
Первый биохимический скрининг проводится в . Ранний срок вынашивания малыша очень важен. Именно в это время начинают закладываться все жизненно важные органы. К развитию патологий в этом периоде могут привести самые различные причины.
Нужно отметить, что введение пренатального скрининга в нашей стране стало неслучайным. Такая мера позволила уменьшить материнскую смертность в несколько раз. Также скрининг позволяет снизить показатели внутриутробной гибели плода на разных сроках его развития. Данные простые и эффективные анализы помогают выявлять «немые» заболевания внутренних органов у будущей мамочки, тем самым улучшая прогноз течения беременности.
Название «биохимический» данный скрининг получил неслучайно. Для исследований необходима биохимическая сыворотка крови. Все анализы являются абсолютно безопасными и безболезненными. Точность полученного результата во многом зависит от того, насколько качественно была проведена манипуляция забора крови, а также от диагностических приборов, которые находятся в лаборатории.
В некоторых случаях проводится и генетический скрининг. Он позволяет выявлять различные хромосомные заболевания, которые имеют семейное наследование. Проведение такого скрининга играет очень важную роль. Оно помогает своевременно выявлять различные тяжелые генетические заболевания еще в периоде развития ребенка внутри утробы матери.
Следующий, проводится во 2 триместре беременности. В этом случае исключаются другие заболевания внутриутробного развития плода. В этом случае перечень анализов немного изменяется. Это обусловлено различными патологиями, которые возникают в разных периодах беременности.
Третий скрининг в последнем триместре беременности проводится по определенным медицинским показаниям. Многие мамочки перед проведением каждого из таких диагностических комплексов начинают сильно волноваться. Паниковать не стоит. Будущим мамочкам следует воспринимать такое исследование, как необходимую диагностику, важную для хорошего течения беременности.
Триместр — это период беременности, включающий три месяца. Также этот временной отрезок довольно часто называется 12 акушерскими неделями. Применяют такие медицинские термины в основном акушеры-гинекологи, когда описывают срок беременности.
Врачи рекомендуют проводить скрининг абсолютно всем беременным женщинам
Особенно важно эти исследования проходить следующим декретированным группам:
-
будущим мамочкам, у которых зачатие малыша произошло в возрасте старше 35 лет;
-
беременным, имеющим высокую предрасположенность к самопроизвольным выкидышам или частые прерывания беременности в анамнезе;
-
будущим мамочкам, перенесшим вирусные или бактериальные инфекции в первые 2 недели с момента зачатия ребенка;
-
беременным, которые принимают иммуносупрессивные или гормональные средства на фоне имеющихся у них патологий;
-
будущим мамочкам, у которых в семье присутствуют случаи генетических или хромосомных болезней;
-
женщинам, которые уже имеют одного или нескольких малышей, у которых есть признаки серьезных патологий нервной или сердечно-сосудистых систем, в том числе и страдающих врожденными пороками сердца;
-
будущим мамочкам, у которых врачи определили клинические признаки «застывшей» беременности.
Срок проведения первого биохимического скрининга у большинства женщин попадает на период с 11 до 14 акушерских недель. Врачи считают, что делать данные исследования раньше не имеет никакого смысла. Специалисты полагают, что ранее полученные результаты не являются достоверными и правильными. Установить какую-то патологию в этом случае практически невозможно.
— это время, когда начинается плодный период развития будущего малыша. В это время у ребенка уже начинают дифференцироваться системы органов. С этого момента очень маленький эмбриончик превращается в плод. Он уже напоминает больше взрослый человеческий организм во своему функционированию.
Рассчитать срок беременности
Кому нужен скрининг
Некоторые женщины считают, что при хорошем самочувствии необязательно проходить скрининг при беременности, тем более что далеко не все беременные становятся на учет к гинекологу в I триместре. Таким образом, женщины особенно из группы риска могут родить малыша с физическими или/и психическими отклонениями в развитии. Ведь если не выявить хромосомную мутацию в раннем периоде гестации, то заболевание само по себе никуда не денется, а эмбриогенез далее пойдет по неправильному пути и наступит момент, когда исправить что-либо не представится возможным.
Поэтому вне зависимости от самочувствия беременной, ее возраста, рождения ранее здоровых детей, наличия отличных условий проживания и питания скрининг при беременности рекомендуется проходить на всех этапах гестации. Даже при хорошем здоровье женщины и неотягощенной наследственности отклонения в эмбриогенезе все равно могут происходить. Несмотря на это беременная может отказаться от обследования, насильно проходить диагностику ее никто заставит.
Особое внимание скринингу при беременности нужно уделить женщинам, относящимся к группе риска:
- будущие матери 35-летнего возраста и старше даже если они уже рожали здоровых детей. После данного возрастного периода организм начинает стареть, запускаются процессы при которых вероятность возникновения хромосомных аномалий у плода увеличивается;
- наличие в анамнезе либо выявление признаков замершей или внематочной беременности, невынашивание, риск самопроизвольного выкидыша, преждевременные роды;
- ОРВИ или другая инфекция вначале гестационного периода;
- хронический инфекционный процесс, вялотекущие инфекционные заболевания;
- мертворожденные дети в семье либо дети с хромосомными аномалиями;
- близкие кровные родственники будущих родителей, у которых диагностировано генетическое нарушение;
- прием различных лекарственных средств, вакцинация, анестезия при хирургическом вмешательстве непосредственно до зачатия и в начале гестации;
- зачатие в результате инцеста или насильственных действий;
- табакокурение, злоупотребление спиртными напитками, употребление наркотических средств;
- резус-конфликт.
Скрининг при беременности не представляет никакой опасности для будущей мамы и ребенка поэтому исследований от обследования неразумно.
Узи на 12 неделе беременности скрининг нормы, фото
Такую диагностику, как УЗИ скрининг, необходимо проходить каждой беременной женщине трижды за весь период. Первый раз оно назначается на 12 неделе беременности.
Более раннее или позднее проведение такого рода исследования может дать недостоверные сведения. Ультразвуковое скрининговое обследование делается повторно во 2 и 3 триместрах.
При наличии определенных показаний или желании будущей мамы, УЗИ диагностика может проводиться внепланово.
На сроке 12 недель результатами исследования становится полная информация о развитии плода и всех его жизненно важных органов.
После проведения УЗИ-диагностики врачом делается расшифровка показателей, их сравнение с нормой и выявление особенностей протекания беременности.
Исходя из этого, принимается решение о сохранении беременности, дальнейших назначениях и необходимости сдачи дополнительных анализов.
Что такое скрининг-УЗИ на 12 неделе беременности
В данный период беременности скрининг представляет собой диагностику, состоящую из процедуры УЗИ и анализа крови на биохимию.
Первоначально делается УЗИ трансабдоминальным или трансвагинальным способом, после чего происходит забор крови из вены.
Если в момент обследования ультразвуком у доктора возникнут подозрения по поводу наличия у ребёнка генетических или хромосомных аномалий, то результаты анализа крови смогут безошибочно подтвердить это или опровергнуть.
https://youtube.com/watch?v=TvxdJ2ySIUo
При определенных обстоятельствах необходимость в сдаче крови отсутствует.
Такое случается, если УЗИ подтвердит замершую беременность или наличие у плода патологий, несовместимых с дальнейшего его жизнедеятельностью.
Проходить скрининг-УЗИ обязана каждая беременная женщина, так как данная процедура является плановой и входит в состав схемы ведения беременности. Некоторым женщинам, входящим в группу риска, такое обследование назначается внепланово в виде дополнительной процедуры. Это происходит в следующих случаях:
- Если женщина не первородящая, а результатом предыдущих беременностей были выкидыши свыше 2 раз;
- Среди родственников есть носители генетических заболеваний;
- У старших детей обнаружены признаки синдрома Дауна или иных заболеваний;
- На раннем сроке женщина пользовалась медицинскими препаратами, которые запрещено принимать в период вынашивания ребенка;
- Если женщина относится к возрастной категории от 35 лет.
Для чего проводят ультразвуковую диагностику на сроке 12 недель
В данный период при проведении УЗИ обследования врач имеет возможность ознакомиться со всем процессами, происходящими в матке, проанализировать, как развивается плод и его органы с тканями, а также оценить жизненно важные показатели на предмет их соответствия нормам.
На 12-недельном сроке беременности скрининговое ультразвуковое обследование делается с целью получения данных о правильности развития плода, наличии/отсутствии каких-либо пороков или хромосомных аномалий.
Благодаря дополнительно проводимому на сроке 12 недель генетическому обследованию в виде сдачи крови, каждая беременная женщина сможет получить наиболее достоверные сведения о возможных пороках развития ребёнка.
Данный период беременности характеризуется достаточным формированием плода и активной работой жизненно важных систем и органов. Однако процесс развития малыша стремительно продолжается. В этот период уже начинают меняться очертания лица, становясь более привычными. Также наблюдается проявление век, мочек ушей и волосинок в виде пушка в области глаз.
К сроку 12 недель ребенок становится очень активным: наблюдается частое сжатие кулачков, игривость, хаотичность движений. В крови малыша уже присутствуют, как красные, так и белые тельца, свидетельствующие о том, что его иммунитет формируется.
При проведении скрининг УЗИ в 12 недель беременности особое внимание уделяется головному мозгу, который к данному сроку должен иметь два полушария. Кроме того процедура позволяет врачу проанализировать воротниковую область и установить ее толщину, которая показывает, есть ли риск возникновения болезни Дауна
Кроме того процедура позволяет врачу проанализировать воротниковую область и установить ее толщину, которая показывает, есть ли риск возникновения болезни Дауна.
Если показатели толщины не соответствуют норме (в пределах от 2 до 3 мм), а превышают ее, то врач будет подозревать у плода наличие хромосомных аномалий. В этом случае усиливается контроль над состоянием будущей мамы и тем, как развивается ребенок, и повторно делается скрининг УЗИ через 2 недели.
Когда делать первый скрининг при беременности?
Многие женщины, впервые готовящиеся стать мамами, волнуются из-за проведения всех процедур. Особенно это касается первого скрининга при беременности. Когда делать процедуры — расскажет врач. Это будет не ранее десятой, но не позднее тринадцатой недели.
Первый скрининг назначают в промежутке с 1 дня десятой недели по 5 день тринадцатой.
Оптимальным временем для проведения процедур является середина указанных сроков, то есть шестой день одиннадцатой недели. Точную дату выссчитывает врач.
Бывают случаи, что первый скрининг назначается позднее — на 6 день 14 недели беременности. Это может быть связано с состоянием здоровья будущей мамочки, с тем, что она поздно встала на учет, и с прочими причинами. Но в данном случае погрешность результата будет максимальной, а узнать точные сведения врачу будет затруднительно.
Многие спросят: «Почему именно эти сроки?» Дело в том, что до одиннадцатой недели ТВП слишком мала, ее практически невозможно измерить. После четырнадцатой недели пространство может быть уже заполнено лимфой, а это затруднит обзор и исказит полученный результат.

«Против» № 2: биохимический анализ крови дает недостоверный результат скрининга
Многие мамы уверены, что невозможно по одному анализу сделать хоть сколько-нибудь достоверные выводы — слишком много факторов может повлиять на результат. И отчасти они действительно правы. Однако нужно повнимательнее изучить процесс проведения анализа, чтобы понять, на основании чего доктор делает заключение.
Биохимический анализ проводится для того, чтобы определить уровень содержания в крови специфических плацентарных белков. Во время первого скрининга делается «двойной тест» (то есть определяется уровень двух белков):
- РАРРА (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А);
- свободной бета-субъединицы ХГЧ (хорионического гонадотропина человека).
Изменение уровня этих белков свидетельствует о риске различных хромосомных и некоторых нехромосомных нарушений. Однако выявление повышенного риска еще не является свидетельством того, что с малышом что-то не так. Такие показатели лишь являются поводом для более внимательного наблюдения за течением беременности и развитием ребенка. Как правило, если в результате скрининга первого триместра повышен риск по каким-либо показателям, будущей маме предлагают дождаться второго скрининга. В случае серьезных отклонений от показателей нормы женщину направляют на консультацию к генетику.
Проведение второго скрининга приходится на 18-21 неделю беременности. Это исследование включает в себя «тройной» или «четверной тест». Происходит все так же, как и в первом триместре — женщина снова сдает анализ крови. Только в этом случае результаты анализа используются для определения не двух, а трех (или, соответственно, четырех) показателей:
- свободной бета-субъединицы ХГЧ;
- альфа-фетопротеина;
- свободного эстриола;
- в случае четверного теста — еще и ингибина А.
Как и в первом скрининге, интерпретация результатов 2 скрининга основывается на отклонении показателей от среднестатистической нормы по тем или иным критериям. Все расчеты осуществляются при помощи специальной компьютерной программы, после чего тщательно анализируются врачом. Кроме того, при анализе результатов учитывается множество индивидуальных параметров (расовая принадлежность, наличие хронических заболеваний, количество плодов, масса тела, вредные привычки и т.д.), так как эти факторы могут влиять на значение исследуемых показателей.
Для того чтобы получить максимально достоверные результаты, обязательно соотносятся данные исследований первого и второго триместра в комплексе.
Если в результате исследований I и II триместра выявляются какие-то отклонения в развитии плода, женщине могут предложить пройти повторный скрининг или сразу направят на консультацию к генетику. При необходимости он может назначить дополнительные анализы для постановки более точного диагноза (например, исследование околоплодных вод, биопсию ворсин хориона). Однако в связи с тем, что эти исследования не совсем безопасны и могут стать причиной различных осложнений течения беременности (риск выкидыша, развитие группового или резус-конфликта, инфицирование плода и др.) их назначают только в случае высокого риска патологии. Тем не менее подобные осложнения встречаются не так часто — в 12% случаев. И, разумеется, все исследования совершаются только с согласия будущей мамы.
Таким образом, первые два аргумента «против», с точки зрения научной медицины, не являются убедительными, и скорее их стоит переформулировать так: пренатальные скрининги безопасны для будущей мамы и ее малыша, а все выводы делаются врачом с учетом целого комплекса индивидуальных факторов.
Как делают
Обычно скрининг первого триместра проводится в три этапа.
Предварительное обследование
За неделю до предполагаемой даты первого скрининга собираются данные, которые могут существенно повлиять на результаты исследований. Они помогают выявить особенности течения беременности и женского организма.
Для точности результатов важны такие показатели, как:
- возраст;
- вес;
- хронические заболевания, выявленные ещё до беременности;
- вредные привычки;
- гормональный фон будущей мамы;
- способ зачатия (было ли ЭКО);
- анализы, которые уже были сданы до этого момента.
Перед первым скринингом беременности врач беседует с родителями будущего малыша. Если они попали в группу риска, он объясняет обязательность данной процедуры, информирует их об особенностях проводимых исследований.
Ультразвуковое исследование
УЗИ и анализ на биохимию крови проводятся в одной лаборатории. Сначала — ультразвуковое обследование, которое точно определит срок беременности.
Отталкиваясь от этого показателя, лаборанты потом будут делать расшифровку двойного теста.
- Трансвагинальное УЗИ предполагает введение датчика во влагалище, но чаще всего не проводят.
- При трансабдоминальном УЗИ датчик контактирует с животом.
- Исследуемая область смазывается гелем для беспрепятственного прохождения волн, затем врач датчиком водит по телу. Изображение на мониторе компьютера позволяет увидеть, в каком состоянии находится плод, и сделать соответствующие замеры.
- Если положение ребёнка не позволяет врачу провести измерения, он может попросить женщину покашлять, походить, подвигаться, чтобы плод повернулся так, как нужно.
С согласия будущей мамы на данном этапе беременности может быть проведена ультразвуковая допплерография — исследование, измеряющее направление и скорость кровотока в пуповине. Оно позволяет правильно оценить состояние плода и плаценты. После УЗИ делается забор крови из вены для биохимического анализа.
https://youtube.com/watch?v=TvxdJ2ySIUo
Биохимический скрининг
Для того, чтобы результаты анализа крови были более достоверными, врачам необходимо знать с максимальной точностью срок беременности, когда производится биохимический скрининг. Именно поэтому сначала делают УЗИ. Забор крови производится с помощью специальной вакуумной пробирки объёмом 5 мл.
Результаты первого скрининга чаще всего приходится ждать около 2-3 недель. Такой долг срок связан со сложностью и точностью исследований. Если все в порядке, то женщину не оповещают о результатах исследования. Если же найдена какая-то сложность, то вам позвонят и пригласят в больницу, где проводилось исследование.






