Что такое хронический колит? симптомы и лечение заболевания
Содержание:
Диагностика колита
При правильном определении формы заболевания, лечение колита в домашних условиях отличается высокой эффективностью. Точная диагностика включает ряд лабораторных и клинических обследований:
- Колоноскопия или ректороманоскопия. Такие методики способны выявить катаральные или атрофические изменения на слизистой оболочке кишечника.
- Копрология. Таким способом можно дать реальную оценку работе пищеварительной системы, обмена веществ.
- Рентгенография или ирригография. Можно определить непосредственно расположение очага патологии, оценить структуру слизистой оболочки толстого кишечника.
- Общий анализ крови и мочи. Необходимы для выявления воспалительного, инфекционного процесса.
- Общий анализ кала, исследование на яйца простейших. Если вовремя сдать биологический материал на исследование и выявить паразитов, можно остановить патологический процесс истончения стенок толстого кишечника, тем самым повысить эффективность лечения колита.
Может потребоваться проведение биопсии (взятие клеток кишечника для анализа). Объясняется необходимость выполнения анализа схожестью симптоматики колита с признаками злокачественных новообразований. Если онкологические процессы отсутствуют, и диагностировано воспаление толстого кишечника, клинический исход благоприятный. Высокой эффективностью обладает лечение хронического колита кишечника медикаментами.
Колит является серьёзным гастроэнтерологическим заболеванием, которое требует комплексный подход к лечению. Болезнь протекает в нескольких стадиях, в период обострения нужна госпитализация. Умеренные проявления можно устранить, применив правильное лечение. О том, как избавиться от колита в домашних условиях, этот материал.
Это воспаление толстой кишки острого или хронического характера, появившееся по причине токсического, инфекционного и ишемического воздействия.
Часто путают два понятия: кишечный колит и колику. Они абсолютно разные.
Колит же, в свою очередь, существует как заболевание с определёнными характерными признаками.
Как же появляется данная болезнь в организме? Кишечник представлен толстым и тонким отделами. В тонком – происходит активная переработка пищи, ее разложение на полезные вещества, а в толстом – завершается процесс переработки, и всасываются питательные вещества.
Механизм нарушается в том случае, если наблюдается нарушение условий жизни для полезных микроорганизмов. Этот дискомфорт провоцируют испорченные продукты питания, токсические вещества, медикаменты (многие из них повреждают слизистую оболочку), генетические особенности организма.
При поражении кишечных стенок раздражителями, бактерии проявляют своеобразную реакцию, таким образом, возникает воспалительный процесс и развивается колит.
Виды и симптомы колита
Выделяют три типа воспаления:
Среди признаков выделяют следующее:
- Частые поносы и запоры (в отличие от других болезней в том, что присутствуют примеси крови, зелёные и бесцветные прожилки).
- Частые позывы к опорожнению (мучительного характера, с затруднённым стулом).
- Чувство тяжести в животе.
- Метеоризм.
- Ощущение боли во время выполнения физических нагрузок, при приёме пищи, а также после проведённых лечебных процедур.
Причины колита
Существует ряд факторов, благоприятствующих появлению болезни:
- Пищевое отравление.
- Врождённые аномалии в функционировании кишечника.
- Заболевания желудочно-кишечного тракта.
- Медикаменты, оказывающие побочные действия на работу ЖКТ.
- Отравления тяжёлыми химическими элементами (ртутью, фосфором, солевыми нитратами).
- Реакции аллергического характера.
- Повреждение слизистой оболочки из-за длительного использования свечей и очистительных клизм.
Причины возникновения колита
Колит — воспаление, локализующееся на слизистой оболочки толстой кишки. Чаще случается у мужчин зрелых лет (40-60 лет) и у женщин 20-60 лет. Факторами развития колитов медики называют:
- снижение общей резистентности организма,
- недостаток растительной клетчатки в пище,
- дисбактериоз,
- воспалительные болезни аноректальной зоны (восходящая инфекция).
Острый колит обычно имеет диффузный характер и протекает как острый энтероколит. В легких случаях заболевание начинается с внезапной боли в животе, тошноты, рвоты, анорексии, общего недомогания, повышения температуры тела до 38 °С. Появляется урчание в животе, боль становится более интенсивной и заканчивается императивными позывами к акту дефекации. Кал сначала оформлен, а затем становится жидким, неоформленным, со значительной примесью слизи. В дальнейшем — жидкий со слизью, очень неприятного запаха, с большим количеством остатков непереваренной пищи.
Вскоре боль локализуется преимущественно в левой половине живота и над пупком, вдоль поперечной, нисходящей и сигмовидной ободочной кишки, сопровождается частыми, болезненными позывами к акту дефекации (до 10-20 раз в сутки). Могут наблюдаться и тенезмы.
Появляются и общие симптомы:
- ускоряется пульс,
- снижается артериальное давление,
- возможно коллаптоидное состояние.
Через 3-5 дней состояние больного постепенно улучшается: снижается температура тела, стихает боль, стул становится редким (хотя и остаются еще некоторое время неоформленным, с примесью слизи), появляется аппетит. В дальнейшем в течение 1-2 недель стул постепенно нормализуется, самочувствие улучшается, наступает выздоровление.
В случаях тяжелого острого колита лихорадка достигает 40 °С, приобретает ремитивный характер, прогрессирует общая слабость, больные жалуются на боли в икроножных и других мышцах. Часто боль в животе становится коликообразная, у других больных — остается умеренной. Стул длительное время ненормальный, частый, водянистый, с примесью слизи, гноя, иногда — крови. Язык сухой, с грязным, серым налетом. Живот равномерно напряженный, отделы толстой кишки болезненные при пальпации, спастически сокращены, поверхность сигмовидной кишки неровная, поскольку неравномерно сокращена.
При хроническом колите самой популярной жалобой оказывается ощущение тиснения, тяжести и распирания в животе, схваткообразные боли (колики) по ходу толстой кишки. Боль у большинства больных сопровождается или заканчивается позывами к дефекации. Иногда она длится еще 1-2 часа после акта опорожнения.
Понос более выражен при правостороннем колите, когда в патологический процесс вовлекается нижний отдел тонкой кишки. При левостороннем колите вследствие спазма дистального отдела сигмовидной ободочной или прямой кишки (проктосигмоидит) наблюдается запор. Вследствие застоя каловых масс возникает усиленная экссудация воспаленной слизистой, поэтому у таких больных несколько раз в день выделяется незначительное количество кала со слизью и кровью.
Стул при хроническом колите обычно редкий (3-5 раз в сутки). Во многих случаях позывы к опорожнению появляются каждый раз после обеда или рано утром. Быстрая смена положения тела, прыжки, психоэмоциональный стресс также стимулируют дефекацию. Стул, как правило, вонючий, потому что часто преобладают явления гнилостной диспепсии. Бродильная диспепсия сопровождается чрезмерным выделением каловых масс с кислым запахом, большим количеством пузырьков углекислого газа. В кале содержится слизь и гной. Для перепончато-слизистой колики характерно выделение с калом большого количества слизи в виде пленок и трубообразных слепков кишки. В случае сопутствующего панкреатита в кале есть непереваренные частицы пищи (лиенторея). Характерные признаки колита — покрытый серым или коричневым налетом язык, четкие отпечатки зубов вдоль краев, а также неприятный запах изо рта.
Лечебная тактика
Лечение хронического колита кишечника необходимо начинать при первых проявлениях болезни. Своевременная терапия предупреждает развитие осложнений и возникновение необратимых изменений. Как лечить хронический колит кишечника, подскажет лечащий врач, рекомендации которого необходимо строго соблюдать. Правильная терапевтическая тактика поможет достигнуть длительной ремиссии и улучшение общего состояния.
Для выздоровления в период обострения болезни проводят медикаментозное лечение хронического колита. Больного госпитализируют в стационар – гастроэнтерологию или терапию при отсутствии профильного отделения в больнице. Лечение начинают с назначения диетического питания. Без лечебного питания консервативная терапия будет недостаточно эффективной.
Консервативное лечение:
- противомикробные и антибактериальные препараты при инфекционной форме (Лоперамид, Фуразолидон, Тетрациклин);
- пробиотики для восстановления кишечной микрофлоры (Бификол, Аципол, Бифидумбактерин);
- спазмолитики для устранения спазмов и болевого синдрома (Дюспаталин, Но-шпа, Папаверина гидрохлорид);
- желчегонные средства при сопутствующем нарушении секреторной функции печени (Аллохол, Хофитол, сироп шиповника);
- ферменты при сопутствующем нарушении секреторной функции поджелудочной железы и тонкой кишки (Панзинорм, Мезим, Креон);
- вяжущие средства при колитах с поносами (внутрь – отвар плодов черемухи, шишек ольхи, корневищ лапчатки, клизмы – с ромашкой и протарголом);
- препараты для устранения метеоризма (Активированный уголь, Эспумизан, Смекта, настой перечной мяты);
- витаминотерапия для улучшения заживления тканей стенки кишки (никотиновая кислота, витамины группы В, Биомакс, Витрум).
Для лечения хронического колита с запорами назначают послабляющие лекарственные средства: Докузат, Сеннаде, Бисакодил. Рекомендуют лечебную гимнастику, массаж живота, лечебные клизмы для стимулирования перистальтики кишки.
Теперь мы расскажем, чем лечить хронический колит кишечника в домашних условиях и можно ли вылечить хронический колит народными средствами. При обострении заболевания необходимо обратиться к врачу для назначения медикаментозной терапии. После окончания курса лечения и достижения ремиссии, можно использовать народные средства.
Рецепты нетрадиционной медицины применяют для профилактики болезни и предупреждения обострения. При ярко выраженных симптомах хронического колита – лечение народными средствами будет недостаточно эффективно.
Народная терапия – это лечение травами хронического колита.
Рецепт №1
При запорах применяют настой из шишек ольхи. Столовую ложку измельченного сырья залейте стаканом кипятка, настаивайте 3 часа, процедите через сито. Пейте отвар по половине стакана до еды трижды в день. Курс лечения 12–14 дней.
Рецепт №2
При метеоризме назначают настой шалфея. Столовую ложку измельченных сухих листьев залейте 2 стаканами кипятка, настаивайте 40 минут, процедите через сито. Принимайте отвар по столовой ложке трижды в день. Курс лечения 20–30 дней.
Рецепт №3
При поносах рекомендуют применять сок подорожника. Свежие листья промойте, мелко нарубите и выжмите сок. Жидкость смешайте с равным количеством меда, нагрейте состав на водяной бане в течение 20 минут. Принимайте лекарственное средство дважды в день по чайной ложке, храните в холодильнике в банке с плотно закрытой крышкой. Курс лечения 7–10 дней.
Перед применением народных рецептов необходимо посоветоваться с врачом.
Диета при хроническом колите
Диета при хроническом колите кишечника носит название «лечебный стол №4». Она подразумевает дробный (малыми порциями) прием пищи – до 7 раз в сутки. Принцип питания при хроническом колите: исключение продуктов и блюд, которые вызывают механическое и химическое раздражение слизистой оболочки кишечника. Подробнее о диете при хроническом колите→
Разрешено:
- нежирная речная рыба в отварном виде или на пару;
- жидкие каши на воде;
- овощные бульоны;
- отварная курятина, крольчатина, телятина;
- некислый творог;
- белые сухари;
- кисели, отвар шиповника, некрепкий зеленый чай.
Исключено:
- жирная морская рыба;
- свинина, говядина;
- сметана, молоко;
- яйца;
- сдоба;
- перловая, ячневая, пшенная каша;
- копчености, консервы;
- крепкий кофе, чай, газированные напитки.
Диагностика
Диагностирует заболевание врач гастроэнтеролог, изначально он проводит пальпацию, выявляя болезненность по ходу толстой кишки.
К лабораторным методам исследования относится:
- Общий анализ крови. При этом может быть обнаружено повышенное количество лейкоцитов и ускорение СОЭ (в стадии обострения хронического колита).
- Исследования кала. В нем могут обнаруживаться лейкоциты, эритроциты, гной, кровь, слизь, аммиак, яйца паразитов.
Инструментальные методы исследования при хроническом колите:
- Ирригоскопия. Это рентгенологическое исследование, которое проводят при заполненной кислородом и бария сульфатом толстой кишке. Позволяет оценить рельеф слизистой оболочки и форму.
- Ректороманоскопия. С помощью специального прибора (ректороманоскопа) проводят визуальный осмотр слизистой оболочки прямой кишки и дистальных отделов сигмовидной. Позволяет обнаружить язвы, эрозии, покраснения слизистой оболочки, гной, наслоения слизи, отек.
- Ультразвуковое исследование органов брюшной полости. Помогает уточнить наличие утолщения стенок кишечника, выявить новообразования и оценить эффективность терапии.
Дифференциальную диагностику хронических колитов проводят со следующими патологиями:
- дискинезия толстого кишечника;
- энтерит;
- панкреатит;
- новообразования в кишечнике.
Медикаментозная терапия
В большинстве случаев за врачебной помощью обращаются на стадии обострения болезни, поэтому главной задачей становится снятие воспаления и перевод состояния пациента в фазу ремиссии.
Лечение хронического колита чаще всего заключается в приеме лекарств:
- противомикробных и антибактериальных для купирования инфекции, вызывающей заболевание (Тетрациклин, Фуразолидон). Для прекращения поноса, всегда сопровождающего такой тип колита, назначаются противодиарейные средства, например, Лоперамид;
- способствующих выводу желчи при колите, отягощенном заболеваниями печени (Хофитол, Аллохол);
- подавляющих метеоризм (Эспумизан, Смекта);
- обладающих послабляющим действием, если лечение колита требует решения проблемы запоров (Сеннаде, Бисакодил).
- спазмолитиков для снятия боли (Но-шпа, Папаверин, Дюспаталин);
- ферментов, поддерживающих функционирование поджелудочной железы (Мезин, Креон);
- про- и пребиотиков для нормализации микрофлоры (Бифидумбактерин, Линекс, Аципол);
- витаминов для ускорения восстановления слизистой (вся группа В, никотиновая кислота, комплексные средства, например Витрум, Компливит).
Назначает полный курс терапии только врач, ведь, несмотря на схожесть симптомов хронического колита у разных пациентов, заболевание всегда уникально и требует индивидуального подхода.
Рекомендации по диете
Вылечить воспаление кишечника без ограничений в питании невозможно. Самое первое, что назначается пациенту с хроническим колитом, – щадящая диета. Если человек определен в отделение гастроэнтерологии и проходит медикаментозное лечение в стенах больницы, ему предписывается «Стол №4».
После снятия острой фазы заболевания необходимо соблюдать правила здорового питания, что максимально продлить период ремиссии. Основные принципы диеты, поддерживающей лечение хронического колита:
1. дробное частое питание (6-7 раз в день);
2. исключение из рациона:
- жирных сортов мяса и рыбы;
- консервированных продуктов;
- свежего молока;
- сливок;
- сметаны;
- яиц;
- свежей выпечки;
- каш (перловой, пшенной, ячневой);
- копченостей;
- крепкого чая, кофе;
- газированной воды.
3. введение в ежедневное меню:
- постного мяса (куриное филе, крольчатина, телячья вырезка);
- нежирной рыбы;
- легких бульонов, преимущественно овощных;
- каш, сваренных на воде;
- творога малой жирности;
- гренок из белого хлеба;
- киселей;
- отвара шиповника, ромашки;
- легкого зеленого чая.
4. приготовление пищи способами отваривания, тушения, на пару.
Профилактика хронической формы
Основной залог длительного затишья заболевания – построение здорового образа жизни. Следует раз и навсегда отказаться от пристрастия к фаст-фуду, перекусов «на бегу», привычки кушать на ночь
При возвращении тревожных симптомов важно своевременно обратиться к лечащему врачу и провести поддерживающий курс медикаментозной терапии
Алкоголь и курение должны быть исключены. Нервные и физические перегрузки сведены к минимуму. Соблюдение режима дня, диеты, поддержание жизненного тонуса и иммунитета – самая лучшая профилактика колита для взрослых и детей.
Профилактические мероприятия включают:
1. правильное употребление пищи, заключающееся в выделении на трапезу достаточного времени для тщательного пережевывания;
2. своевременное восполнение нехватки витаминов и микроэлементов в организме;
3. поддержание полости рта в здоровом состоянии, своевременное посещение стоматолога и лечение кариеса;
4. достижение ежедневного естественного сформированного стула. Опорожнение кишечника должно быть регулярным, без вспомогательных процедур, особенно нельзя злоупотреблять очистительными клизмами;
5. сохранение правильной работы всех органов пищеварения, ведь возникновение или обострение колита напрямую связано со здоровьем ЖКТ;
6. выполнение посильных физических упражнений с целью улучшения моторики кишечника;
7. поддержание позитивного настроя и веры в свои силы.
Народная медицина может стать настоящим помощником в поддержании стадии ремиссии при колите. Существует ряд рецептов для профилактики воспаления толстой кишки, проверенных временем, основанных на целебных травах. Например, если колит сопровождается мучительными запорами, помогут ольховые шишки (из них готовится настой). Лечат метеоризм с помощью шалфея (из листьев делается отвар). А когда колит выражается частыми диареями, стоит вспомнить о подорожнике (изготавливается смесь меда и сока свежих листьев).
https://youtube.com/watch?v=6Q1pPfkczKQ
Что такое колит?
Колит (лат. Colitis) – заболевание толстого кишечника, характеризующееся развитием воспалительного процесса в его слизистой оболочке.
Наименование болезни произошло от греческого и состоит из двух слов: «kolon» (толстая кишка) и «itis» (воспалительный процесс).
Из-за своей локализации, под колитом обычно подразумевают «колит кишечника».
Также стоит отметить, что «колит» — это не состояние или симптом, которому свойственны колики, а самостоятельно заболевание. В то время как колики могут присутствовать при различных заболеваниях желудочно-кишечного тракта.
Основные симптомы колита – боли в животе (часто в виде колики), метеоризм, урчание, нарушения стула, тошнота.
Основные причины колита – воздействие на кишечник отравляющих веществ (токсинов), его инфицирование или же нарушение нормального кровоснабжения данного органа.
Развитие колита
Перед началом рассмотрения вопроса о развитии данного заболевания, давайте слегка углубимся в анатомию человека.
Итак, кишечник в структуре желудочно-кишечного тракта расположен следом за желудком.
Кишечник состоит из двух отделов – тонкая кишка, которая расположена сразу после желудка и толстая кишка, следующая за тонкой. Между тонкой и толстой кишкой присутствует специальная слизистая мембрана, функцией которой является недопущение выхода содержимого толстой кишки обратно в тонкую.
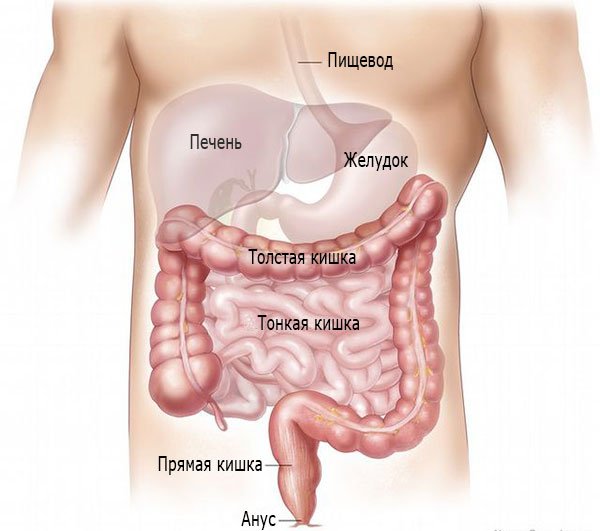
Кишечник выполняет общую функцию – переваривание пищи, однако, в тонкой кишке происходит основное переваривание пищи, в том числе ферментирование питательных веществ и их всасывание в стенку тонкой кишки и далее в кровеносное русло. После чего, с током крови питательные вещества распространяются по всему организму. Толстая кишка выполняет функцию остаточной переработки пищи, а также всасывания жидкости.
Выполнять вышеописанные функции организма, кишечнику помогает микрофлора, состоящая из нескольких сотен различных микробов, вес которых в совокупности может достигать 1,5 кг! Наибольшие колонии из них составляют бифидобактерии, лактобациллы, бактероиды, кишечная палочка, различные представители грибов, простейшие и другие. Кроме того, микрофлора кишечника содержит в себе небольшое количество и условно-патогенных микроорганизмов – стрептококков, стафилококков и т.д.
Вся патогенная микрофлора кишечника вырабатывает большое количество высокоактивных веществ, которые обладают высоким токсическим потенциалом. Нормальное здоровье человека и баланс микрофлоры удерживают болезнетворные микроорганизмы «в узде».
В случае, когда концентрация патогенных микроорганизмов в желудке растет, иммунная система в ответ направляет в этом место большое количество защитных клеток, которые пытаются изолировать микробы и выделяемые ними токсины, чтобы не дать им возможность попасть в кровеносное русло. Развивается воспалительный процесс, который и называется – колит.
Повышение патогенной микрофлоры может быть спровоцировано употреблением некачественных продуктов питания, отравлением, дисбактериозом (когда количество полезной микрофлоры уменьшается) и т.д.
В случае, если патогенная микрофлора проникает в тонкую кишку и вызывает развитие воспалительного процесса одновременно во всем кишечнике (и в толстой и в тонкой кишке), такое заболевание называется – энтероколит.
Проникновение в тонкую кишку условно-патогенной микрофлоры, без развития воспаления, энтероколит не появиться, а человек может почувствовать лишь легкие признаки нарушений в органах пищеварения – метеоризм, урчание в животе, ощущение переполненности желудка.
Помимо инфекции, подобный эффект развития воспалительного процесса могут вызвать другие причины, например – применение некоторых лекарственных препаратов, особенно антибиотиков, длительная терапия гормонами.
Статистика колита
Наиболее часто колит диагностируется у мужчин, возрастом от 40 до 60 лет, женщины в меньшей мере, но возраст составляет от 20 до 60 лет.
Лечение
Терапевтическая схема обычно включает целый комплекс мероприятий:
- модификацию питания;
- противовоспалительные средства;
- коррекцию иммунного ответа;
- нормализацию моторной функции кишечника;
- устранение дисбиоза;
- витамины;
- физиотерапию.
Диета
Питание при хроническом колите должно быть дробным, нужно избегать длительных перерывов между приемом пищи. Из рациона исключают «тяжелые» для кишечника продукты:
- специи;
- сырые овощи с грубой клетчаткой;
- орехи;
- жирные сорта мяса и рыбы.
Из молочных продуктов разрешаются только зрелые сыры, запрещены цельное молоко, сметана, йогурты. Если есть проявления пищевой аллергии, также потребуется отказаться от клубники, меда, апельсинов, лимонов, шоколада.
Противовоспалительные средства
К ним относятся производные 5-аминосалициловой кислоты (5-АСК):
- Сульфасалазин;
- Пентаса;
- Салофальк.
Одним из новых направлений в лечении хронических колитов стало назначение Инфликсимаба. Препарат представляет собой антитела к одному из компонентов воспалительной реакции − фактору некроза опухоли (ФНО). В частности, доказана эффективность Инфликсимаба в лечении болезни Крона.
Реже в терапевтическую схему включают кортикостероиды (Преднизолон) и иммуносупрессоры (Азатиоприн, 6-меркаптопурин, Циклоспорин А). Они имеют ряд побочных эффектов, поэтому их назначают только при отсутствии эффекта от производных 5-АСК.
Иммуномодуляторы
У людей с длительно текущим хроническим колитом (более 10 лет) снижается выработка интерферонов. Особенно часто это наблюдается в случаях, когда пусковым фактором является вирусная инфекция.
В клинической практике наиболее часто применяют Виферон (рекомбинантный α-2b-интерферон). Другие препараты с иммуномодулирующим эффектом: Ликопид, Кипферон, Полиоксидоний.
Защита слизистой и нормализация моторики
Для восстановления и защиты слизистой оболочки желудочно-кишечного тракта необходимы гастропротекторы на основе ребамипида (ребагит): он работает на всё протяжении ЖКТ и на всех трёх структурных уровнях оболочки. Это нужно как при микро-, так и при макроповреждениях (ярозиях, язвах).
В зависимости от выраженности тех или иных симптомов назначают прокинетики (Итомед) или спазмолитики (Метеоспазмил).
Если колит сопровождается запорами, показаны слабительные:
- растительного происхождения: Рамнил, Тисасен;
- производные дифенилметана: Бисакодил, Изаман;
- увеличивающие объем каловых масс: Ламинарид, Лактулоза.
Для однократного применения подходят свечи (с глицерином, ревенем) или микроклизмы (Микролакс).
Пробиотики
Входящие в их состав лакто- и бифидобактерии снижают патогенность вирусов и бактерий в просвете кишечника. Это обеспечивает более высокий общий и локальный иммунитет.
При хроническом колите показаны следующие пробиотики:
- Бифиформ;
- Нормофлорин;
- Линекс;
- Максилак;
- Аципол и др.
Преимущество следует отдавать пробиотикам, не содержащим молоко и лактозу. К таковым, например, относятся Бифиформ и Нормофлорин.
Витамины
Из-за длительного воспалительного процесса в кишечнике нередко возникает недостаточность витаминов группы В и антиоксидантов (витамины Е, А, С). Поэтому желательно принимать витаминные комплексы.
Хорошим эффектом обладают комбинированные препараты (поливитамины + пробиотик). Например, Мультитабс Иммуно Плюс содержит бактерии Lactobacillus rhamnosus, которые восстанавливают биоценоз кишечника.
Физиотерапия
В период ремиссии или невыраженного обострения назначают физиопроцедуры. В основном это тепловые методы лечения: озокерит, лечебные грязи, торфогрязи. Положительный эффект оказывают индуктотермия, сантиметровые волны, минеральные ванны.
Санаторно-курортное лечение предусматривает прием минеральной воды. При хроническом колите с запорами показаны Ессентуки №17, Балтинская. При колите с диареей: Березовская, Ессентуки №4, №20.






