Абсцесс у взрослых: симптомы, причины и лечение
Содержание:
Лечение
Залог успеха лечения абсцесса заключается в его своевременном обнаружении
Именно поэтому так важно при наличии любых симптомов незамедлительно обращаться к врачу.. Принципы лечения:
Принципы лечения:
- только поверхностно расположенные гнойные накопления можно лечить в домашних условиях под наблюдением врача. Все остальные случаи требуют госпитализации в стационар;
- вскрытие и дренирование области гнойного скопления проводится врачом хирургом, оно необходимо для удаления абсцесса;
- лекарственная терапия основывается на приеме следующих препаратов: антибактериальные средства, жаропонижающие, обезболивающие, препараты на снижение интоксикации, витаминные комплексы, иммуномодуляторы и прочие;
- сбалансированное питание, щадящий постельный или полупостельный режим, а также покой;
- лечебная физкультура, физиотерапия и санаторно-курортное лечение возможны в качестве мер реабилитации на этапе выздоровления.
В качестве вспомогательных средств при лечении подкожно-жирового нагноения применяются специальные мази.
Гнойные скопления в легких первоначально лечатся антибиотиками широкого спектра воздействия, а после получения результатов исследований посева питательной среды проводится коррекция принимаемых медикаментов. В тяжелых случаях возможно проведение бронхоальвеолярного лаважа. В случае отсутствия положительного эффекта классической терапии вынуждено проводится операция абсцесса для удаления пораженной части органа.
Лечение гнойных накоплений в головном мозге проводится хирургическими методами. Противопоказания для удаления скоплений, а именно расположение в глубинных отделах мозга, вынуждает проводить промывание гнойного содержания путем пункции. Лечение гнойных скоплений в домашних условиях средствами народной медицины недопустимо.
Лечение нарывов в домашних условиях
Лечение небольших нарывов дома с помощью народных средств нетрадиционной медицины возможно только при благоприятной локализации гнойника или маленького абсцесса, близкого к поверхности кожи. Применяются нижеизложенные лекарственные растения.
Алоэ древовидное – Столетник
Применяется сок алоэ в виде лекарственных повязок, орошений, примочек. Часто используют кашицу листа алоэ, прикладывая его к месту абсцесса под повязку на 10–12 часов, затем повязку меняют.
Под действием сока алоэ язвенные поверхности быстро очищаются от гноя, покрываются грануляциями и эпителизируются.
Обычно для лечения берут нижние листья алоэ. Некоторые авторы рекомендуют перед срезанием листьев не поливать растение в течение 4–5 дней. Листья режут на мелкие кусочки, заворачивают в марлю и выжимают.
Лист капусты белокочанной
На любой гнойник положите тщательно разжеванный мякиш ржаного хлеба, сверху накройте свежим капустным листом, затем промасленной бумагой и крепко забинтуйте. Повязку не снимайте сутки. Этот метод эффективен при лечении панарициев, подкожных абсцессов, невскрывшихся фурункулов.
Лук репчатый
Ускоряет созревание любого гнойника, будь то абсцесс, фурункул или панариций. Тщательно измельченный в кашицу лук накладывают на место поражения и забинтовывают. В кашицу можно добавить молоко в соотношении 2:1 (2 части – кашица, 1 часть – молоко). Иногда для лечения абсцессов используют печеный лук. Луковицу прикладывают к пораженному месту и прибинтовывают на сутки.
Подорожник большой
Применяется как для снятия воспалительных явлений, так и для остановки кровотечений из абсцессов (при поражении сосудов), при длительно незаживающих ранах и язвах.
Подорожник можно применять и в виде отваров и настоев. Но чаще используют сок подорожника или кашицу из его листьев, которые накладывают под повязку.
Нужно при появлении первых признаков абсцесса прибинтовать к больному месту свежие толченые листья подорожника, пересыпанные солью, намазанные свиным жиром и смешанные с мякишем хлеба.
Мазь от нарывов и гнойников
При появлении на теле болезненной припухлости или покраснении кожи, мажьте эти участки фурацилиновой мазью или цинково-салициловой пастой (пастой Лассара). Можно взять приготовить концентрированный раствор фурацилина (одна таблетка на 50,0 мл. воды), нанести его на стерильную салфетку из марли и наложить на проблемный участок кожи.
Взамен вышеописанного можно применить: мазь «Фастин», раствор аптечного препарата диоксидина.
Самое эффективное средство – это сочетание мазей наружно и прием внутрь таблеток: «Абактил» (по 1 таб. 2 раза в день во время еды); или «Фасижин» (по 1 табл. 4 раза в день с едой)
Рецепт
В народной медицине рекомендуют пить свежий сок тысячелистника с медом (по вкусу добавить) по три чайных ложки в день.
Компресс
Делают компрессы на ночь из отвара коры ивы. Рецепт состоит из: 20,0 гр. измельченной коры ивы на один стакан кипятка, подогревают на медленном огне и томят около получаса.
С целью скорейшего созревания нарыва и рассасывания опухоли к больному месту прикладывают мякиш пшеничного хлеба, смоченного в горячем молоке.
Также применяют для лечения, ускорения созревания и прорыва гнойника медово-яичную лепешку, которую прикладывают к проблемному месту. Ее готовят так: 1 стакан муки, 1 сырой желток и 1 чайная ложка меда. Все это смешивают и в виде лепешки прикладывают к болезненному месту. Меняют лепешки каждые 2 часа, пока абсцесс не прорвется.
Морфология и патогенез
Количество лейкоцитов в инфильтрированной ткани все время возрастает; расстройство кровообращения сопровождаются усиленной экссудацией, обнаруживаются дегенеративные изменения различных элементов ткани, подвергающихся давлению, некрозу и расплавлению – гной раздвигает и сдавливает воспаленные ткани. В периферических участках развивается демаркационная зона абсцесса. В конечном итоге образуется полость, которая заполнена гноем и окружена капсулой из хорошо развитой грануляционной ткани, переходящей в соединительную ткань. Наличие этой капсулы отграничивает полость, заполненную гноем, и препятствует распространению гноя в окружающие ткани.
Абсцесс может возникнуть в коже, подкожной клетчатке (чаще всего), мышцах, костном мозге, лимфатических железах, печени, почках, селезенке, легких, в головном мозге, в предстательной железе и в любых других органах или тканях. Величина абсцесса бывает различной: от небольшого пузырька (например, пустула на поверхности кожи) до огромного скопления гноя.
Общие сведения
Гнойно-воспалительные заболевания зубочелюстной области являются распространенной патологией и встречаются у лиц как молодого возраста, так и пожилого. Развитие заболевания зависит в немалой степени от сопутствующих заболеваний, поскольку тяжелые общие соматические заболевания (сердечно-сосудистые, болезни дыхательной системы, сахарный диабет, заболевания пищеварительной системы и почек) снижают устойчивость к микроорганизмам. Чаще всего источником гнойного воспаления являются не леченные зубы, открытые ранки языка или десен, воспаление десен.
Инфекции полости рта подразделяются на истинно одонтогенные — это поражение:
- зуба, например пульпит, кариес;
- пародонта;
- десны (например, перикоранит, гингивит);
- окружающих тканей (мягких тканей лица, надкостницы, костей челюсти).
Неодонтогенные — связаны с поражением слизистых или воспалением слюнных желез. Инфекция полости рта связана с присутствующей микрофлорой рта, которая изменяется под влиянием внешних и внутренних факторов. Температура и влажность в полости рта являются идеальными условиями для роста и размножения бактерий, а если к этому присоединяется недостаточная гигиена ротовой полости, то бактерии размножаются стремительно.
Чаще всего гнойные заболевания вызывает смешанная флора, которая включает более 4-5 микроорганизмов. При одонтогенной инфекции выявляется зеленящий стрептококк, пептострептококк, актиномицеты, фузобактерии. При пародонтальной инфекции наиболее часто выявляют Porphyromonas gingivalis, Эйкенелла корроденс, Aggregatibacter actinomycetemcomitans и Fusobacterium nucleatum. Тяжелые гнойные поражения связаны с энтеробактериями и золотистым стафилококком. У пациентов пожилого возраста преобладают энтеробактерии.
Причины гнойных ран
Для образования нагноения требуется сочетание нескольких факторов: наличие инородных тел, размозженных тканей, крови и болезнетворных организмов в ране. Дополнительно вероятность гнойного воспаления зависит от:
- Локализации повреждения – хуже всего заживают конечности (особенно стопы), а раны головы, шеи и туловища чаще затягиваются без осложнений.
- Вида дефекта – размозженные и разорванные ткани воспаляются всегда, из колотых затруднен отток экссудата. Самая низкая вероятность нагноения – у резаных ран.
- Состояния иммунной системы и наличие других заболеваний.
- Возраста – с годами регенеративные процессы и сопротивляемость инфекции ухудшаются.
- Конституции тела – лишний вес препятствует быстрому выздоровлению.
- Питания – недостаток питательных веществ и авитаминоз способствуют воспалительному процессу.
- Времени года – в жару раны заживают значительно хуже.
Обратите внимание! Нагноение швов в послеоперационном периоде чаще всего связано с некачественным уходом: плохим дренажом и нерегулярной обработкой
Гнойный абсцесс мягких тканей
Абсцесс мягких тканей – гнойное воспаление, располагающееся в мышечной или жировой ткани, отграниченное пиогенной мембраной (капсулой).
Наиболее частой причиной возникновения гнойных абсцессов мягких тканей является стафилококк, который проникает через повреждения кожи, образующиеся в результате травм, ожогов, отморожений и т.д.
Рассмотрим наиболее распространенные локализации:
- Абсцессы кожи лица и шеи;
- Абсцесс ягодицы.
Абсцессы кожных покровов лица и тела
Абсцессы в области лица и шеи диагностируются довольно часто. Возникают они в результате повреждения кожных покровов этой области с дальнейшим проникновением инфекции и нагноением, либо как осложнение других заболеваний, чаще всего одонтогенной природы (из области зубов).
Протекают абсцессы лица и шеи с особенно яркой клинической картиной, благодаря сложной анатомии этих частей тела − наличию большого количества кровеносных и лимфатических сосудов, лимфатических узлов и обильной иннервации. Поэтому гнойники в области лица и шеи характеризуются выраженным болевым синдромом, отечностью, нарушению функции жевания, открывания рта, наличием асимметрии лица, воспалением регионарных лимфоузлов.
Развиваться абсцессы на лице могут в области щек, околоушных и подглазничных областях, в подбородочной и околочелюстной области и т. д. Опасны развитием тромбозов вен лица, менингитов, энцефалитов, сепсиса.
Абсцесс ягодицы
Развитию абсцесса ягодицы способствуют анатомические особенности этой области, а именно: наличие хорошо выраженного жирового слоя, который является благоприятным местом для жизнедеятельности гноеродных микроорганизмов.
Гнойное воспаление в мягких тканях ягодиц возникает в результате травматического воздействия, после перенесенных инфекционных заболеваний кожи этой области, отдельным видом является абсцесс после укола.
Посттравматический
Посттравматический абсцесс развивается вторично после повреждения мягких тканей с последующим присоединением инфекции. Протекает, как и любой другой абсцесс, но ему предшествуют раны, ссадины или укусы животных с нарушением целостности кожных покровов ягодиц.
Постинъекционный абсцесс (абсцесс после укола)
Самым распространенным, среди абсцессов ягодиц, является абсцесс после укола, или постинъекционный абсцесс. Развивается он вскоре после инъекции в ягодичную мышцу и характеризуется сначала уплотнением, болью, а затем формируется гнойник, окруженный капсулой. Появляется характерный для абсцессов симптом флуктуации.
Причины развития постинъекционного абсцесса:
Введение лекарственного вещества по ошибке.
При введении в мышцу ягодицы лекарства, которые должны вводиться другим способом – внутривенно или подкожно. Лекарственное средство не рассасывается, образуя сначала асептический (без присутствия микробов) инфильтрат, затем присоединяется бактериальная флора, образуется абсцесс ягодицы.
Грубое нарушение техники выполнения инъекции.
Абсцесс после укола может развиться при пренебрежении правилами выполнения инъекции. Например, использование коротких игл при проведении внутримышечных инъекций или введение иглы только на одну треть. Тогда лекарства не достигают мышечной ткани, и замедляется всасывание.
Выполнение большого количества уколов в одно и то же место также может стать причиной постинъекционного абсцесса.
Именно по этой причине рекомендуется чередовать место уколов − правую и левую ягодицы или отступать достаточное расстояние от предыдущей инъекции.
Попадание иглы в сосуд с последующим воспалением образовавшейся гематомы.
Постинъекционный абсцесс может быть сформирован специально, например, после введения в мышцу бензина, скипидара, слюны. Это делается намеренно с целью создания искусственной болезни, что позволяет уклониться от закона или, например, воинской службы.
Постинъекционный абсцесс, симптомы:
- Появление боли в месте укола, усиливающейся при пальпации;
- Покраснение и припухлость, кожа в этом месте становится горячей;
- Образование инфильтрата, а затем и полости, заполненной гноем (симптом флуктуации);
- Прорыв гнойника наружу или внутрь с образованием свищевого хода.
Абсцесс при инфекционных поражениях ягодичной области
Абсцесс ягодичной области может быть результатом осложнившегося инфекционного заболевания. Чаще всего это фурункулез, излюбленной локализацией которого является область ягодиц.
Могут развиваться абсцессы ягодиц и при пролежнях в этой области у ослабленных больных.
Как лечить абсцесс
1) Что строго запрещено делать при образовании гнойника, так это: массировать, давить и переживать место нагноения. Зачастую гнойники прорываются без какого-либо вмешательства. В таком случае необходимо, преждевременно вымыв руки, выдавить весь оставшийся гной, а затем промыть пораженное место. Для этого лучше всего размешать борную кислоту и марганцовку. Для более быстрого заживления рекомендуется каждые последующие два дня накладывать на рану содовый компресс.
2) Берете большой подорожник, важно чтобы листья у него были свежие, и с помощью терки перетираете его, чтобы получилась консистенция каши. Такую смесь необходимо накладывать на нарыв
Также можно использовать пластырь, добавив к подорожнику мякиш хлеба, соль и свиное сало.
3) Из фасолевой муки приготовить припарки, также для этих целей хорошо подойдет гороховая мука. Из муки приготавливаем кашицу, которую нужно будет приложить к гнойнику.
4) Берем вазелин и растапливаем его на медленном огне. Если нет вазелина, то его можно заменить растительным маслом или животным жиром. После того, как консистенция дошла до стадии кипения – снимаем с огня и остужаем примерно до 60°С. Затем добавляем 10 грамм прополиса. Снова ставим смесь на огонь, чтобы она дошла до температуры 80°С. При этом не забывайте постоянно перемешивать. Готовую смесь процедить с помощью марли.
5) Крутым кипятком ошпарить донник лекарственный. Затем полученную массу применить в качестве согревающего компресса. Это поможет рассосать нарыв, который еще находится на стадии созревания.
6) Взять полстакана зверобоя и мелко растолочь в ступке до состояния порошка. Затем полученную смесь опустить в стакан с подсолнечным или миндальным маслом и оставить настаиваться на 3 недели. Полученным маслом смазывать гнойники и нарывы.
7) Если у вас дома есть алоэ, то вам повезло – отрезаете большой лист алоэ и нарезаете на кусочки, мелко толчете их до измельчения. Полученную кашицу наносим на пораженное место и перебинтовываем нарыв. Такой компресс рекомендуется делать ежедневно.
8) Берете небольшую емкость, где-то с пол литра, заполняете ее почками березы и все это заливаете водкой. Оставляете настаиваться около 3х дней, после чего заливаете водой и делаете примочки на раны и нарывы.
9) На Кавказе считается, что самым большим врагом абсцесса является крапива. Чтобы приготовить настойку из крапивы берем пол-литровую емкость и до самого верха укладываем в нее листья свежей крапивы. После проделанной процедуры плотно закрываем емкость и оставляем на солнце на срок до 2х недель.
Симптомы и признаки
Вне зависимости от расположения гнойного скопления симптомы абсцесса едины:
- интоксикация – повышенная температура, озноб, слабость, недомогание, тошнота, рвота, плохой аппетит, боли в мышцах и суставах, головные боли;
- поверхностное расположение – покраснение и отек кожного покрова непосредственно над местом скопления, боли при пальпации или во время движения;
- нарушение функционирования поврежденного органа или соответствующих тканей.
Хронический абсцесс не имеет симптомов острого воспалительного процесса. Глубоко расположенные скопления имеют только общие признаки интоксикации и выявляются инструментальной диагностикой. Наиболее часто встречающиеся расположения абсцесса:
- внутри костей – основным признаком является боль от физических нагрузок или при смене погоды;
- абсцесс легкого проявляется одышкой и слабым дыханием. Абсцесс легкого часто путают с пневмонией;
- в брюшной полости и печени сопровождается признаками любого заболевания данного органа;
- в головном мозге вызывает судороги и нарушение координации;
- абсцесс железы предстательной вызывает боль при мочеиспусканиях;
- абсцесс горла вызывает кашлевые спазмы и боль;
- абсцесс бартолиновой железы и другие.
Холодный протекает без признаков интоксикации и появляется при иммунодефицитах. Натечный исключает наличие воспалительного процесса в тканях. Острый абсцесс имеет более ярко выраженную симптоматику в сравнении с иными формами.
Классификация абсцессов
Существует несколько видов абсцессов, которые отличаются друг от друга этиологией и особенностями протекания. Классификация нарывов по длительности течения делит их на:
- Острые. Острый абсцесс развивается относительно быстро. Процесс его формирования может занимать от нескольких дней до нескольких недель. Симптоматика интенсивная, ярко выраженная.
- Хронические. Хроническая форма абсцесса больше характерна не для кожи, а для внутренних органов. Такой процесс может развиваться годами, никак себя не проявляя. Подобные нарывы выявляются часто в легких, намного реже – в печени.
- Стремительные. Это относительное понятие, которое подразумевает молниеносное образование и самопроизвольное вскрытие гнойника. О стремительном абсцессе речь идет тогда, когда оба эти процесса занимают менее суток.
По месту расположения очага нагноения абсцессы делят на:
- Подкожные. Это самые благоприятные с точки зрения прогнозов, и легкие в лечении гнойники. Их видно невооруженным глазом, а для их вскрытия не нужны инвазивные вмешательства.
- Внутренние. Это абсцессы легкого, головного мозга и прочих внутренних органов. Лечение таких нагноений затруднительное и более продолжительное. К тому же прогнозы при таких абсцессах более серьезные.
- Абсцессы мягких тканей. В качестве отдельной разновидности этой группы нарывов можно выделить паратонзиллярный абсцесс. Это гнойное формирование, являющееся следствием респираторных инфекций и ЛОР заболеваний. В частности, тонзиллита или ангины.
С учетом особенностей течения заболевания выделяют 3 формы течения болезни:
- Холодный абсцесс. Для такого гнойника не характерна гипертермия, покраснение и боль. Обычно такая форма нарыва развивается при актиномикозе и туберкулезе.
- Натечный абсцесс. Подобные гнойники не сопровождаются развитием острого воспаления. Гной в полости может скапливаться в течение длительного периода времени. Натечным абсцессом часто сопровождается туберкулез.
- Горячий (острый) абсцесс. Это самая тяжелая по течению форма нарыва. Протекает с симптомами общей интоксикации и интенсивным воспалительным процессом.
Другие типы абсцесса:
- заглоточный,
- пародонтальный,
- абсцесс бартолиновой железы,
- ретрофарингеальный,
- заглоточный,
- поддиафрагмальный,
- тубоовариальный.
Еще один вид – послеоперационный абсцесс. О нем мы ранее упоминали, и возникать он может в совершенно разных участках, и на разных внутренних органах. Он имеет свою разновидность – лигатурный абсцесс.
Что это такое? Это гнойник, который образуется после операций, заканчивавшихся ушиванием прооперированной зоны. Образуется по причине использования нерассасывающейся шовной нити. В большинстве случаев нарывы формируются в том случае, когда нить была отторгнута организмом пациента.
Нарыв, гнойник, чирей: симптомы
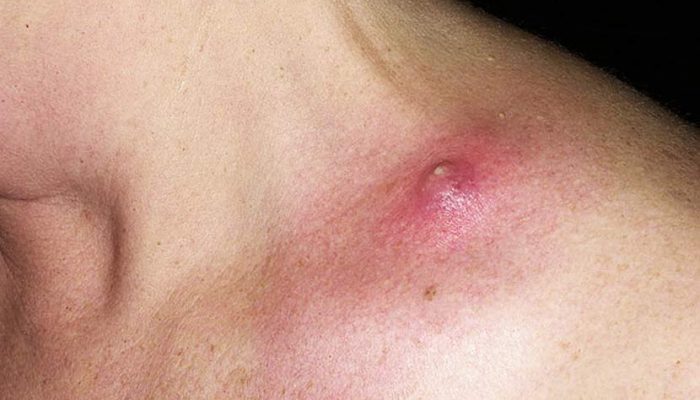
Нарывы развиваются постепенно. Сначала на коже под действием бактерий образуется очаг воспаления. Кожа над ним краснеет, припухает, становится теплее и плотнее окружающих тканей на ощупь. Появляется болезненность. В дальнейшем боль и отек кожи нарастает. В центре образуется очаг размягчения тканей — полость, заполненная гноем.
Если чирей расположен в поверхностных слоях кожи, его хорошо видно как ограниченное пятнышко беловато-желтого цвета. При глубоком расположении очага гной может не просвечиваться сквозь кожу. Тогда можно прощупать мягкое, заполненное жидкостью образование.
Если гнойная полость хорошо отграничена от окружающих тканей нарастает боль, чувство напряжения и давления в области нарыва. Иногда боль достигает такой интенсивности, что не дает заснуть, может быть дергающей, пульсирующей или ноющей. При благополучном развитии событий кожа над гнойником прорывается, его содержимое выделяется наружу в виде вязкой беловато-желтой жидкости, иногда с примесью крови. После этого сразу наступает облегчение. Ранка покрывается корочкой и заживает в течение нескольких дней.
К сожалению, организм не всегда легко справляется с нарывами. Если бактерии, вызвавшие заболевание, обладают выраженными агрессивными свойствами, помимо местных симптомов возникают общие жалобы. Повышается температура тела, появляется ломота в мышцах, суставах, головная боль, слабость, потеря аппетита. В непосредственной близости от гнойника можно прощупать увеличенные лимфатические узлы.
Иногда организму не удается отграничить нарыв от здоровых тканей и гной устремляется вглубь, распространяясь в подкожную жировую клетчатку, вдоль сухожилий, мышц, кровеносных сосудов и нервов. В этом случае остановить процесс очень сложно. В особо тяжелых ситуациях инфекция может проникнуть в костную ткань, вызвав гнойное расплавление костей — остеомиелит. Все эти осложнения очень опасны и требуют неотложного лечения в больнице. Вероятность неблагополучного развития событий увеличивают:
Симптомы
Первым признаком поверхностного абсцесса является неопределенное чувство давления и боли под кожей. В дальнейшем, симптомы увеличиваются, и появляются классические (боль, покраснение кожи, озноб и повышенная температуры тела).
Типичные симптомы поражения мягких участков ткани:
- покраснение,
- опухоль, отек (см. фото).
Иногда начальная стадия гнойника может иметь бело-желтоватый цвет, похожей на большой прыщ. Однако, отличительной чертой является гораздо более сильный красноватый окрас, чем у обычных прыщей. Отек и гнойные пустулы также выглядят значительно больше.
В результате воспалений под кожей гнойники, как правило, крайне болезненны – особенно при движениях или прикосновениях. При абсцессе на ягодице, пострадавшим будет очень больно садится. Иногда боль бывает пульсирующей.
В случае распространения возбудителя по лимфатическим узлам, возникает так называемый нокардиоз кожно-лимфатический (воспаление лимфатических сосудов).
Тем не менее, подкожные абсцессы не всегда связаны с болью – в некоторых случаях лихорадка является единственным заметным симптомом.
Виды нарывов
Абсцесс может образоваться на любом участке тела.
На фоне неблагоприятных условий попавшая патогенная флора активно размножается, и организм начинает «защищаться», ограничивая участок между здоровыми тканями и очагом. Так в образовавшейся капсуле формируется абсцесс.
Клинические проявления кожных нарывов зависят от вида возбудителя и глубины поражения. Их подразделяют на несколько типов:
- Единичный фурункул (чирей) образуется вокруг волосяного фолликула. Локализация: лицо, волосистая часть головы, задняя поверхность шеи, предплечья, бедра.
- Фурункулез – появление на ограниченном участке группы воспалительных очагов. Они могут сформироваться одновременно, или по одному за период в несколько месяцев. При иммунодефиците часто приобретает хронический, вялотекущий характер.
Крайне опасны фурункулы в зоне носогубного треугольника. Кровеносные сосуды и нервы этой области непосредственно соединены с сосудами, питающими головной мозг, и воспаление может стать причиной тромбоза синусов оболочек:
- Карбункул – сочетание инфицирования группы волосяных фолликулов и расположенной вокруг них подкожно-жировой клетчатки. Дает интенсивную и пульсирующую боль, изменяет цвет кожи (от ярко-красного в центре до синюшного по краям). Может осложняться воспалением близлежащей мышечной, нервной или костной ткани.
- Гидраденит – множественные абсцессы в результате инфицирования потовых желез. Локализуется в паховой, лобковой и перианальной зоне, области подмышек, ореоле сосков. Отмечается тяжелым течением и часто требует хирургического вмешательства.
Исключение – гидраденит. При этом виде нарыва он не образуется.
После формируется отверстие, и абсцесс разрешается: гнойное содержимое выходит наружу.
Лечение абсцесса
При появлении боли, отека кожи, образования на ней бугорка или уплотнения с размягченным центром необходимо обратиться к хирургу.
- Лечение абсцесса проводится под местной анестезией.
- Кожу дезинфицируют, вводят анестетик, гнойник вскрывают.
- После опорожнения полости ее промывают раствором антисептика и осушают.
- В ранку вставляют дренаж на 1 – 2 дня и закрывают ее стерильной повязкой.
Консультация врача
Сразу после такой операции самочувствие больного намного улучшается. Дополнительно врач может назначить антибиотики и противовоспалительные средства. Через несколько дней дренаж удаляют.
При абсцессах внутренних органов принцип лечения такой же – вскрытие, очищение, дренирование. Для доступа к нужному органу может потребоваться обширная операция или использование эндоскопической техники.
Хирурги не рекомендуют проводить лечение абсцесса в домашних условиях, ведь это может привести к затягиванию процесса и развитию сепсиса. Однако в народе нередко используют примочки с соком алоэ, луковой кашицей, компрессы с ржаным хлебом. Мы же советуем сразу обратиться в клинику, записавшись на прием по телефону.
Нельзя прокалывать или выдавливать содержимое гнойника. Так можно спровоцировать распространение инфекции по кровеносным сосудам.
Лечение абсцесса
При возникновении абсцесса показано хирургическое лечение, целью которого является вскрытие гнойной полости, опорожнение ее с последующим дренированием. Вскрытие небольших поверхностных абсцессов можно проводить в амбулаторных условиях.
Альтернативой хирургическому вмешательству в случае небольших локализированных абсцессов подкожно-жировой клетчатки является применение мази Илон К. Средство следует наносить под стерильную повязку или пластырь один или два раза в день. При правильном применении мазь способствует созреванию и последующему вскрытию абсцесса, при этом гнойное содержимое полностью устраняется, что предупреждает инкапсулирование гнойных очагов инфекции и повторное возникновение воспалительного процесса. Мазь Илон К вы можете найти в аптеках.
При абсцессах внутренних органов необходима срочная госпитализация в хирургический стационар. Некоторые виды абсцесса (например, легких, печени) лечат методом пункции с аспирацией гноя и введением антибиотиков, ферментных препаратов в полость абсцесса.
Резекция пораженного органа (например, легкого) вместе с абсцессом показана при хроническом течении. После вскрытия абсцесса больным обеспечивают сбалансированное питание, проводят дезинтоксикационную терапию. Антибактериальные средства назначают с учетом чувствительности к ним высеянной микрофлоры.
На ранней стадии применяют лечение холодом (компрессами), что способствует рассасыванию гнойной массы. При неэффективности такового и отсутствии негативных изменений (например, увеличения полости или выраженного нагноения) используют тепловые компрессы (грелка и др.).
В лечении гнойников используют антибактериальные препараты в форме таблеток, мазей или же в виде уколов в пораженную область. Перед назначением препарата делают посев гнойной массы, что помогает выявить тип патогенного микроорганизма и его чувствительность к препаратам. В большинстве случаев используют пенициллины. Это может быть Цефалексин, Амоксициллин, которые назначают в суточной дозировке 250–500 мг четырежды в сутки. Примерная продолжительность терапии – 10 дней.
В лечении нарывов можно задействовать местные препараты. Например, если абсцесс образовался у ребенка, эффективным лечебным средством будет мазь Бепантен, которая быстро справляется с воспалительным процессом, ускоряет заживление раны.
Для взрослого отлично подойдут такие мази, как Левомеколь, Вишневского, Ихтиоловая. Первая (Левомеколь) обладает мощным противовоспалительным действием, а также антисептическим. Преимущество лекарства – устранение и симптомов абсцесса, и его причины. Побочных эффектов у мази мало.
Мазь Вишневского используют в терапии абсцессов, а также карбункулов и фурункулов, трофических и варикозных язв. Единственное противопоказание – гиперчувствительность к компонентам лекарственного средства. Иные противопоказания отсутствуют, так же, как и побочные эффекты от применения.






