Болезнь рак
Содержание:
- Библиография
- Как не пропустить симптомы рака?
- Методы диагностики
- Причины возникновения и факторы риска ↑
- Рак у детей
- Лечение рака кожи
- Рак Педжета
- Что нужно есть при раке?
- Прогноз выживаемости
- Лечение
- Способы лечения ↑
- Современные методы лечения
- Симптомы рака
- Особенности диагностики, лечения и прогноза воспалительных онкологических опухолей
- Профилактические меры
- Меланома
- Диета при опухолях
- Методы диагностики ↑
- Прогноз
- Лечение злокачественной опухоли
Библиография
Блохин H. H., Орлов-скийЛ. В. и Серебров А. И. Противораковая пропаганда, М., i980; Герасименко В. Н. Реабилитация онкологических больных, М., 1977; Гершанович М. Л. и Пайк и н М. Д. Симптоматическое лечение больных злокачественными новообразованиями в далеко зашедших стадиях, М., 1980; Гнатышак А. И. Учебное пособие по общей клинической онкологии, М., 1975; Зильбер Л. А. Вирусо-генетическая теория возникновения опухолей, М., 1968; Зильбер JÎ. А. и д р. Эволюция вирусо-генетиче-ской теории возникновения опухолей, М., 1975; Казанцева И. А. Исследование митотического режима в морфологической диагностике опухолей, Арх. патол., т. 42, № 2, с. 77, 1980; Клиническая онкология, под ред. H. Н. Блохина и Б. Е. Петерсона, т. 1—2, М., 1979; К р а е в с к и й Н. А. К учению о пред-опухолевом (предраковом) периоде, Арх. патол., т. 36, № 9, с. 3, 1974; Новинский М. А. К вопросу о прививании злокачественных новообразований, Спб., 1877; Опухолевый рост как проблема биологии развития, под ред. В. И. Гелыптейна, М., 1979; Павлов К. А., ПайкинМ. Д. иДымарски й Л. Ю. Онкология поликлинического врача,М., 1979; Патологоанатомическая диагностика опухолей человека, под ред. Н. А. Краевского и др., М., 1982; Петерсон Б. Е, Хирургическое лечение злокачественных опухолей, М., 1976; С е й ц И. Ф. Биохимические аспекты злокачественного роста, Вопр. онкол.,т. 24, № 10, с. 3, 1978; Ш а б а д Л. М. Экспериментально-морфологический аспект проблемы предрака, Арх. патол., т. 35, № 8, с. 61, 1973; он же, Канцерогенные вещества в окружающей среде и профилактика злокачественных опухолей, Вопр. онкол., т. 23, № 10, с. 11, 1977; Эпидемиология рака в СССР и США, под ред. H. Н. Блохина и М. А. Шнейдермана, М., 1979; Ягубов А. С. и Кац В. А. Некоторые особенности ультраструктуры опухолевых клеток, Вопр. онкол., т. 22, № 3, с. 64, 1976; Cancer medicine, ed. by J. F. Holland a. E. Frei III, Philadelphia, 1973; D u 1 b e с с о R. Transformation of cells in vitro by DNA-containing viruses, J. Amer. med. Ass., v. 190, p. 721, 1964; HuebnerR. J.a. To-d а г о G. J. Oncogenesis of RNA tumor viruses as determinants of cancer, Proc. nat. Acad. Sei., v. 64, p. 1087, 1969; International classification of diseases for oncology, Geneva, WHO, 1976; Urbach F. Ultraviolet radiation and skin cancer in man, Prev. Med., v. 9, p. 227, 1980. См. также библиогр, к ст. Опухоли.
Как не пропустить симптомы рака?
Выход один. Точнее несколько важных моментов, которые позволят вам жить с мыслью «я делаю все, чтобы не пропустить серьезную болезнь» (а опасен не только рак).
Регулярные осмотры у врача общей практики. В идеале — это один и тот же врач, которому вы доверяете, который хорошо знает всю вашу историю болезни.
Прохождение ежегодной диспансеризации. Ищите медицинское учреждение, в котором подход к диспансеризации не будет формальным. И избегайте тех, которые как раз предлагают вам исключить именно симптомы рака. Совет «сдать все онкомаркеры» — верный признак того, что вы общаетесь с неквалифицированным специалистом, потому что онкомаркеры, за редким исключением — это не диагностический критерий. В медицине они применяются для контроля заболевания при уже установленном диагнозе, для оценки эффективности проводимого лечения. Нет четко установленный «нормы» в показателях онкомаркера. Некоторые из них могут повышаться при воспалении, некоторые будут являться вашей индивидуальной нормой.
Что же должно являться поводом не откладывать визит к врачу и пойти вне зависимости от того, как вы прошли диспансеризацию?
Методы диагностики
Когда у пациента возникает синдром Панкоста, чаще всего первое подозрение падает на проблемы с позвоночником, и лечением занимаются неврологи, хирурги-ортопеды. С помощью рентгенографии диагноз на ранних стадиях чаще всего установить невозможно, потому что верхняя часть легкого видна на снимках плохо. При более поздних стадиях на рентгенограммах может наблюдаться разная картина, чаще всего деформированная верхушка легкого или участок неоднородной ткани. Поражения ребер и позвонков видны хорошо.
Намного более информативны такие методы диагностики, как компьютерная томография и МРТ. Во время КТ можно визуализировать опухолевое поражение пищевода, трахеи. Исследование с внутривенным контрастированием помогает обнаружить распространение опухоли в кровеносные сосуды. МРТ еще более точно позволяет оценить вторжение рака в соседние органы.
Бронхоскопия — эндоскопическое исследование бронхов — чаще всего неинформативно, потому что рак Панкоста является периферическим.
Чтобы подтвердить диагноз, проводят разные виды биопсии:
- Пункционная биопсия (с помощью специальной иглы) легкого под контролем рентгеноскопии или КТ.
- Пункционная биопсия пораженных мягких тканей грудной клетки.
- Тонкоигольная аспирационная биопсия увеличенных лимфатических узлов.
- Забор материала во время видеоассистированной торакоскопии — когда в грудную клетку через прокол вводят специальный инструмент с миниатюрной видеокамерой (торакоскоп). В клинике Медицина 24/7 проводятся такие вмешательства, у нас работают опытные торакальные хирурги.
- Торакотомическая биопсия — через разрез.
- Биопсия лимфатических узлов во время медиастиноскопии — эндоскопического исследования средостения, комплекса тканей, расположенного между легкими.
Для уточнения стадии опухоли Панкоста проводят КТ и МРТ головного мозга, медиастиноскопию, сканирование костей. Современный «золотой стандарт» в поиске отдаленных метастазов — ПЭТ/КТ-сканирование (позитронно-эмиссионная томография). Во время этого исследования в организм пациента вводят радиофармпрепарат, который накапливается в опухолевых очагах, и затем выполняют снимки с помощью ПЭТ-сканера.
Причины возникновения и факторы риска ↑
Конкретных причин возникновения опухоли в большинстве случаев установить не удается.
Но некоторые факторы, а тем более сочетание нескольких факторов, достоверно повышают риск развития опухоли позвоночника:
- Наследственность.
- Канцерогенные влияния внешней среды, способствующие мутации нормальных клеток и перерождению их в раковые. Это может быть ионизирующая радиация (последствия техногенных катастроф или профессиональные вредности при работе с рентген-оборудованием), солнечное излучение, поступление канцерогенов с пищей, воздухом (тяжелые металлы, табачные смолы и т.д.).
- Травмы позвоночника.
- Хронические заболевания позвоночника.

Рак у детей
У детей, в отличие от взрослых, преобладают лейкозы, опухоли ц. н. с., злокачественные лимфомы, опухоли костей, мягких тканей и др. Рак у детей составляет, по различным данным, 0,8—2,0% от всех злокачественных опухолей, обнаруживаемых в детском возрасте. Чаще у детей встречается рак носоглотки, реже — рак щитовидной железы; папиллярный рак яичников встречается у девочек после наступления менструаций.
Описаны отдельные случаи рака желудка. Стали появляться сообщения о раке поджелудочной железы у детей.
Особенности клинической картины, диагностики и лечения — см. Опухоли, у детей.
Рак различных органов — см. статьи, посвященные этим органам, напр. Желудок, Легкие, Матка и ДР.
См. также Онкогенез, Опухоли.
Лечение рака кожи
Основной способ лечения рака кожи – хирургическое удаление опухоли. Операцию проводят с захватом здоровых тканей, чтобы исключить вероятность сохранения опухолевых клеток в организме, снизить риск возможного рецидива и метастазирования.
Выбор метода хирургического лечения индивидуален для каждого пациента, с учетом его состояния, гистологического типа опухоли и стадии процесса. Оно проводится либо отдельно, либо в комплексе с лучевой или лекарственной терапией.
К оперативным вмешательствам относят следующие:
- широкое иссечение опухоли в пределах непораженных тканей — классический, доступный и эффективный вид лечения, при поражении лимфатических узлов они также удаляются;
- метод микрографической хирургии — базируется на контролируемом последовательном микроскопическом исследовании срезов ткани, показатель излечения при нем очень высокий и косметический послеоперационный дефект минимальный, что делает его привлекательным для врачей и пациентов;
- криогенная хирургия — эффективна при небольших образованиях и заключается в циклах замораживания и размораживания опухоли, чаще используется при базальноклеточном типе рака, при обширных поражениях, заморозку проводят до температур, не приводящих к смерти клеток опухоли, но изменяющих их структуру, повышая тем самым их радиочувствительность.
Для лечения неагрессивного рака кожи применяются следующие методики:
- криодеструкция;
- электрокоагуляция;
- лазерная терапия;
- рентгенотерапия;
- фотодинамическая терапия;
- местная химиотерапия цитостатиками.
Данные способы характеризуются безболезненностью, быстрым восстановительным периодом и отсутствием косметического дефекта (шрама) после операции.
Лучевая терапия нередко находит применение и как самостоятельный метод в борьбе со злокачественными образованиями кожи. Хороший эффект получен при облучении плоскоклеточного варианта при отсутствии метастазов и очагов в лимфатических узлах. При меланоме должно быть отдано предпочтение лучевой терапии, если невозможно проведение радикальной операции.
В последнее время популярностью у многих онкологов пользуется метод фотодинамической терапии (ФТД), основанный на использовании светочувствительных веществ (фотосенсибилизаторов). Они поглощаются опухолевой тканью, и под действием облучения волн определенной длины генерируют образование высокоэнергетичной формы кислорода (синглетного). Молекулы синглетного кислорода уничтожают злокачественные клетки. Преимуществом ФДТ является объединение в одной процедуре лечения и флюоресцентной диагностики. Полная регрессия достигается почти у 80% пролеченных.
Химиотерапия терапия при раке кожи назначается нечасто и обычно является звеном комплексного лечения, а не самостоятельным методом.
Лечение меланомы состоит в оперативном вмешательстве, комбинированном химиотерапевтическом лечении (дакарбазин, винбластин, цисплатин),применении таргетных препаратов (прицельная терапия), избирательно уничтожающих раковые клетки и не затрагивающих здоровые. При отдаленных метастазах может применяться химиотерапия и лучевая терапия пораженных органов.
Обязательно проводится симптоматическая терапия – назначаются препараты для поддержания функции печени, почек, противосудорожные и обезболивающие.
Важно! В литературе описаны единичные случаи самоизлечения от рака кожи, но это исключения. Не надо рисковать своей жизнью
Лечением онкологической патологии должны заниматься только врачи-онкологи.
Рак Педжета
Это заболевание, свойственное женщинам старше 40 лет. Начинается оно обычно экзематозными явлениями в области соска и его окружности, на которое больная, а иногда и врач не обращают серьезного внимания.
Симптомы и течение
Эта экзематизация до некоторой степени характерна еще в начале своего развития: кожа покрыта тонкими чешуйками и корочками, местами ссадненная поверхность покрыта мелкими островками не стойкого, наросшего эпидермиса в виде белесоватых пятнышек, местами слегка вегетирует, а иногда дает настоящие поверхностные изъязвления; в основании такой бляшки иногда как бы заложено листовидное уплотнение: края поражения резко очерчены, в некоторых случаях окружены как бы нежным тонким валиком; все вместе взятое заставляет поставить под сомнение такую экзему, тем более что последняя встречается около сосков у женщин только в период кормления и при устранении раздражающих моментов исчезает. Здесь же никогда нет склонности к прочному заживлению, хотя накопление свежего эпителия и происходит.
В дальнейшем, на протяжении от года до нескольких лет, образуется раковый узел или узлы в толще железы, распад, втяжение соска, поражение регионарных желез. Гистологически заболевание характеризуется с самого начала появлением особых дискератотических клеток, названных в честь Джеймса Педжета, которые отличаются значительными размерами, превышая величину эпидермиальных клеток иногда в 2-3 раза, большим пузырькообразным ядром со светлой блестящей мембраной и прозрачной вакуолизированной протоплазмой, содержащей гликоген.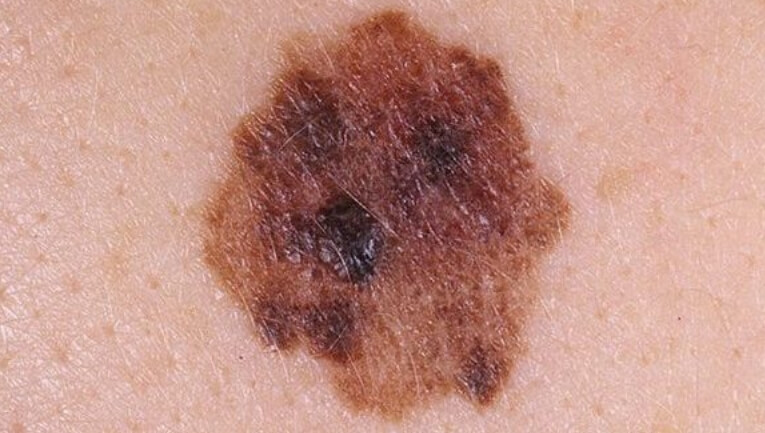
Что нужно есть при раке?
Питание — это одно из самых важных составляющих правильного лечения, так как правильно подобранный рацион поможет не только улучшить сам иммунитет, но также улучшит само состояние больного, уменьшить побочные действия от препаратов и улучшит регенерацию тканей после операции.
Рассмотрим продукты, которые содержат нужные вещества и ферменты для борьбы с раком.
- Дульсе, Комбу, Вакаме, хлорелла, спирулина.
- Зеленый чай
- Китайские грибы — рейши, майтаке, шиитаке, кордицепс
- Грецкие орехи, кунжутные семечки, тыквенные семечки
- Чечевица, горох, соя, спаржа, нут.
- Ягоды — вишня, клюква, ежевика, черника, черешня, смородина, клубника, шелковица, земляника.
- Мед, маточное молоко, пыльца, перга, прополис
- Белокочанная капуста, цветная капуста, брюссельская капуста, брокколи, репа, редька, кольраби.
- Лимон, помидоры, тыква, свекла, мандарины, яблоки, персики, сливы, грейпфрут, морковь.
- Горчица, ростки пшеницы, пастернак, тмин, салат, петрушка, сельдерей, шпинат, чеснок, Люцерна, лук.
Прогноз выживаемости
Прогноз при раке Панкоста в первую очередь зависит от стадии, на которой было диагностировано заболевание и начато лечение. К неблагоприятным прогностическим факторам относят: синдром Бернара-Горнера, метастазы в лимфоузлах средостения, поражение надключичных лимфоузлов, неполное удаление опухоли во время операции, поражение тела позвонка. До настоящего момента не известно ни одного случая, когда пациент, у которого имелось три и более признаков из этого списка, прожил бы 5 лет.
Средняя продолжительность жизни пациентов с раком стадии T3 составляет 38,6 месяца, при условии, что они получают комбинированное лечение, при T4 — 6,4 месяца.
Если диагностирован рак, нужно как можно быстрее начинать с ним бороться, потому что время работает не в пользу пациента: болезнь прогрессирует, и прогноз становится хуже. Начните лечение немедленно в соответствии с современными стандартами в клинике Медицина 24/7. Также у нас вы можете получить консультации у опытных врачей-специалистов и пройти все необходимые виды диагностики.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
Лечение
Радикальный метод лечения заключается в полном удалении опасного новообразования при помощи хирургического или медикаментозного воздействия. В основном онкологи прибегают к комплексному методу терапии – облучение с химиотерапией перед оперативным иссечением узла. Курсы подбираются индивидуально для каждого пациента. Каждый курс может проводиться поэтапно с перерывами на восстановление. После каждого курса назначается повторное исследование.
Медикаментозное лечение, лучевая терапия и хирургический метод применяются на первых двух стадиях болезни. Химиотерапия используется на 3 и 4 стадии, чтобы остановить рост уплотнения. После уменьшения узла в размерах может быть проведена операция по удалению.
Паллиативная терапия с рецептами народной медицины требуется больным на последней неоперабельной стадии для поддержки нормального качества жизни. Это помогает продлить жизнь пациенту и снять тяжёлые симптомы.
Способы лечения ↑
Выбор метода лечения определяется после точного диагностирования разновидности опухоли, стадии ее развития, наличия или отсутствия метастазов.
Конкретная тактика в каждом случае индивидуальна.
Медикаментозное
В качестве лекарственной терапии для больных с опухолями на позвоночнике используют наркотические и ненаркотические анальгетики, противовоспалительные препараты (НПВС) – эти средства позволяют бороться с болевым синдромом.
Из ненаркотических препаратов и НПВС применяют:
- анальгин;
- кеторол;
- диклофенак;
- аспирин;
- нурофен.
Некоторые из них вводят внутримышечно, другие принимаются внутрь и в виде ректальных свечей.

Наркотические препараты (морфин, промедол, трамадол и др.) выписываются только по определенным показаниям и выдаются по специальным рецептам.
Удаление опухолей
Даже при современном развитии нейрохирургии с возможностью проведения микрохирургических операций, оперативное лечение опухолей позвоночника не всегда представляется возможным из-за близкого расположения или прорастания опухолью в жизненно-важные органы (спинной мозг, сосуды).
Операции могут быть:
- радикальные, обеспечивающие полное удаление новообразования;
- частичные, с удалением доступного участка опухоли и дополнительным назначением других методов лечения для воздействия на оставшуюся часть;
- паллиативные, не влияющие на исход заболевания, но облегчающие болевой синдром и другие неприятные симптомы: частично корректируются последствия опухоли (переломы позвонков и др.), удаляется часть образования для уменьшения болей, удаляется опухоль, но остаются метастазы и т.д.
https://youtube.com/watch?v=LIanOCcw1eM
Народные средства и методы лечения
Народные методы лечения и рецепты малоэффективны, и не стоит возлагать большие надежды на них, а тем более заменять народной медициной врачебные назначения и манипуляции.
Не забывайте, что любая отсрочка лишь утяжеляет прогноз!
При желании народные средства могут быть использованы в качестве дополнения к другим методам, но только после согласования с врачом.
Популярны рецепты с использованием:
- березового гриба (чаги);
- золотого уса;
- разнообразных растительных сборов;
- наружных примочек с керосином.
Лучевая и химиотерапия
Лучевая и химиотерапия используется обычно при злокачественных опухолях – в качестве дополнительного метода для повышения качества лечения или в случае неоперабельного рака.
Лучевая и химиотерапия позволяет сократить размер опухоли, замедлить темп ее роста, воздействовать на множественные метастазы, которые невозможно удалить.
Современные методы лечения
При базальноклеточном и плоскоклеточном раке кожи в большинстве случаев можно ограничиться хирургическим иссечением злокачественной опухоли. Ее удаляют с помощью скальпеля, с захватом некоторого количества окружающих здоровых тканей
После хирургического вмешательства важно получить негативный край резекции: при изучении опухоли под микроскопом возле края разреза не должны присутствовать раковые клетки. В противном случае новообразование, скорее всего, удалено не полностью, и имеется риск рецидива
В некоторых случаях прибегают к операции Мооса (Mohs). Это более трудоемкое и сложное вмешательство, во время него опухоль удаляют послойно, и каждый слой сразу же изучают под микроскопом. Удаление продолжают до тех пор, пока в очередном слое не перестанут обнаруживаться опухолевые клетки
Обычно к операции Мооса прибегают в случаях, когда важно сохранить как можно больше здоровой ткани, например, если опухоль находится на лице.
Аналогичные хирургические вмешательства применяются при меланоме.
Кроме того, в ряде случаев базальноклеточный и плоскоклеточный рак можно удалить другими способами:
- С помощью криохирургии — путем воздействия очень низкой температуры.
- С помощью фотодинамической терапии. Пациенту вводят специальный препарат — фотосенсибилизатор — который накапливается в опухолевых клетках. Затем на опухоль воздействуют светом определенной длины волны, фотосенсибилизатор активируется и разрушает опухолевые клетки.
Иногда после иссечения рака кожи проводят кюретаж и электрокоагуляцию: края и дно раны выскабливают специальным инструментом, который прижигает ткани. Это позволяет уничтожить оставшиеся раковые клетки.
Если опухолью поражены лимфатические узлы, их также удаляют. При меланоме на поздних стадиях могут быть выполнены паллиативные операции: удаление опухолевых очагов в таких случаях не приводит к излечению, но помогает сдержать прогрессирование заболевания и продлить жизнь пациента.
В некоторых случаях, если по каким-либо причинам не может быть выполнено хирургическое вмешательство, злокачественную опухоль можно уничтожить с помощью лучевой терапии. Чаще всего же облучение применяют как дополнение к хирургическому лечению или самостоятельно при поздних стадиях, чтобы сдержать рост опухолевых очагов, справиться с болью или другими симптомами.
При распространенных злокачественных опухолях кожи проводят терапию противоопухолевыми препаратами. Помимо классических химиопрепаратов, применяют таргетные препараты, которые блокируют определенные молекулы-мишени в опухолевых клетках.
Прорыв в лечении метастатической и неоперабельной меланомы произошел с появлением инновационных иммунопрепаратов из группы ингибиторов контрольных точек. Эти противоопухолевые средства блокируют молекулы, которые мешают иммунным клеткам активироваться и атаковать раковые клетки. Иммунотерапия ингибиторами контрольных точек помогает повысить выживаемость среди пациентов с меланомой на поздних стадиях. Она намного более эффективна по сравнению с химиотерапией, при этом вызывает меньше побочных эффектов и лучше переносится пациентами.
В клинике Медицина 24/7 доступны все противоопухолевые препараты последних поколений. Наши врачи составляют схемы лечения в соответствии с последними версиями международных протоколов.
Симптомы рака
К неспецифическим симптомам рака часто относят:
- Резкое снижение веса;
- Сонливость;
- Ночную потливость;
- Увеличение лимфатических узлов;
- Общее недомогание.
Заметив у себя такие симптомы пациенты порой пытаются сразу же попасть к онкологу и, к сожалению, совершают ошибку, потому что первый врач, который осматривает человека с еще не установленным диагнозом — это терапевт. Если бы люди, которые проходили лечение от онкологического заболевания перечисляли симптомы, которые начали их настораживать, они действительно назвали бы и потерю аппетита и постоянное чувство усталости. Но те же признаки сопровождают и пациентов, страдающих от невроза, иногда — гастрита. Многие неприятные состояния сопровождают вполне безобидные доброкачественные опухоли.
Поэтому первое, что нужно сделать, если нашли у себя «симптомы рака» — обратитесь к грамотному врачу общей практики, терапевту. Потому что онколог занимается диагностикой при обоснованном подозрении на рак или лечит тех, у кого уже подтвержден диагноз.
Особенности диагностики, лечения и прогноза воспалительных онкологических опухолей
Диагностика затруднена. Симптомы напоминают мастит. Кроме того, опухоль не пальпируется, маммография в большинстве случаев не показывает никаких отклонений. Диагноз ставится по результатам биопсии.
Лечение назначается агрессивное – комплекс удаления хирургическим путем + адъювантная терапия (лучевая). Хирургическое вмешательство массивное – радикальная мастэктомия (удаление, в том числе грудной мышцы), которая сочетается с удалением регионарных лимфатических узлов. Последнее условие обязательно, поскольку метастазирование по лимфатической системе выражено.
Радикальная мастэктомия
Объем лечения будет зависеть от выраженности и количества отдаленных метастазов. Таким образом, в последующем назначается системная терапия с применением химиопрепаратов и таргетная, если рецепторы опухоли HER2 положительны.
Выживаемость независимо от формы примерно одинаковая, трехлетняя при смешанном воспалительном раке – 64%, при протоковом – 62%. Продолжительность жизни после постановки диагноза воспалительный рак груди одна из самых низких – 3 года. В среднем при других типах рака 5-6 лет, при более распространенных она составляет 10 лет. Пятилетняя выживаемость еще ниже – от 111-12% до 50%.
Профилактические меры
Важно серьёзно относиться к профилактическим действиям. Главным образом, требуется отказаться от курения
Согласно статистическим данным, именно табачный дым несёт опасность для здоровья и провоцирует множество раковых заболеваний. Также полагается постоянно контролировать собственное состояние и систематически проходить вакцинацию от инфекционных болезней. Человек должен регулярно сдавать анализы на наличие вирусов гепатита и вируса папилломы. Указанные факторы становятся запускающим механизмом для развития злокачественных тканей в человеческом теле.
Особое внимание следует уделять рациону питания
Важно делать свое питание разнообразным, полноценным и с минимальным количеством жирной пищи. Блюда должны быть сбалансированными по главным элементам – жиры, белки и углеводы
В меню всегда должны присутствовать свежие овощи и фрукты, наполненные питательной клетчаткой, полезными микроэлементами и минералами
Блюда должны быть сбалансированными по главным элементам – жиры, белки и углеводы. В меню всегда должны присутствовать свежие овощи и фрукты, наполненные питательной клетчаткой, полезными микроэлементами и минералами.
Дополнительно рекомендуется добавить физические упражнения, активные спортивные игры либо фитнес-занятия в режим дня. Специалисты рекомендуют ежедневно полчаса выделять на занятия приятным и любимым видом спорта. Нет особых рекомендаций по поводу выбора активности: пробежка, быстрая ходьба или гимнастика. Выбор зависит от индивидуальных предпочтений человека. Главное – следить за достатком кислорода в тканях организма для предупреждения негативного последствия. Перечисленные рекомендации считаются первой ступенью в профилактике онкологии. Дополнительными мерами врачи называют постоянные онкологические обследования и осмотр тела на предмет изменений.
Меланома
Развивается при атипичном перерождении меланоцитов – клеток кожи, которые вырабатывают пигмент. Самый агрессивный и опасный вид. Склонен к быстрому прогрессированию и глубинному прорастанию, а также образованию метастазов.
На долю меланомы приходится всего 4% от общего количества кожных онкологических патологий, но 80% смертей от рака кожи вызывает именно она.
Чаще всего меланомой болеют женщины в возрасте до 40 лет. По достижении 40 лет в два раза возрастает риск заболеваемости у мужчин по сравнению с женщинами.
У мужчин новообразование располагается чаще в области лица, шеи и ушей. Рак кожи на ноге – заболевание, которому больше подвержены женщины. Причем обычно возникает он в открытой зоне – районе голени.
Меланома растет из пигментированных клеток кожи, слизистых оболочек и даже глаз. Особенно много пигмента в невусах (родимых пятнах), и они иногда малигнизируются (озлокачествляются).
Как выглядит меланома
Для распознавания меланомных новообразований существует принцип ABCDЕ:
- Аsymmetry (асимметрия). Опухоль имеет асимметричную форму, т. е. одна ее половина отличается по очертаниям от другой.
- Воrder (границы). Границы неправильной формы, могут быть размытыми. Могут быть приподняты над поверхностью тела.
- Color (цвет). В теле новообразования присутствует несколько цветов (коричневый, черный, серый, розовый). Иногда встречается депигментированная меланома, цвет которой не отличается от остальной кожи или светлее нее.
- Diameter (диаметр). Меланомы обычно крупные – их размер более 6 мм.
- Evolution (изменения). Образование растет, меняет очертания и цвет.
Такое новообразование проще заметить, если оно вдруг появилось на чистом участке кожи. Но что делать, если у человека множество родинок или папиллом? При самообследовании нужно руководствоваться так называемым принципом «гадкого утенка» — меланомная опухоль «не такая как все», и выделяется среди остальных образований формой и цветом.
Когда есть опасность появления меланомы
Обычные родинки перерождаются редко, но существуют определенные виды невусов с повышенной склонностью к малигнизации. Это диспластические или атипичные невусы. Внешне они напоминают меланому – имеют неровные края, неоднородную пигментацию, большой диаметр. Имеем ли мы дело с диспластическим невусом или ранней стадией меланомы возможно сказать только по микроскопическому анализу частички ткани, взятой из этого образования. Иногда атипичные родинки профилактически удаляют.
Понять, что родинка начала перерождаться можно по таким признакам:
- Начинается быстрый ее рост.
- Появляются новые оттенки или пигмент пропадает.
- Невус начинает расти вертикально, образуя узел.
- На коже по краям образования возникают покраснения, воспаления.
- На поверхности родимого пятна возникают трещины, эрозии, корочки, капельки жидкости. Язвы и кровянистые выделения возникают на поздней стадии.
- Зуд и болезненность невуса.
Существует ряд факторов, по которым человек может быть включен в группу риска:
- Множественные невусы. Вероятность перерождения родинки очень невелика. Но количество родинок около 100 повышает вероятность меланомы в 50 раз.
- Наличие одного атипичного невуса дает меньшую степень риска. Несколько подобных новообразований повышает риск заболевания в 16 раз.
- Наследственность. Если у человека есть близкие родственники, которые болели меланомой, риск возрастает на 50%.
- Частые солнечные облучения, посещения солярия.
- Солнечные ожоги с волдырями. Чем их больше было у человека, тем выше вероятность заболевания. Особенно опасны ожоги, полученные до 15 лет.
- Рецидив. Если вы уже лечились от меланомы, существует вероятность рецидива болезни.
- Невусы огромных размеров. Если при рождении человека его родимое пятно имело размер от 7 см, а по достижении зрелости выросло до 20 см и выше, вероятность его перерождения достаточно высока.
- Работа с канцерогенными веществами.
Чаще болеют представители европеоидной расы со светлой кожей и волосами (I и II фототип) , особенно, если они подвергаются интенсивному солнечному облучению. Среди европеоидов средиземноморского типа (смуглые и черноволосые) заболеваемость ниже.
Важно! У постоянных посетителей соляриев риск заболеть меланомой выше на 75%. ВОЗ категорически не рекомендует посещение соляриев людям моложе 18 лет
Диета при опухолях
 Большое значение для эффективности лечения имеет соблюдение здорового образа жизни, особенно – питания. При диагностировании опухоли надо отказаться от вредных привычек – курения и употребления алкоголя, полностью убрать из рациона кофе и крепкий чай. Также назначается диета, которая помогает восстановить иммунитет и предотвращает шанс образования злокачественной опухоли. Для этого из питания исключают жирную, копченую, острую пищу. Блюда в рационе должны быть постные и нежирные, с большим количеством зелени и овощей.
Большое значение для эффективности лечения имеет соблюдение здорового образа жизни, особенно – питания. При диагностировании опухоли надо отказаться от вредных привычек – курения и употребления алкоголя, полностью убрать из рациона кофе и крепкий чай. Также назначается диета, которая помогает восстановить иммунитет и предотвращает шанс образования злокачественной опухоли. Для этого из питания исключают жирную, копченую, острую пищу. Блюда в рационе должны быть постные и нежирные, с большим количеством зелени и овощей.
Также в рацион вводят дополнительно средства из народной медицины.
Некоторые народные методы могут помочь повысить иммунитет и оздоровить организм пациента:
- Отвары из ягод калины и цветов календулы;
- Морковный сок;
- Простокваша.
Методы диагностики ↑
Диагностика опухоли начинается при первом обращении к врачу, который может заподозрить опухоль по характерным жалобам (сильные, не снимающиеся анальгетиками постоянные боли, необъяснимое внезапное похудание при раке) и обнаружить ее при осмотре пациента.
На снимке определяются смещение и деформация позвонков, тени разной интенсивности и четкости в телах позвонков, участки распада костной ткани и другие признаки.

Если по данным осмотра и снимка есть основания предполагать опухоль, больной направляется на дальнейшее обследование и лечение к онкологу и нейрохирургу.
Для уточнения вида опухоли, ее расположения и стадии опухолевого процесса назначается проведение компьютерной и (или) магнитно-резонансной томографии.
Такие срезы позволяют оценить опухоль и близлежащие ткани на разной глубине. В некоторых случаях рекомендуется проведение КТ с внутривенным введением контраста.
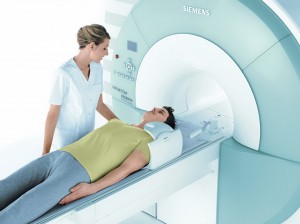
На сегодняшний день наиболее информативным методом диагностики объемных образований является магнитно-резонансная томография (МРТ).
МРТ дает самую полную информацию о расположении опухоли, наличии метастазов в регионарные лимфоузлы, об изменениях в соседних органах, в случае рака позволяет оценить степень прорастания его в сосуды, нервы, другие ткани, может выполняться как с введением контрастного вещества, так и без него.
Для диагностики опухоли и определения ее активности (злокачественности) применяют радиоизотопное сканирование:
- пациентам внутривенно вводится препарат с радиоактивной меткой, который хорошо накапливается в тканях опухоли.
- распределение препарата определяют при помощи специальной гамма-камеры.
Фото: радиоизотопное сканирование
Отдифференцировать злокачественное новообразование от доброкачественного, уточнить его клеточную структуру помогает биопсия опухоли.
При помощи специальной иглы, введенной вглубь опухоли, отщипывается или аспирируется небольшой кусочек опухолевой ткани, который в последующем исследуется под микроскопом.
Прогноз
Прогноз определяется клиническими и морфологическими факторами и прежде всего локализацией опухоли. При наружных локализациях прогноз при своевременно начатом лечении вполне благоприятен. Локализация Р. во внутренних органах, а также наличие метастазов в регионарных лимф, узлах и, тем более, в отдаленных органах значительно ухудшают прогноз. Влияет на прогноз исходный иммунный статус — при резком угнетении противоопухолевого иммунитета (см. Иммунитет противоопухолевый) прогноз значительно ухудшается.
На результаты лечения влияет степень дифференцировки Р.: при низкодифференцированном Р. обычно прогноз хуже.
Лечение злокачественной опухоли
Лечение онкологических заболеваний во многом зависит от их видов, стадий и локализации. После диагностики онколог должен назначить тот или иной вид терапии, причем положительный исход зависит конкретно от стадии развития новообразования и наличия метастазов.
На начальных стадиях выздоровление наблюдается в большинстве случаев. Высокая смертность во многих случаях развития злокачественных опухолей обусловлена запущенностью онкологического процесса. Это происходит, как правило, по двум основным причинам – отсутствие своевременного обследования либо применение альтернативных методов лечения опухоли. Преимущество в данном случае остается за официальной медициной, которая обладает достаточными современными средствами борьбы с подобными заболеваниями.






