Отслойка плаценты
Содержание:
- Защита промежности. Показания к ее рассечению. Техника. Методика ушивания.
- Почему отделяется или не отделяется плацента
- Рождение последа
- Как растет плацента. Степени зрелости плаценты
- Как работает плацента
- Предлежание плаценты
- Как располагается детское место?
- Способы выделения отслоившегося детского места вручную
- Способы выделения отслоившегося детского места вручную
- Признаки отделения последа
- Ручное отделение
- Что происходит потом?
- Проверка целостности детского места
- Причины
- Признаки отделения и приемы выделения плаценты
- Развитие плаценты
- Признаки выхода
- Признаки
Защита промежности. Показания к ее рассечению. Техника. Методика ушивания.
Защита
промежности
– ряд методических приемов во время
прорезывания головки ребенка, при
которых роженице оказывается помощь,
направленная на предупреждение родового
травматизма (см. вопрос 8, 2-ой период
родов).
Показания
к рассечению промежности:
1)
угроза разрыва промежности, которая
может быть обусловлена крупным плодом,
неправильными вставлениями головки
плода, узким тазом, высокой промежностью,
ригидностью тканей промежности, тазовым
предлежанием плода и т.д.
2)
признаки начавшегося разрыва промежности
3)
необходимость укорочения II
периода
родов, обусловленная акушерской или
экстрагенитальной патологией
(кровотечение, слабость родовой
деятельности, поздний гестоз, гипертензия,
заболевания сердечно-сосудистой системы
и т.д.)
4)
по показаниями, связанным с состоянием
плода (гипоксия плода, которая требует
укорочения второго периода родов,
преждевременные роды, при готорых
рассечение промежности препятствует
сдавлению головки недоношенного плода
мышцами тазового дна).
Техника
рассечения промежности:
1.
Наружные половые органы и кожа промежности
обрабатываются антисептиком.
2.
Вне потуги одна бранша ножниц с тупым
концом вводится под контролем пальца
между предлежащей частью и стенкой
влагалища так, чтобы длинник ножниц
соответствовал линии разреза.
3.
Разрез производится, когда потуга
достигает максимальной выраженности
и промежность максимально растянута.
Длина и глубина разреза должна быть не
менее 2 см.
4.
В раннем послеродовом периоде производится
послойное ушивание раны промежности.
Варианты
рассечения промежности:
а)
эпизиотомия
– разрез, выполненный на 2-3 см выше
задней спайки влагалища по направлению
к седалищному бугру. При этом рассекаются
кожа, подкожная жировая клетчатка,
стенка влагалища, фасции, луковично-губчатая
мышца, поверхностная и глубокая поперечные
мышцы промежности. Недостатки: 1)
пересекаются основные периферические
ветви полового сосудисто-нервного пучка
2) разрез чаще сопровождается кровотечением,
его сложнее восстанавливать 3) есть
опасность ранения большой железы
преддверия и ее протоков. Показана,
только когда другой разрез невыполним.
б)
срединная перинеотомия (классическая)
– рассечение промежности в направлении
от задней спайки к анусу. При этом
рассекаются кожа, подкожная жировая
клетчатка, задняя спайка влагалища,
фасции, луковично-пещеристая, поверхностная
и глубокая поперечные мыцы промежности.
Протяженность разреза не более 3-3,5 см
от задней спайки, т.к. при разрезе большей
длины нарушается целостность центрального
фасциального узла промежности. Операция
выбора при высокой промежности.
в)
срединно-латеральная перинеотомия
– разрез проводится под углом 30-40
от задней спайки в сторону седалищного
бугра или несколько ниже него. При этом
рассекаются кожа, подкожная жировая
клетчатка, стенка влагалища, фасции,
луковично-пещеристая мышца, поверхностная
и глубокая поперечные фасции промежности.
Оптимальна, при ней не нарушаются нервные
образования и фасциальные узлы, что
способствует хорошей регенерации тканей
и снижает частоту случаев развития
несостоятельности мышц тазового дна.
Почему отделяется или не отделяется плацента
Возможно, вы обратили внимание, что жесткой связи между плацентой и стенкой матки нет. Они прилегают друг к другу, но в норме ворсины хориона не прорастают глубоко в базальную оболочку: ее внутренний пористый слой становится непреодолимой преградой
В последовый (третий) период родов, уже после появления на свет малыша, матка начинает сжиматься. При этом плацента отслаивается легко и сравнительно безболезненно.
К сожалению, так происходит не всегда. Если базальный слой истончен и деформирован, то ворсины хориона в поисках питания прорастают прямо в него. Теперь, если вернуться к нашей аналогии и «сдуть воздушный шарик», пластилиновая лепешка будет растягивать резину, и вам придется приложить усилия, чтобы разлепить эту конструкцию. Плацента не позволит сократиться тому участку матки, к которому прикрепилась, и, соответственно, сама не отделится.
Бывает и хуже – если децидуальный слой и вовсе не развит, что обычно бывает на месте рубцов после хирургических вмешательств и воспалений, ворсины хориона прирастают к мышечному слою матки, врастают в него и даже прорастают сквозь стенки матки! Так появляется истинное приращение плаценты – крайне редкая и опасная патология, из-за которой матку ампутируют сразу после рождения ребенка. Об этой ситуации мы подробно рассказывали в статье «Истинное приращение плаценты: крайне редко и крайне опасно».
Рождение последа
Отделение последа происходит в послеродовой период. Этот период при нормальном течении родов проходит выжидательно – акушеры внимательно наблюдают за роженицей и оценивают внешнее состояние женщины, контролируя пульс, и определяя, какое количество крови потеряла женщина. Для оценки кровоотделения под родильницу подкладывают эмалированный судок. Мочевой пузырь по мере наполнения опорожняют – иначе он задерживает отделение последа, а это очень опасно.
Через 1,5-2 часа и кровопотери не более стакана, начинается самостоятельное изгнание последа. Если же кровотечение усиливается, или отмечается задержание последа, то проводится ручное отделение. Нельзя послед оставлять – даже малюсенькая часть может спровоцировать серьезные послеродовые осложнения: сепсис, кровотечение – состояния, угрожающие жизни родильницы.
Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Как располагается детское место?
Плацента может располагаться на стенке матки как угодно, хотя классическим и абсолютно правильным считается ее нахождение в верхней части (так называемое дно матки) задней стенки. Если же плацента расположена внизу и даже практически достигает зева матки, то специалисты говорят о нижнем расположении. Если низкое положение плаценты показало УЗИ в середине беременности, это совсем не значит, то она останется на этом же месте ближе к родам. Перемещение плаценты фиксируется достаточно часто — в 1 из 10 случаев. Такое изменение называется миграцией плаценты, хотя на самом деле послед не передвигается по стенкам матки, так как плотно приращен к ней. Такой сдвиг происходит за счет растяжения самой матки, ткани как бы сдвигаются вверх, что и позволяет плаценте занять правильное верхнее положение. Те из женщин, которые проходят регулярное ультразвуковое обследование, могут сами убедиться в том, что плацента мигрирует из нижнего расположения в верхнее.
В некоторых случаях при УЗД становится понятно, что она перекрывает вход в матку, тогда специалистом ставится диагноз предлежание плаценты, и женщина берется под особый контроль. Это связано с тем, что сама плацента хоть и растет в размерах вместе с плодом, ее ткани не могут сильно растягиваться. Поэтому при расширении матки для роста плода детское место может отслоиться, и начнется кровотечение. Опасность такого состояния в том, что оно никогда не сопровождается болью, и женщина поначалу может даже не заметить проблемы, например во время сна. Отслоение плаценты опасно и для плода, и для беременной. Единожды начавшееся плацентарное кровотечение может повториться в любое время, что требует помещения беременной в стационар под постоянный контроль профессионалов.

Способы выделения отслоившегося детского места вручную
Какой бы способ не был выбран, предварительно женщине опорожняют мочевой пузырь.
- Метод Гентера. Дно матки выводят на серединную линию. Акушер становится около роженицы, сжатые в кулак фалангами вниз руки кладут на проекцию дна матки, надавливают, перемещая детское место книзу и внутрь – от самой роженицы усилий не требуется;
- Метод Абуладзе. Делают мягкий наружный массаж матки, затем брюшную стенку придерживают за продольную складку и роженице предлагают потужиться.
Если эти способы не помогают, то переходят к более сильному воздействию по методу Креде-Лазаревича.
Выглядит действие так:
- дно матки приводят к середине;
- выполняют массажные воздействия для стимуляции сокращений;
- охватывают матку снаружи – дно правой рукой, ладонь на верхней проекции, а четыре пальца под дном матки;
- одной рукой матку сжимают, а другой проводят выталкивающие движения.
Все действия необходимо выполнять правильно и последовательно – любое нарушение способно вызвать спазм зева, и тогда придется прибегать к введению медикаментозных средств. Если отхождение оболочек, сезонных с плацентой, задерживается, то детское место аккуратно выкручивают, вызывая отделение оболочек. При этом они постепенно отслаиваются.
Если роженица не слишком устала при родах, то для отделения оболочек применяют способ Гентера. Ей предлагают приподнять таз, чтобы свисающая плацента своей тяжестью вызвала самостоятельное отслоение оболочек.
Способы выделения отслоившегося детского места вручную
Какой бы способ не был выбран, предварительно женщине опорожняют мочевой пузырь.
- Метод Гентера.
Дно матки выводят на серединную линию. Акушер становится около роженицы, сжатые в кулак фалангами вниз руки кладут на проекцию дна матки, надавливают, перемещая детское место книзу и внутрь – от самой роженицы усилий не требуется; - Метод Абуладзе
. Делают мягкий наружный массаж матки, затем брюшную стенку придерживают за продольную складку и роженице предлагают потужиться.
Если эти способы не помогают, то переходят к более сильному воздействию по методу Креде-Лазаревича.
Выглядит действие так:
- дно матки приводят к середине;
- выполняют массажные воздействия для стимуляции сокращений;
- охватывают матку снаружи – дно правой рукой, ладонь на верхней проекции, а четыре пальца под дном матки;
- одной рукой матку сжимают, а другой проводят выталкивающие движения.
Все действия необходимо выполнять правильно и последовательно – любое нарушение способно вызвать спазм зева, и тогда придется прибегать к введению медикаментозных средств. Если отхождение оболочек, сезонных с плацентой, задерживается, то детское место аккуратно выкручивают, вызывая отделение оболочек. При этом они постепенно отслаиваются.
Если роженица не слишком устала при родах, то для отделения оболочек применяют способ Гентера. Ей предлагают приподнять таз, чтобы свисающая плацента своей тяжестью вызвала самостоятельное отслоение оболочек.
Признаки отделения последа
Ниже мы рассмотрим важнейшие признаки отделения детского места.
- Признак Шредера – изменение состояния формы и высоты матки. После отделения последа матка уплощается, дно поднимается до пупка, в некоторых случаях достигает реберной дуги. Отклонение матки происходит вправо;
- Признак Альфельда. Наружный отрезок пуповины удлиняется, опускается во влагалище. Такое происходит, когда плацента входит в полость матки, ее нижний сегмент. Это видно по тому, как опускается наложенная при родах лигатура. Над симфизом появляется выпячивание – оно образуется при опускании плаценты;
- Признак Микулича. Этот признак – позывы к потуге – проявляется не всегда. В это время плацента уже спустилась во влагалище;
- Признак Клейна. Когда роженице предлагают потужиться, выступающая из родовых путей пуповина удлиняется. Если после прекращения потуги она не втягивается, значит детское место отделилось;
- Признак Кюстера-Чукалова. При нажатии на надлобковую область пуповина должна удлиниться, а при прекращении физического воздействия – она не втягивается обратно.
Если состояние после родов роженицы благоприятное, а детское место не изгоняется, и кровотечение отсутствует, то период ожидания продлевается до 2 часов. Когда и после этого времени послед не выходит, а признаки отделения подтверждаются, начинают ручное изгнание последа.
Ручное отделение
Не всегда отделяется плацента указанными приемами. Причиной является мышечный спазм перешейка, гипотония, ошибочное введение спорыньи. Затруднение вызывает неправильное размещение.
Нужно различать ручное отделение, удаление внутренними способами. В первом случае, рука задерживается в полости матки. Это говорит о возможности внесения инфекции внутрь. Второй прием проходит быстрее. Ручное отделение применяется при срочном вмешательстве, когда открывается кровотечение в послеродовый период, плацента не вышла за 2 ч.
Алгоритм действий:
- акушер тщательно моет руки;
- дезинфицируются половые органы роженицы;
- мочевой пузырь опорожняется катетером;
- отрезается выступающий конец пуповины;
- руки акушера смазываются стерильным растительным маслом;
- одна верхняя конечность вводится в полость детородного органа, вторая помещается на дно;
- та, что размещается внутри, движется по пуповине до корня;
- нужно найти промежуток между стенкой;
- пилообразными движениями кончиков пальцев происходит отделение;
- контролирует процесс рука, находящаяся снаружи;
- отсоединенная плацента захватывается, выводится;
- наружная рука может помочь, дергая за пуповину;
- полностью обследовав внутреннюю полость после отделения, руку вынимают.
Ручное отделение проводится под наркозом. Соблюдаются асептики. Для профилактики вводятся антибиотики. При необходимости делается переливание крови.
https://youtube.com/watch?v=SYd3W4lXxd8
Что происходит потом?
Это самый таинственный момент. Обычно роженице бывает не до того, она отдыхает в послеродовой палате, судьба «детского места» редко кого волнует. Плаценте у некоторых народов раньше придавалось особое значение. На Руси, например, ее закапывали под молодым деревцем, чтобы это деревце росло и крепчало вместе с ребенком, давало ему силу в трудных жизненных обстоятельствах. Некоторые племена Африки по сей день сохранили традицию поедания последа, как продукта невероятно ценного по своим биологическим и химическим свойствам.
Вряд ли современной россиянке отдадут послед с собой после родов даже по предварительному заявлению, хотя в некоторых регионах, например, в Чечне, это повсеместная практика. Дело в том, что послед представляет собой не что иное, как биологическую ткань, точно такую же, как ампутированные конечности. Поэтому с рожденной плацентой принято поступать так, как закон предписывает поступать с биологическим материалом.
Вариантов может быть несколько. Законным считается ее уничтожение методом кремации или захоронения в общем могильнике биологических материалов-отходов. По закону у роддома есть возможность передать послед для научных исследований, при этом согласие роженицы на это не требуется. Послед может послужить науке и стать материалом для лабораторных экспериментов. Правила утилизации биологических отходов обычно прописаны в документации конкретного медицинского учреждения.
В обязательном порядке врач сохраняет послед и отправляет его на гистологическое исследование в случае аномальных родов, рождения больного или мертвого малыша. Это необходимо для установления истинной причины пороков развития, генетических аномалий, причины гибели ребенка
Полученная информация будет чрезвычайно важной при планировании женщиной последующей беременности
Если нет оснований для проведения гистологии, родственники женщины теоретически имеют право запросить выдачу плаценты для последующего ее захоронения или иных целей, но роддом имеет полные законные основания отказать в удовлетворении этой просьбы.
Что касается хваленых целительных свойств последа, по которым некоторые народы рекомендуют роженицам его есть, с точки зрения современной медицины, это не более чем дикость. Временный орган имеет все признаки человеческой ткани, он даже имеет кариотип, идентичный кариотипу ребенка (46 ХХ, если родилась девочка, или 46 XY, если появился на свет мальчуган). Поедание последа — каннибализм в чистом виде, поскольку есть придется не что иное, как человеческую плоть.
Если захоронение плаценты для родственников новоиспеченной матери принципиально важно (есть опасения, что из нее кто-то добудет стволовые клетки и несказанно обогатится, либо это -религиозное убеждение), нужно предварительно написать заявление о желании забрать послед по окончании родов. Родственникам нужно будет приехать в роддом к концу родов и дождаться выдачи последа, если его, конечно, не оставят на гистологическое исследование по строгим медицинским показаниям
О рождении последа и третьем этапе родов смотрите в следующем видео.
Проверка целостности детского места
После родов послед тщательно осматривают – необходимо убедиться, что оболочка и плацента вышли полностью
Для этого выкладывают на гладкий поднос детское место вверх материнской поверхностью и проводят обследование долек.
Особое внимание обращается на края – целая плацента гладкая, и оборванных сосудов по краю не наблюдается.
Затем материнской стороной детское место переворачивается вниз, и начинают исследовать плодовую оболочку.
Каждый разрыв аккуратно расправляется – необходимо восстановить яйцевую камеру, в которой находился младенец.
Осматривается ворсистая оболочка, стараются обнаружить даже самые мельчайшие порванные сосуды.. В это время восстанавливается клиническая картина – какое было предлежание плаценты
Чем ближе к краю плаценты место разрыва, тем ниже было предлежание. Если выяснилось, что плацента вышла не полностью, проводится очищение полости матки. Его выполняют в большинстве случаев рукой, но иногда применяют кюретку – тупую специальную ложечку
В это время восстанавливается клиническая картина – какое было предлежание плаценты. Чем ближе к краю плаценты место разрыва, тем ниже было предлежание. Если выяснилось, что плацента вышла не полностью, проводится очищение полости матки. Его выполняют в большинстве случаев рукой, но иногда применяют кюретку – тупую специальную ложечку.
Когда при осмотре отмечают, что послед вышел целиком, но задержались плодные оболочки, очищение и выскабливание проводить не требуется. Они некротизируются и выделяются вместе с лохиями – послеродовыми выделениями.
Причины
Этиология задержки отделения последа окончательно не изучена. Нарушения отслоения плаценты и ее частей в последовый период с одной стороны могут быть обусловлены дефектами маточной сократительной деятельности, с другой – излишне плотным прикреплением детского места. У большинства рожениц не удаётся обнаружить какие-либо видимые расстройства. К основным причинам патологии можно отнести:
Наиболее значимыми факторами риска являются перенесённый ещё до наступления беременности эндометрит, особенности акушерского анамнеза (операции на матке, аборты, многократные роды), свидетельствующие о травматических повреждениях. Воспаления и травмы приводят к анатомо-гистологическим изменениям в матке, что негативно отражается на плацентогенезе, тонусе миометрия. К предрасполагающим условиям относится гиперандрогения, пороки развития матки (двурогая матка, внутриматочная перегородка), объёмные образования (миома, узловой аденомиоз).
Признаки отделения и приемы выделения плаценты
— Признак Шредера – изменение формы и высоты стояния дна матки. Сразу после рождения плода матка принимает округлую форму и располагается по средней линии. Дно матки находится на уровне пупка. После отделения плаценты матка вытягивается, отклоняется вправо, а ее дно поднимается до правого подреберья
— Признак Альфельда – опущение лигатуры наложенная на пуповину у влагалища, на 10-12см;
— Признак Чукалова-Кюстнера – при нажатии ребром ладони над лоном происходит втягивание пуповины при неотделенное и невтягування пуповины при отделенной от стенок матки плаценты
— Признак Довженко – втягивание и опускание пуповины при глубоком дыхании указывает на то, что плацента не отделилась, и наоборот – отсутствие втягивание пуповины при вдохе указывает на отслойка плаценты;
— Признак Клейна – аналогичная признаку Довженко только при вынужденном напряжении;
— Признак Штрассмана – при постукивании по матке колебательное движение крови передается по пуповине только при невидшарований плаценте. Для того чтобы установить, что плацента отделилась, достаточно использовать 2-3 признака.
Если это не дает успеха, то принимают внешние приемы по выделению последа:
1. Прием Абуладзе (рис. 40) — потуживание при захватывании передней брюшной стенки: брюшную стенку роженицы захватывают обеими руками в продольную складку, тем самым уменьшая объем брюшной полости и усиливая эффект натуживания.
2. Прием Гентера (рис. 41) — давление от дна по ребрам матки книзу и внутрь (в настоящее время не применяется).
3. Прием Креде-Лазаревича (рис. 42) — выжимание последа после обхвата дна ладонной поверхностью руки.Техника:опорожнение мочевого пузыря с помощью катетера; выведение матки в срединное положение, лёгкий массаж матки с целью её сокращения; охватывание матки таким образом, чтобы большой палец располагался на передней её стенке, а остальные — на задней; выжимание последа из матки.Производится обычно без наркоза; наркоз применяется только в случаях спастического сокращения маточного зева
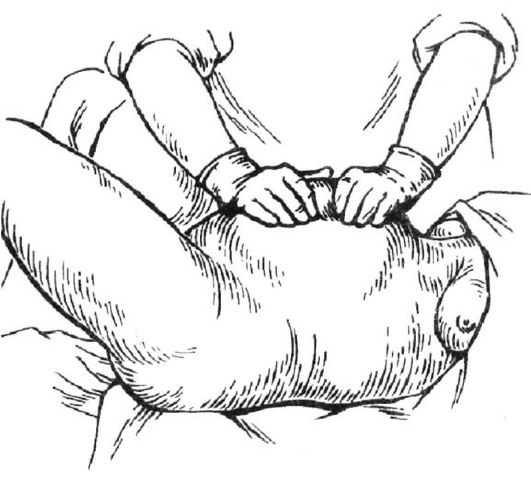
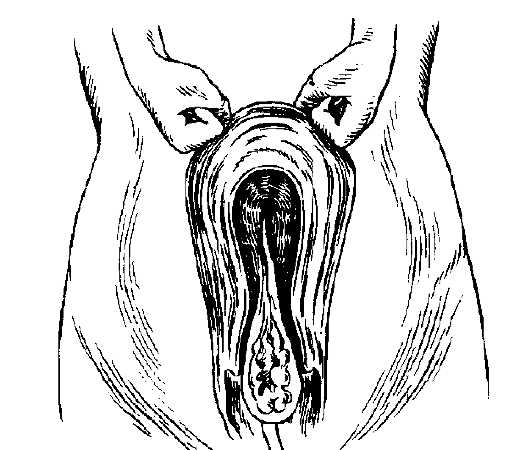
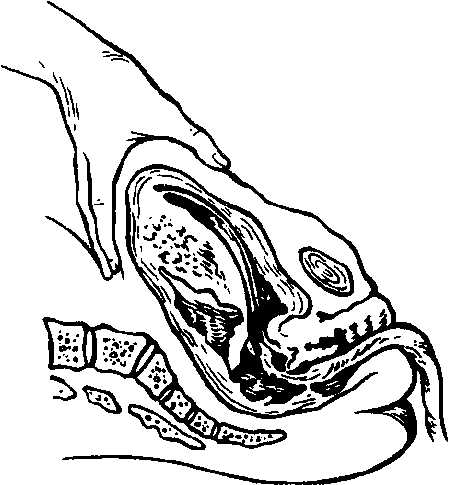
Развитие плаценты
Оплодотворенная яйцеклетка, прежде чем превратиться в зародыш, а затем в плод, проходит из фаллопиевой трубы в матку. Приблизительно через 7 дней после оплодотворения она достигает матки и имплантируется в ее стенку. Этот процесс проходит с выделением специальных веществ — ферментов, которые делают небольшой участок слизистой матки достаточно рыхлым, чтобы зигота смогла там закрепиться и начать свое развитие уже в качестве эмбриона.
Особенностью первых дней развития эмбриона является образование структурных тканей — хориона, амниона и аллантоиса. Хорион — ворсинчатая ткань, которая связывается с лакунами, образовавшимися на месте разрушения слизистой матки и заполненными материнской кровью. Именно при помощи этих выростов-ворсинок зародыш получает от матери все важные и нужные для своего полноценного развития вещества. Хорион развивается в течение 3-6 недель, постепенно перерождаясь в плаценту. Этот процесс называется словом «плацентация».
С течением времени ткани эмбриональных оболочек перерастают в важные компоненты здоровой беременности: хорион становится плацентой, амнион — плодным мешком (пузырем). К тому моменту, когда плацента практически полностью сформировалась, она становится похожей на лепешку — у нее достаточно толстая середина и истонченные края. Полностью этот важный орган формируется к 16 неделе беременности, и вместе с плодом он продолжает расти и развиваться, должным образом обеспечивая его изменяющиеся потребности. Весь этот процесс специалисты называют «созревание»
Причем он является важной характеристикой здоровья беременности
Определяют зрелость плаценты при проведении ультразвукового исследования, которое показывает ее толщину и количество кальция в ней. Врачом эти показатели соотносятся со сроком беременности. И если плацента — самый важный орган в развитии плода, тогда что такое послед? Это созревшая плацента, исполнившая все свои функции и родившаяся вслед за ребенком.
Признаки выхода
Существует ряд сигналов, по которым можно с уверенностью определить то, что процесс отхождения начался. Опытный доктор должен регулярно проводить личный осмотр и тщательно следить за состоянием больной, чтобы их заметить. Про отхождение детского места можно говорить, если:
- Происходят изменения в высоте, форме и маточной структуре. Она становится плоской, отклоняется вправо и приподнимается к пупку — признак Шредера.
- Конец пупочного каната, который выходит из влагалища, становится длиннее и сама пуповина так же удлиняется — признак Альфреда.
- Женщина ощущает позыв к потугам. Но подобное происходит не у всех мамочек — признак Микулича.
- Удлинение пуповины после таких потуг свидетельствует об успешном отделении от матки — признак Клейна.
- Надавливание пальцем на надлобковое место провоцирует удлинение пупочного каната — признак Клюстера-Чукалова.
Если мамочка ни на что не жалуется и чувствует себя нормально, у неё отсутствует кровотечение и другие сигналы нарушений, причин для паники нет. Понимая это, врачи могут выделить ещё несколько часов (не больше двух) на время ожидания начала процесса. Если такой шаг не принес изменений или состояние больной значительно ухудшилось, тогда без вмешательства со стороны медицинских работников не обойтись. Врачи проводят хирургическое вмешательство под наркозом или выскабливают полость вручную самостоятельно.
Осмотр
Знать о том, что делают с последом после родов и куда девают его, чрезвычайно полезно. Первое, что делают врачи, это отдают образец на гистологическое исследование. Делается это для того, чтобы проверить целостность плаценты. Если даже небольшая частица останется внутри, есть риск получить осложнение в виде воспалительного процесса и опасного маточного кровотечения. Медицинские работники обследуют внешний вид образца: его структуру, размер, целостность и общее состояние сосудов. Оболочку обследуют со всех сторон очень тщательно, не должно быть порванных краев и сосудистых повреждений.
Существуют случаи, когда во время осмотра видно, что данный орган вышел не полностью. Такой инцидент требует медицинской помощи, врачи обычно проводят чистку матки. Проводить данную манипуляцию разрешается вручную или с использованием особой ложечки — кюретки.
Мембраны выйдут с лохиями (особыми выделениями с кровью, фрагментами оболочки и частицами детского места).
Что делают с последом после родов потом? Обязательным пунктом является взвешивание образца и отметка о проведенных исследованиях в медицинской карте пациентки. Далее плаценту утилизируют.
После проведения осмотра детского места врач принимается осматривать саму пациентку
Очень важно на данном этапе оценить объем потерянной за все время крови, промыть раневую поверхность обеззараживающим раствором, а также аккуратно зашить все разрезы и разрывы. Далее, молодая мама направляется в палату, где за её здоровьем ведется постоянное наблюдение со стороны опытных специалистов
Пристальное внимание обеспечивается на протяжении 3 часов, это первое время несет опасность осложнений в виде маточных кровотечений по причине снижения тонуса матки
Признаки
В большинстве случаев акушерами используется активно-выжидательная тактика ведения последового периода. Прежде чем начать ручное отделение плаценты, врач должен убедиться в необходимости вмешательства. Возможно, женщина просто неправильно тужилась, или физически изнурилась. Для этого, в акушерстве применяется классификация признаков, определяющих состояние последа в 3 этапе родов.
Методы определения:
- Микулича — Радецкого;
- Шредера;
- Альфельда;
- Клейна;
- Костнера-Чукалова;
- Довженко;
- Штрассмана.
По Микуличу-Радецкому.
Отделившаяся плацентарная ткань спускается вниз, надавливает на дно матки. Появляются позывы тужиться. Метод работает в половине случаев, так как не всегда давление достаточное для реакции шейки.
По Шредеру
. Методика определяет не откреплённую плаценту по состоянию матки. Если ткани еще совмещены, маточное дно не изменяет своего положения, а стенки органа размягченные, широкие, контуры размытые. После отделения плаценты матка хорошо прощупывается, она становится плотной, узкой, с широкими стенками. Нижняя часть поднимается, отклоняясь в правую сторону.
По Альфельду.
Основа метода – наблюдение за пуповиной. Когда послед отделен, она становится длиннее, если отмерять от внешних половых органов. Сразу после рождения плода, пупочный канал зажимается на месте выхода, снаружи. Если зажим во время 3 периода родов, опустился, расстояние между ним и половой щелью увеличилось (в норме до 12 см), детское место скоро появится.
По Клейну.
Акушер во время потуг пациентки следит за пуповиной. На выдохе кончик должен появиться снаружи, но, если на расслаблении он втягивается внутрь, значит, послед не отделился. Нужен ручной метод.
По Костнеру-Чукалову.
При неотделенных тканях, если надавить ребром ладони на надлобковую часть, пуповина втянется внутрь. Ни в коем случае нельзя сильно сжимать канал пальцами.
По Довженко.
Роженицу просят глубоко вдохнуть и выдохнуть. Когда легкие наполняются воздухом, диафрагменная часть поднимается вверх, за ней следует и матка, на вдохе органы возвращаются в исходное положение. Если при дыхании пуповина двигается вверх-вниз, значит, плацента прикреплена, неподвижна – нужно еще потужиться, скоро послед выйдет.
По Штрассману.
Акушер встает по правую сторону, лицом к роженице. Устанавливает зажим на пуповину, ниже удерживает пальцами левой руки, одновременно слабо колотит матку по всей длине. Маточные ткани реагируют, кровь интенсивно двигается по артериям, если послед не отсоединился, то толчки плазмы почувствуются в левой руке врача. Пуповина не откликается – значит, плацента открепилась.
Чаще остальных, при определении признаков отделения последа у женщин, используются методы Штрассмана и Альфельда, которые признаны самыми информативными. Но, у каждого врача, ведущего роды, есть свои «работающие» признаки. Например, второе место, по опросам, занимает метод Костнера-Чукалова, как простой и быстрый.






