Порок сердца: симптомы у взрослых
Содержание:
- Дефект межжелудочковой перегородки (ДМЖП)
- Лечение и профилактика
- Порок сердца: симптомы
- Что такое порок сердца?
- Симптомы
- Клинические проявления
- Клапан легочной артерии
- Прогнозы и последствия
- Лечение в послеоперационном периоде
- Что такое порок сердца?
- Недостаточность митрального клапана
- Причины возникновения
- Методы лечения
Дефект межжелудочковой перегородки (ДМЖП)
ДМЖП встречается чаще всего, обычно в сочетании с другими аномалиями. Через отверстие артериальная кровь из левого желудочка (там выше давление) проходит в правый, увеличивая нагрузку на малый круг, а затем – и на левую часть сердца. Мышечная стенка увеличивается, на рентгене видно «шарообразное» сердце.
Лечение: если отверстие перегородки маленькое и особо не влияет на кровообращение, то операция не требуется. В случае серьёзных нарушений оперативное вмешательство обязательно – отверстие ушивают, межжелудочковая перегородка становится нормальной.
Прогноз: пациенты живут долго, до глубокого преклонного возраста.
Лечение и профилактика
Выделяют два вида лечения заболевания: консервативный и оперативный. Консервативное (лечение медикаментами) обычно используется для снятия воспаления в сердце и предшествует оперативному вмешательству, а также после него, в качестве поддерживающей терапии.
Консервативные методы
Лекарственные препараты для лечения пороков сердца делятся на следующие группы, в зависимости от их воздействия:
- мочегонные (уменьшают избыток жидкости в организме, таким образом снижая нагрузку на сердце). В эту группу входят Верошпирон, Фуросемид, Альдактон;
- антиаритмические. Нормализуют сердечный ритм такие препараты, как Пропранолол, Верапамил, Дилтиазем;
- сердечные гликозиды (Коргликон, Строфантин, Дигоксин) способствуют улучшению сократительной функции сердца;
- антикоагулянты для профилактики тромбообразования (Гепарин).
Оперативное лечение
Оперативное вмешательство необходимо в подавляющем большинстве случаев. Чем раньше будет оказана хирургическая помощь, тем лучше. В экстренных ситуациях операцию проводят младенцам сразу после рождения. Если состояние ребенка позволяет, то ждут достижения 3-летнего возраста.
Оперативные вмешательства при ВПС делятся на:
- закрытые (без открытия полости сердца);
- открытые;
- рентгенохирургические (с использованием специального тонкого катетера, помещающегося в просвет сосуда).
Хирургическая помощь при ППС подразумевает нормализацию работы поврежденного клапана с помощью:
- пластики клапана (в этом случае рассекают сросшиеся створки, имплантируют хорды, уменьшают размеры атриовентрикулярного отверстия);
- установки протеза. Протезы делятся на биологические – из ткани животного или человека, менее долговечные, но и с меньшим количеством побочных эффектов, и механические – из металла, керамики, синтетического волокна;
- рентгенохирургии.
Сестринский процесс
Так как лечение пороков сердца проводится в условиях стационара, очень важным является правильный сестринский уход за пациентами. Его целью является подготовка к операции и реабилитация.
Задачи сестринского ухода за больными с пороками сердца:
- информирование о симптомах болезни, методах лечения, прогнозах;
- поддержка родственников пациентов;
- борьба с внутрибольничными инфекциями;
- сбор анализов;
- измерение температуры, пульса, артериального давления и других показателей;
- контроль за питанием и приемом необходимых лекарств;
- контроль за гигиеной;
- наблюдение за общим состоянием.
Предупреждение ППС заключается в профилактике болезней, которые вызывают порок. Например, ангины или кариозного процесса, ведущих к ревматизму. Или заражения стрептококком, который может быть возбудителем эндокардита.
При уже имеющихся пороках очень важно не допускать декомпенсации (ослабевания сердечной мышцы). Для этого устанавливается предел физической и психологической нагрузки, назначается диета, исключаются вредные привычки
https://youtube.com/watch?v=zcHkjUEXZqk
Порок сердца: симптомы
Общие симптомы тяжелого приобретенного порока сердца определяются достаточно легко:
— бледность, акроцианоз кожных покровов;
— одышка при нагрузках;
— слабость;
— усиленное сердцебиение;
— набухание вен на шее;
— увеличение печени (гепатомегалия);
Однако на начальных стадиях заболевания жалобы могут отсутствовать, так же как признаки гипертрофии сердца и нарушений системной гемодинамики. Постепенно появляются жалобы на одышку при физических нагрузках, на ЭКГ могут выявить признаки гипертрофии миокарда тех камер сердца, гиперфункция которых компенсирует клапанный порок. На этой стадии необходимо обязательно обратиться к врачу для проведения своевременной и точной диагностики.
Недостаточность митрального клапана может проявляться себя одышкой, сердцебиением, утомляемостью при даже умеренной физической нагрузке, развитием дилатации гиперфункционирующих камер сердца, начальными признаками венозного застоя. Если меры не будут приняты, то недостаточность кровообращения приведет к необратимым дистрофическим изменениям в органах.
Митральный стеноз будет давать иную клиническую картину:
— учащенное сердцебиение, перебои в работе сердца;
— часто мерцательная аритмия;
— быстро развивается сердечная астма; в сложных случаях — отёк легкого.
Своевременное лечение необходимо, так как этот порок имеет необратимые последствия.
Недостаточность аортального клапана — патология, развивающаяся вследствие недостаточного смыкания полулунных заслонок. Среди характерных его общих симптомов:
— головные боли, головокружение, ортостатические обмороки;
— одышка; слабость во всем теле;
— чувство усиления пульсации в височных, подключичных и сонных артериях;
— симптом Мюссе – пациент ритмично покачивает головой, обычно в сидячем положении;
— капиллярный пульс.
Стеноз устья аорты дает боли в области сердца, иногда носящие стенокардический характер, головные боли; обморочные состояния или головокружения; кожа становится бледной, пульс очень редкий и слабый; систолическое артериальное давление снижается.
Трикуспидальная недостаточность возникает как следствие септического и ревматического эндокардита, травмы. Ее симптомы — отеки, вплоть до асцита, тяжесть в правом подреберье, кожа имеет синюшный оттенок, сильно набухают вены печени, шеи; пульс становится малым и частым, артериальное давление снижается.
Обратиться за помощью к врачу необходимо при проявлении любого симптома! Если нет возможности обратиться за помощью в поликлинику, обратитесь в многопрофильный медицинский центр, где диагностику можно будет пройти быстро и в одном месте.
Клинические проявления (симптомы) врожденного порока сердца зависят от типа и тяжести изменения структуры сердца. Они могут проявиться на ранних этапах жизни, а могут оставаться незамеченными на протяжении многих лет. Несомненно, тяжелые пороки сердца диагностируются в раннем детстве.
Симптомы порока сердца у детей часто заключаются в одышке, цианозе, обмороках, сердечных шумах. Показать ребенка кардиологу необходимо, если у него плохой аппетит, отставание в росте и развитии, часты респираторные заболевания, недоразвиты конечности и мышечный каркас.
Что такое порок сердца?
Порок сердца возникает вследствие изменения структур органа
Заболевание сердца, которое вызвано нарушением строения или работы сердечных клапанов или стенозом закрываемых ими отверстий, дефектами стенок или перегородок, называется пороком сердца. Такое заболевание может поразить только один клапан, сразу несколько их или сочетаться со стенозом сосудов. Такие заболевания называются комбинированные пороки сердца.
При этих нарушениях работы сердца клапан не может полностью прикрыть лежащее под ним отверстие, поэтому при систоле, то есть сокращении сердечной мышцы, кровь переполняет камеру сердца, из которой ее только что «выжало» сердце, из-за обратного поступления. В камере сердца, что находится выше больного клапана, возникает застой. При диастоле, или расслабленном состоянии сердечной мышцы, кровь переполняет нижележащую камеру.
Стеноз сосудов провоцирует то же самое состояние. При постоянном переполнении одной камеры приводит к нарушениям кровообращения, но сердце пластично и старается приспособиться к таким условиям работы. В результате, чтобы справиться с перегрузками, сердце наращивает толщину сердечной мышцы и увеличивает объем постоянно переполняющейся камеры. Это называется компенсированным пороком сердца.
Переразвитая и утолщенная сердечная мышца для своей работы в изменившихся условиях требует большей, чем обычно энергии и питания. Для этого ей требуется повышенное кровоснабжение. Если этого не происходит, то она слабеет, и развивается декомпенсированный порок сердца.
В зависимости от происхождения различают разные виды пороков сердца. Существующее деление насчитывает около 100 разных пороков сердца, поэтому классификация их достаточно сложна и объемна.
Виды
Пороки сердца могут быть врожденными и приобретенными
Основные виды пороков сердца бывают следующими:
- Врожденные пороки появляются в результате нарушения внутриутробного развития плода под влиянием различных факторов. Эти причины могут быть как внутреннего характера, так и внешнего. Вызвать такие патологии могут наследственные заболевания, изменения гормонального фона, экологическая обстановка, инфекционные болезни, влияние лекарств или токсинов и многие другие обстоятельства. Чаще всего врожденные пороки поражают правую половину сердца.
- Приобретенные пороки сердца чаще всего являются следствием перенесенных болезней, в числе которых ревматизм, атеросклероз, ишемическая болезнь сердца, повреждение миокарда, сифилис, другие заболевания. Возникнуть приобретенные пороки могут в любом возрасте.
По видам врачи часто выделяют следующие пороки:
- Простые – при них поражен только один клапан или сужено одно отверстие.
- Сложные – имеется сочетание двух или более нарушений, например, дефект клапана и сужение отверстия.
- Комбинированные, при которых имеется комбинация сразу нескольких дефектов и проблем в строении сердца и клапанов.
Классификация
Лечение патологии назначается в зависимости от типа дефекта
Так как видов и комбинаций пороков сердца очень много, существует классификация, распределяющая их в отдельные группы по разным признакам.
По локализации дефекта врожденные пороки делятся следующим образом:
- Пороки строения и функционирования клапанов (митрального, аортального, легочного и трикуспидального).
- Пороки, или дефекты межпредсердной и межжелудочковой перегородки – верхний, средний и нижний.
Незакрытые отверстия артериальных протоков, например, незаращение Боталлова протока. Обычно после рождения у ребенка это отверстие закрывается, но иногда это не происходит, и у ребенка развивается порок сердца. Чаще всего от этого страдают новорожденные девочки.
Приобретенные пороки чаще всего провоцируются болезнями и очень редко возникают после травм или повреждений сердца. К числу наиболее распространенных относятся следующие:
- Дефект двустворчатого клапана и левого предсердно-желудочкового отверстия.
- Поражение аортального клапана (чаще всего встречается при сифилисе сердца).
По внешним признакам все пороки можно разделить на следующие:
- «Белые», при которых венозная и артериальная кровь не смешивается, а ткани получают достаточное количество кислорода.
- «Синие», при которых венозная кровь смешивается с артериальной. В результате ткани организма страдают от острой нехватки кислорода, что проявляется синюшностью конечностей, губ и ушей.
В зависимости от интенсивности нарушения гемодинамики выделяются четыре степени:
- Небольшие изменения.
- Умеренные изменения.
- Выраженные изменения.
- Терминальные изменения.
Любые пороки несут потенциальную угрозу здоровью и жизни больного, поэтому требуют правильной диагностики и лечения.
Симптомы
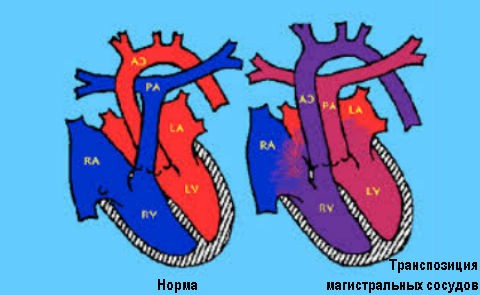
Транспозиция магистральных сосудов
Отличие порока сердца от аномалии развития сердца в том, что порок влияет на работу сердечно-сосудистой системы. Говоря простым языком, наличие порока затрудняет работу сердечно-сосудистой системы, приводя к сердечной недостаточности у пациента. Некоторые ВПС, такие как транспозиция магистральных сосудов, стеноз аортального клапана, коарктация аорты, синдром гипоплазии левого желудочка являются критическими. Это означает, что детки, родившиеся с такой патологией, нуждаются в оказании немедленной интенсивной терапии. В противоположном случае все может закончиться летальным исходом.
Некоторые ВПС, как например, двустворчатый аортальный клапан выявляется не сразу, а спустя много лет и десятилетий. Приобретенные пороки часто приводят к развитию сердечной недостаточности, которая в отсутствие лечения прогрессирует со временем. ВПС имеет свои явные признаки тогда, когда сердечная недостаточность выражена. Заподозрить о наличии врожденного порока сердца у грудничков могут первыми заметить новоиспеченные мамы, когда их смущает поведение малыша.
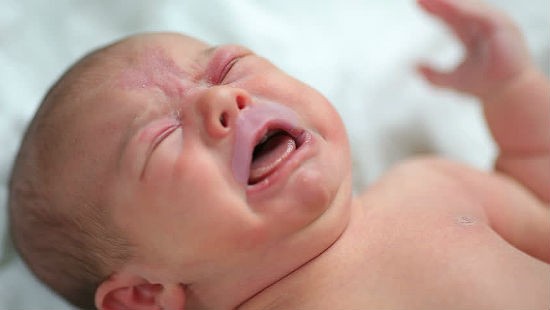
Посинение области носогубного треугольника при кормлении, натуживании, крике
Оно кажется каким-то необычным:
- Ребенок отказывается от груди, плохо сосет или прерывает кормление плачем и криком. Во время кормления у деток с наличием врожденного порока может синеть область носогубного треугольника.
- Посинение области носогубного треугольника при кормлении, натуживании, крике и другой нагрузке.
- Беспричинное похолодание ручек и ножек пи оптимальном температурном режиме.
- Плохой набор в массе и росте малыша. Заметное отставание по сравнению со сверстниками.
- Кряхтение при дыхании, раздувание ноздрей при дыхании.
- Выбухание или ощутимое ладонью дрожание в области грудной клетки малыша.
- Частые простудные заболевания у малыша.

Школьный период
Некоторые ВПС проявляют себя в более старшем возрасте. Чаще всего это школьный период, период полового созревания ребенка. В эти периоды на организм ребенка приходится максимум физической нагрузки, перестройка гормонального фона также дает свою нагрузку на сердечно-сосудистую систему. Дети могут жаловаться на повышенную утомляемость, потливость, неприятные ощущения в области сердца, сердцебиение, головокружение, обмороки. Первыми симптомами приобретенных пороков являются те, которые мы называем признаками сердечной недостаточности. Пациент долгое время может ходить с пороком и не предъявлять никаких жалоб, чувствовать себя абсолютно здоровым и крепким.
В это время приобретенный порок находится в стадии компенсации. Это значит, что сердечно-сосудистая система справляется со своей нагрузкой и сердечной недостаточности нет, либо она пока еще скрытая. Все симптомы, которые проявляются потом, как правило, связаны с физической нагрузкой. Они имеют свойство к прогрессированию с течением времени. Пациенты с приобретенными пороками сердца могут предъявлять жалобы на одышку, сердцебиение, боли в области сердца, головокружение, головные боли, обморочные состояния, тяжесть в правом подреберье, отеки. Эти симптомы неспецифичны. Более того, пациент может предъявлять жалобы на основное заболевание.
Клинические проявления
 Признаки врожденных пороков сердца в двух третях случаев незаметны сразу после рождения, лишь в одной трети состояние детей вскоре после появления на свет может быть очень тяжелым. Такие дети синюшны, у них одышка, они отказываются от еды и постоянно плачут. В большинстве случаев при врожденном пороке сердца история болезни начинается значительно позже периода новорожденности. Клиника ВПС отличается многогранностью и определяется структурными особенностями порока, степенью его компенсации организмом и возможными осложнениями. В течение ВПС выделяют 3 фазы или периода:
Признаки врожденных пороков сердца в двух третях случаев незаметны сразу после рождения, лишь в одной трети состояние детей вскоре после появления на свет может быть очень тяжелым. Такие дети синюшны, у них одышка, они отказываются от еды и постоянно плачут. В большинстве случаев при врожденном пороке сердца история болезни начинается значительно позже периода новорожденности. Клиника ВПС отличается многогранностью и определяется структурными особенностями порока, степенью его компенсации организмом и возможными осложнениями. В течение ВПС выделяют 3 фазы или периода:
- Адаптирование организма к имеющимся в нем нарушениям кровообращения. Компенсирование порока будет длиться в зависимости от тяжести этих нарушений. При незначительном врожденном пороке сердца симптомы обычно выражены слабо, при больших дефектах возникает аварийный вариант гипертрофического разрастания миокарда, легко переходящего потом в декомпенсацию.
- Фаза относительного благополучия – наступает примерно через 3 года. Этот период характеризуется уменьшением количества субъективных жалоб, улучшением общего состояния ребенка, физическая активность и уровень развития по возрасту при этом повышаются. Чем полнее дети компенсируют гемодинамические и газообменные нарушения, тем яснее выглядит улучшение.
- Декомпенсация – это заключительная стадия, характеризуется хронической сердечнососудистой недостаточностью, которая неизбежно наступает после истощения компенсаторных возможностей организма и сопровождается развитием дегенеративно-дистрофических процессов во внутренних органах. Скорому наступлению этой стадии способствуют различные инфекции, их осложнения, сопутствующие болезни.
В стадии декомпенсации дети жалуются на боли в области сердца, слабость и нехватку воздуха даже при минимальной физической нагрузке (ходьбе). В зависимости от вида порока может быть разная степень цианоза. Его появление обычно сопровождается признаками сгущения крови – в анализах крови будут признаки полицитемии (увеличение концентрации красных кровяных телец) и гипергемоглобинемия (завышенный показатель уровня гемоглобина). Признаками хронической недостаточности сердца у детей с ВПС являются отставание данных физического развития, постоянная слабость, бледность и синеватый оттенок кожи, отеки на ногах, изменение формы ногтевых пластинок по типу часовых стекол и фаланг по типу «барабанных палочек».
Клапан легочной артерии
Пульмональный клапан располагается между легочным стволом и правым желудочком и нужен для того, чтобы в диастолу не допускать тока крови из системы легочной артерии обратно в правый желудочек. Клапан состоит из трех полулунных створок: правой, левой и передней. Также в структуру данного клапана входят синусы, которые соответствуют створкам.
Недостаточность
Под недостаточностью данного клапана понимают его поражение, при котором створки не могут сомкнуться в полной мере, что приводит к регургитации крови. В том случае, если порок является изолированным, происходит компенсаторное увеличение правых отделов, что дает сердцу нормально работать в условиях повышенной нагрузки. При длительном течении заболевания и отсутствии лечения формируется недостаточность трехстворчатого клапана и правого желудочка.
Приобретенная форма пульмональной недостаточности очень долго протекает бессимптомно. Основные симптомы наблюдаются в стадию декомпенсации, когда больной предъявляет следующие жалобы:
- Утомляемость.
- Цианотичность кожных покровов.
- Затруднение дыхания.
- Дискомфорт в области сердца.
- Аритмии.
- Набухание вен шеи.
Со временем возможно появление периферических отеков, возникновение асцита, а также развитие патологий печени. Самыми частым осложнением данного заболевания является эмболическое поражение легочной артерии.
При проведении осмотра возможно выявление пульсации в области правых отделов сердца. Пальпаторное исследование может показать наличие дрожания грудной клетки. Аускультативно отмечается выраженный второй тон и слабый шум диастолического характера. Также для постановки данного диагноза необходимы следующие обследования:
- ЭКГ. Гипертрофические изменения в правых отделах.
- ФКГ. Выявление диастолических шумов.
- ЭхоКГ. Признаки обратного заброса крови в период диастолы, а также расширение фиброзных колец в легочной артерии.
- Рентген. Выявляется выбухание дуги легочной артерии, увеличение правого предсердия и желудочка. Также может усиливаться легочной рисунок.
Дифференциальную диагностику проводят с другими сердечными пороками, проявляющимися нарушениями в работе правых отделов, а также с беспричинным расширением легочной артерии.
Для лечения данного заболевания используются препараты из группы диуретиков, а также венозные дилататоры. Хирургическое лечение показано только при серьезных нарушениях гемодинамики. При этом проводится протезирование легочного клапана, а также устранение сопутствующих пороков. В послеоперационный период могут отмечаться эндокардиты, а также дегенерация протеза.
Стеноз
При данной патологии отмечается поражение исключительно створок клапана. Фиброзное кольцо при этом не затрагивается. Сами дефекты формируются в результате спаек, которые вносят ограничение в нормальное движение створок, не позволяя им раскрыться достаточным образом. Чаще всего встречается в комбинации с другими пороками, крайне редко – изолированно.
При легком протекании заболевания человек не предъявляет никаких жалоб. При декомпенсированном пороке сердца отмечаются следующие симптомы:
- Общая слабость и утомляемость.
- Одышка и боль в груди при физических нагрузках.
- Периферические отеки.
- Обмороки.
- Тахикардия.
- Центральный цианоз.
Жалобы пациента и сбор анамнеза играют большую роль, однако основную диагностическую значимость несут инструментальные исследования:
- ЭКГ. Смещение электронной оси сердца вправо, перегрузка правых отделов сердца.
- ФКГ. Ослабление второго тона в области легочной артерии, появление систолического шума.
- ЭхоКГ. Расширение правого желудочка и легочной артерии.
- Зондирование. Необходимо для измерения давления в правом желудочке и легочной артерии.
- Рентген. Увеличение сердечных границ вкупе с обеднением легочного рисунка. Расширение ствола артерии.
При стенозах легочной артерии, когда градиент давления превышает 50, в обязательном порядке проводится оперативное вмешательство. Выделяют несколько способов проведения операции:
- Балонная вальвулопластика. Наименее травматичная операция. Заключается в введении специального катетера в сосуд. На кончике этого катетера находится баллон, при раздувании которого происходит расширение суженного просвета клапана легочной артерии.
- Операции на открытом сердце. Хирургические вмешательства, проводимые через разрез грудной клетки, главный риск которого – формирование недостаточности легочного клапана.
Прогнозы и последствия
При своевременно проведенном хирургическом вмешательстве прогноз заболевания условно благоприятный. Кроме того, шансы на выздоровление зависят от тяжести порока и состояния других органов. Негативно влияет на прогноз наличие комбинированных пороков. «Синие» ВПС имеют худший прогноз, чем «белые».
То, сколько живут пациенты после операции, зависит от многих факторов, в том числе от того, насколько успешно прошла операция, от возраста, телосложения, сопутствующих заболеваний. Каждый человеческий организм индивидуален, поэтому, несмотря на медицинский прогноз, зачастую сложно предугадать продолжительность жизни пациентов.

Группы риска при ВПС
Порок сердца – серьезное заболевание. Его опасность и сложность лечения проистекают из уникальности и сложности строения самого сердца. Классификация проводится по таким признакам, как:
- время появления заболевания (врожденные, приобретенные);
- локализация (клапанные, дефекты желудочков и перегородок);
- по гемодинамике («белые», «синие»).
Причины возникновения болезни разнообразны. Врожденные пороки зависят от образа жизни матери и состояния окружающей среды. Приобретенные – от перенесенных человеком заболеваний (особенно ревматизма, атеросклероза, эндокардита).
За последние годы появились новые способы диагностики (пренатальные скрининги, кардиоскопия) и лечения (эндоваскулярная хирургия, биологические протезы клапанов). Медицинский прогноз больных зависит от успешности операции, образа жизни пациента, а также индивидуальных особенностей организма.
Лечение в послеоперационном периоде
В отделении интенсивной терапии проводится наблюдение за гемодинамикой после операции. Пациента подключают к непрерывному монитору и контролируют частоту сердечных сокращений, артериальное давление, дыхание.
С целью обезболивания вводятся аналгетики. Обязательно используется кислородная маска для дыхания. Капельно в подключичный катетер вводится питательный раствор, витамины, антибактериальные препараты для предотвращения пневмонии.
Дыхательные упражнения рекомендованы с третьего дня. Режим больного зависит от степени сложности перенесенной операции и определяется лечащим врачом.
При установке механического вида искусственного клапана с первых дней назначаются антикоагулянты непрямого действия (Фенилин, Варфарин). Дозировка подбирается на основании результатов определения протромбинового индекса. Его поддерживают на уровне 35–45%.
После выписки из стационара проверять протромбин придется не реже, чем раз в месяц. Кроме того, из пищи необходимо исключить продукты, богатые витамином К, поскольку он повышает свертываемость и снижает действие антикоагулянтов.
К таким продуктам относятся:
- зеленый чай,
- капуста (особенно брокколи),
- шпинат,
- бобовые,
- сыр,
- кофе,
- листовой салат.
Что такое порок сердца?
Каждый орган нашего тела создан, чтобы рационально действовать в системе, для которой он предназначен. Сердце относится к системе кровообращения, помогает движению крови и насыщаемостью её кислородом (О2) и углекислым газом (СО2). Наполняясь и сокращаясь, оно «проталкивает» кровь дальше, в крупные, а затем и мелкие сосуды. Если обычное (нормальное) строение сердца и его крупных сосудов нарушено – либо ещё до появления на свет, либо после рождения как осложнение болезни, то можно говорить о пороке. То есть порок сердца – это отклонение от нормы, мешающее продвижению крови, либо изменяющее её наполнение кислородом и углекислым газом. Конечно, в результате возникают проблемы для всего организма, более или менее выраженные и разной степени опасности.
Немного о физиологии кровообращения
Сердце человека, как и всех млекопитающих, разделено плотной перегородкой на две части. Левая перекачивает артериальную кровь, она ярко-красного цвета и богата кислородом. Правая – венозную кровь, она более тёмная и насыщена углекислым газом. В норме перегородка (её называют межжелудочковой) не имеет отверстий, а кровь в полостях сердца (предсердия и желудочки) не смешивается.
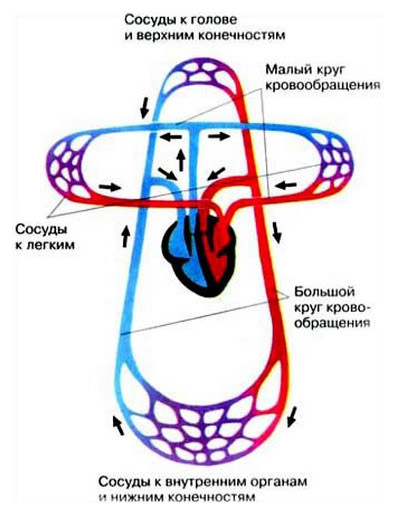
Венозная кровь от всего тела поступает в правое предсердие и желудочек, затем – в лёгкие, где отдаёт СО2 и получает О2. Там она превращается в артериальную, проходит левое предсердие и желудочек, по системе сосудов достигает органов, отдаёт им кислород и забирает углекислый газ, превращаясь в венозную. Дальше – снова в правую часть сердца и так далее.
Система кровообращения замкнута, поэтому её называют «круг кровообращения». Таких кругов два, в обоих задействовано сердце. Круг «правый желудочек – лёгкие – левое предсердие» называется малым, или лёгочным: в лёгких венозная кровь становится артериальной и передаётся дальше. Круг «левый желудочек – органы – правое предсердие» называется большим, проходя по его маршруту, кровь из артериальной снова превращается в венозную.
Функционально левое предсердие и желудочек испытывают высокую нагрузку, ведь большой круг «длиннее», чем малый. Поэтому слева нормальная мышечная стенка сердца всегда несколько толще, чем справа. Крупные сосуды, входящие в сердце, называются венами. Выходящие – артериями. В норме они совершенно не сообщаются между собой, изолируя потоки венозной и артериальной крови.
Клапаны сердца расположены как между предсердиями и желудочками, так и на границе входа и выхода крупных сосудов. Чаще всего встречаются проблемы с митральным клапаном (двустворчатый, между левым предсердием и желудочком), на втором месте – аортальный (в месте выхода аорты из левого желудочка), затем трикуспидальный (трёхстворчатый, между правым предсердием и желудочком), и в «аутсайдерах» – клапан лёгочной артерии, на выходе её из правого желудочка. Клапаны в основном и задействованы в проявлениях приобретённых пороков сердца.
Какие бывают пороки сердца?
Рассмотрим классификацию, по изложению адаптированную для пациентов.
- Врождённые и приобретённые – изменения в нормальном строении и положении сердца и его крупных сосудов появились либо до, либо уже после рождения.
- Изолированные и сочетанные – изменения либо одиночны, либо множественные.
- С цианозом (т.н.з “синий”) – кожа меняет свой нормальный цвет на синюшный оттенок, или без цианоза. Различают цианоз генерализованный (общий) и акроцианоз (пальцы рук и ног, губы и кончик носа, уши).
Недостаточность митрального клапана
Неполное смыкание створок – результат их воспаления и последствий в виде склероза (замены «рабочих» эластичных тканей на жёсткие соединительные волокна). Кровь при сокращении левого желудочка забрасывается в обратном направлении, в левое предсердие. В итоге нужна большая сила сокращений, чтобы «вернуть» кровоток в сторону аорты, и гипертрофируется (утолщается) вся левая часть сердца. Постепенно развивается недостаточность по малому кругу, а затем – нарушение оттока венозной крови из большого круга кровообращения, так называемая застойная недостаточность.
Признаки: митральный румянец (розовато – голубой цвет губ и щёк). Дрожание грудной клетки, ощущается даже рукой – его называют кошачье мурлыканье, и акроцианоз (синюшный оттенок кистей и пальцев стоп, носа, ушей и губ). Такие живописные симптомы возможны только при декомпенсированном пороке, а при компенсированном их не бывает.
Лечение и прогноз: в запущенных случаях, для профилактики недостаточности кровообращения, требуется замена клапана на протез. Пациенты живут долго, многие даже не подозревают о болезни, если она – в стадии компенсации
Важно вовремя лечить все воспалительные заболевания
Причины возникновения
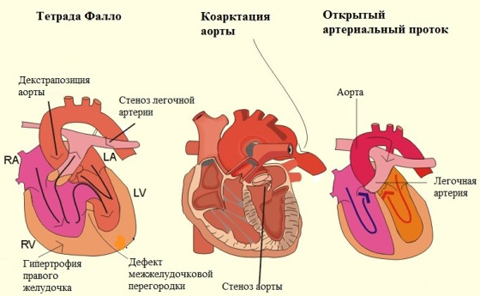
Этиология врожденных форм представлена различными хромосомными нарушениями. Также определенную роль играют экологические факторы. В том случае, если мама во время беременности болела краснухой, у ребенка выявляется следующая тройка синдромов:
- Катаракта.
- Глухота.
- Врожденные аномалии сердца. Чаще всего это может быть тетрада Фалло (комбинированный врожденный порок, в состав которого входят стеноз выходного тракта правого желудочка, , смещение аорты, гипертрофия правого желудочка).
- Помимо краснухи, влияние на эмбриональное развитие сердечно-сосудистой системы оказывают следующие инфекционные агенты:
- Вирус простого герпеса.
- Аденовирус.
- Цитомегаловирус.
- Микоплазма.
- Токсоплазма.
- Бледная трепонема.
- Листерия.
Этиология врожденных пороков достаточно широка. К ней можно отнести употребление беременной женщиной алкоголя и наркотических средств. Доказано тератогенное влияние на плод амфетаминов.
Несмотря на то что по наследству пороки не передаются, наличие в семейном анамнезе сердечно-сосудистых патологий повышает риск возникновения клапанных пороков сердца у детей. Также некоторые специалисты говорят о возможном развитии врожденного порока у следующих поколений при близкородственном браке.
Причиной чаще всего является острая ревматическая лихорадка. Помимо этого, этиология включает следующие заболевания:
- Атеросклероз.
- Сифилис.
- Аутоиммунные заболевания.
- Травмы сердца.
Методы лечения
Приобретенные пороки сердца развиваются не один день, на начальных стадиях в 90% протекают абсолютно бессимптомно и появляются на фоне серьезного органического поражения тканей сердца. Вылечить их полностью невозможно, но в 85% случаев удается сильно улучшить прогноз и продлить сроки жизни больного (10 лет для 70% прооперированных по поводу аортального стеноза).
Умеренные врожденные пороки сердца в 85% успешно излечиваются хирургическими методами, однако больной после операции до конца жизни обязан следовать рекомендациям лечащего врача-кардиолога.
Медикаментозное лечение малоэффективно, его назначают для устранения симптомов сердечной недостаточности (одышки, приступов сердцебиения, отеков, головокружения, приступов сердечной астмы).
https://youtube.com/watch?v=71u-_HiUKNE
Хирургические методы лечения
Хирургическое лечение врожденных или приобретенных пороков сердца осуществляют одинаково. Разница заключается лишь в возрасте пациентов: большинство детей с тяжелыми патологиями оперируют на первом году жизни, чтобы не допустить развития смертельных осложнений.
Больных с приобретенными пороками оперируют обычно после 40 лет, на стадиях, когда состояние становится угрожающим (стеноз клапанов или пропускных отверстий более чем на 50%).






