Симптомы рака мозга на ранних стадиях
Содержание:
Симптоматика
Симптомы опухоли возникают при нарушении кровообращения в головном мозге, из-за чего повышается внутричерепное давление. Это и вызывает общую симптоматику. Выраженность симптомов зависит от скорости размножения раковых клеток и месторасположения опухоли. В некоторых случаях даже микроскопическое новообразование вызывает серьезные симптомы, а большое образование может не сопровождаться клиническими проявлениями.
Неврологические симптомы могут свидетельствовать о различных заболеваниях. Одним из наиболее опасных заболеваний является новообразования в головном мозге. Если знать признаки опухоли, удастся вовремя диагностировать заболевание.
Головная боль
Одна из причин головной боли – это повышенное внутричерепное давление. Оно возникает из-за давления на ткани мозга увеличивающего новообразования. При этом боль не становится слабее при использовании болеутоляющих таблеток.
Боль может локализоваться в месте возникновения раковых клеток, а может распространяться по всей голове. Чаще всего она возникает в височной, затылочной или лобной области.
Головная боль при раке может быть совершенно разной:
- Боль усиливается утром и слабеет во второй половине дня.
- Возникает только во сне и сопровождается спутанностью сознания.
- Повышается при резком наклоне головы или кашле.
- Боль является пульсирующей, сопровождается онемением кожи лица и общей слабостью.
Головокружение
К характерным признакам заболевания также относится головокружение. Оно возникает в результате сдавливания мозжечка, поэтому возникает сбои в работе вестибулярного аппарата. У больного возникает ощущение, что он двигается в пространстве, несмотря на то, что он не передвигается.
Также может возникать иллюзия вращения предметов. Еще одним характерным симптомом является горизонтальный нистагм, представляющий собой непроизвольное подергивание глазных яблок.
Рвота
Бывает, если новообразование возникает в участках мозга, ответственных за рвотный рефлекс. Рвотные позывы чаще всего сопровождаются головной болью. При этом симптом не связан с приемом пищи, а рвота не вызывает облегчения. В некоторых случаях позывы к рвоте такие частые и сильные, что прием пищи становится невозможным.
Слабость организма
При росте новообразования нарушается кровообращение. Поэтому возникает сонливость, утомляемость, снижение иммунитета и повышение температуры тела. Данные симптомы наблюдаются при недостаточном или чрезмерном питании кровью тех или иных участков головного мозга.
Судороги
Чаще всего наблюдается в том случае, если новообразование растет медленно или является доброкачественным. Судороги представляют собой неконтролируемое напряжение мышц в конечностях или во всем теле. Перед судорогами может возникать галлюцинации, онемение конечностей или различные зрительные расстройства.
Психические нарушения
Галлюцинации и различные расстройства личности возникают нечасто. Как правило, пациент имеет ясное сознания. Однако различные расстройства поведения могут наблюдаться даже на начальной стадии опухоли. К ним относится:
- Агрессивность и раздражение.
- Нарушение памяти.
- Вялость.
- Сложность в сосредоточивании.
- Нарушение восприятия действительности.
На последних стадиях заболевания пациент может быть дезориентирован, полностью потерять память или даже страдать галлюцинациями.
Боязнь света
Если новообразование поражает участок мозга, отвечающий за зрительные функции, может наблюдаться не только нарушение зрения, но и светобоязнь. Это неприятное ощущение, которое характеризуется болезненностью глаз при ярком свете.
Прогноз
Доброкачественная опухоль при применении прогрессивных технологий удаляется радикально, и больной полностью излечивается. Если опухоль злокачественная, то невозможно добиться полного излечения. В ряде случаев прогноз заболевания зависит не от степени злокачественности, а от локализации опухоли и возможности ее тотального удаления. Сколько живут при раке головного мозга? У больных с первичными опухолями прогностическим критерием является гистологический диагноз. Очень неблагоприятный прогноз при глиобластоме, которая относится к 4 степени злокачественности и глиосаркоме, являющейся гистологическим вариантом глиобластомы. Продолжительность жизни без лечения составляет 3-4 месяца, а при лечении она увеличивается до 9 месяцев (по другим данным до 14 месяцев). Выживаемость при глиосаркоме зависит от возраста, объема операции и возможности проведения лучевого лечения.
Сколько живут после удаления? Если произошел рецидив после удаления, проведения лучевой терапии и химиотерапии, то прогноз неблагоприятный. В таких случаях пятилетняя выживаемость меньше 10%. При глиосаркоме, при мультиформной глиобластоме — один год, анапластической астроцитоме — три года, а при астроцитоме (высокодифференцированной) более 5 лет. Если у больного пилоцитарная астроцитома с ней живут более 10 лет, и она излечивается хирургическим путем.
Лечение
Не все паразитические клетки поддаются лечению. Главный метод избавления от опухоли – хирургическая операция по её удалению. Когда удаление новообразования хирургическим путём невозможно из-за угрозы жизни пациента, говорят, что опухоль неоперабельная. Такой диагноз врачи ставят по разным причинам:
- Место локализации паразитических клеток труднодоступно либо находится рядом с важными для жизни центрами, которые могут быть затронуты при удалении опухоли.
- Участие в процессе мозолистого тела либо сосудов.
- Удаление очага способно спровоцировать осложнения и быстрый рост метастазов.
- В голове расположено множество первичных очагов либо метастазы, которые после хирургического вмешательства начнут интенсивно развиваться.
Если новообразование сжимает важную часть головного мозга, возможно срочное хирургическое вмешательство с целью частичного удаления опухоли.
Если опухоль операбельная, в предоперационный период больному вводят гормональные и мочегонные препараты, чтобы уменьшить отёк. При необходимости пациент принимает медикаменты против судорог. Может понадобиться проведение лучевой терапии для ограничения опухоли от нормальных клеток и уменьшения её размера. Источник излучения вводится в мозг (стереотаксический метод) либо расположен удалённо.
В случаях, когда новообразование вызывает затруднения прохождения крови, осуществляется шунтирование – создание альтернативного пути прохождения крови с помощью специальных трубочек.
Операция по удалению патологии головного мозга проводится подобными способами:
- С помощью скальпеля – наиболее распространённый традиционный метод.
- При помощи ультразвука. Под действием звука высокой частоты новообразование дробится на частицы, которые затем удаляют. Этот метод применяется только в случаях с доброкачественной опухолью.
- Лазерное излучение: высокая температура способствует удалению паразитических клеток.
- Радио-ножом. Специальный кибер-нож помогает остановить кровотечение и удалить образование с помощью гамма-лучей, не оставив шрамов и надрезов.
Через 15-20 дней после резекции при необходимости проводят лучевую терапию удалённого типа. Это происходит, когда опухоль удалили не полностью, и остались частицы или имеются метастазы. Пациент проходит от 10 до 30 сеансов по 1-3 Грея. Процедура тяжело переносится организмом, поэтому больному дополнительно приписывают обезболивающие и противорвотные препараты. В некоторых случаях лечение не обходится без химиотерапии.
В случаях, когда приходится обходиться без операции, чтобы продлить или облегчить жизнь пациенту, заболевание приходится лечить альтернативными методами.
Химиотерапия
Заключается во введении в организм медикаментов, которые выборочно воздействуют на патологические клетки. Для её проведения необходимо знать точный иммунногистотип новообразования.
Курс длится от 10 до 20 дней, препарат вводится раз в 2-3 дня. Больному дополнительно прописывают курс лекарств с целью облегчить переносимость химических веществ организмом, а также обезболивающие и противорвотные препараты, чтобы избавить от побочных действий.
Радио- или лучевая терапия
Когда опухолевые клетки удалить невозможно, болезнь лечат при помощи радиохирургии. Врачи облучают патологию и метастазы с помощью направленных гамма-лучей. Для этого предварительно создаётся 3D модель головного мозга и новообразования.
В случаях, когда опухоль образовалась вторично, проводится удалённое облучение поверхности головы, но с меньшей дозировкой. После процедуры у больного выпадают волосы.
Выпадение волос после лучевой терапии
Криохирургия
Заключается в воздействии низких температур на паразитирующие клетки. Ткань замораживают криоаппликатором либо используют специальный зонд, вводимый внутрь.
Криохирургия применяется в следующих случаях:
Новообразования расположены в жизненно важной зоне.
Глубокое расположение метастазов.
Опухоль относится к неоперабельным.
Фрагменты патологических клеток соединены с оболочкой мозга.
Пациент пожилой.
Симптомы заболевания
Первые признаки опухоли головного мозга неприметны, их часто путают с симптомами невроза, гипертонии, вегетососудистой дистонии. К таковым относят:
- постоянно повышенное внутричерепное давление;
- беспричинная рвота;
- хроническая усталость;
- движения теряют чёткость, простые действия вызывают затруднения, координация нарушена;
- из поля зрения выпадают целые участки;
- рассройство памяти;
- нарушение чувствительности кожи, немеют конечности;
- припадки, судороги, потери сознания;
- проблемы с речью, неспособность произнести целое предложение, заикание;
- боль в голове.
Под такие симптомы подходит множество недугов: эпилепсия, мигрень, депрессия, простая усталость, – зачастую именно так считает обычный человек. Он игнорирует все неприятные моменты, заглушает боль обезболивающими препаратами, пьёт успокоительные отвары. Тем временем болезнь захватывает новые клетки, территории, нещадно губя здоровье.
В зависимости от дислокации очага симптомы опухоли мозга также будут разниться:
- При поражении лобных долей появляется нарушение движений, теряется возможность выполнять простейшие действия: ходить, вставать, лежать. Речь затруднена, наблюдается заикание, на более поздних этапах больной утрачивает способность говорить.
- Если очаг заболевания расположен в височных долях, то его можно распознать по галлюцинациям, бредовым видениям. Человек теряет вкус к еде, обоняние нарушено, очень часто возникают слуховые галлюцинации.
- Расположение опухоли в теменной части провоцирует проявление онемения рук, ног, пальцев, некоторых участков тела. Пациент не может ощущать вещи на ощупь.
- Опухоли, проявившиеся в затылочных областях, дают о себе знать видениями, галлюцинациями, уменьшается угол зрения, проявляется дальтонизм.
- Опухоль в продолговатом теле сказывается припадками, нарушением дыхания, судорогами, остановкой дыхания во сне. Некоторые учёные выдвинули версию, что довольно сильный, ревущий храп является признаком отёка данного отдела мозга.
- При поражениях мозжечка проявляется косоглазие, нарушения при движении, косая походка, пошатывание. Больной откидывается назад во время ходьбы. Поза Ромберга не выполняется, пациент заваливается в сторону. Также неуверенно выполняются указательные жесты, человек теряется в пространстве.
Симптомы опухоли головного мозга на ранних стадиях проявляются слабо. Основным показателем, прежде всего, является боль. Именно она сигнализирует о неприятных, фатальных изменениях в голове
Особое внимание нужно обратить на болевые моменты в утренние часы. Наличие опухоли в голове способствует застою жидкости в тканях, повышению давления
Обычно такое происходит после длительного ночного отдыха. Тревожным симптомом является рвота. Она никак не связана с просроченной пищей, отравлением, проявляется во время болевых приступов. Важный момент – изменения глазного дна: капилляры, вены расширены, глазное яблоко испещрено сетью расширенных сосудов. Головокружение, слабость, утомляемость вкупе с предыдущими признаками являются показателем опухолевых проявлений.
Кроме первичных признаков опухоли мозга, возникает неадекватное поведение человека. Из памяти выпадают целые куски жизни, однако больной уверен, что их не происходило вообще. Забываются важные даты, имена, названия элементарных бытовых вещей. На первых порах забывчивость провоцирует раздражительность, проявляется лёгкая агрессия. Некоторые больные испытывают постоянную потребность во сне.
Маленькие дети, к сожалению, также подвержены ужасному недугу, однако не могут сообщить взрослым, что их так беспокоит. У новорожденных и грудничков признаком болезни служит вздувшийся, пульсирующий родничок. Ребёнок очень капризен из-за болей, тянет ручки к голове, ушкам, глазам, плохо засыпает. Внешним осмотром замечается сеть из тонких вен, оплетающая головку малыша. Явно заметны косоглазие, судороги. Швы черепа расходятся под давлением отёка.
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ
При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии)
Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.

Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта.
МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.
Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Диагностика
В первую очередь, чтобы выявить опухоль, пациента осматривает невролог. Он проверяет рефлексы, функции вестибулярного аппарата, качество слуха, зрения. После этого врач направляет к другим медспециалистам: отоларингологу и офтальмологу для осмотра глазного дна и проверки слуха. Затем, чтобы выявить очаг судорожной готовности и установить уровень его активности, проводится электроэнцефалография. Дальнейшая диагностика включает в себя уточнение размеров и локализации новообразования. Для этого существует четыре основных методики:
- МРТ – магнитно-резонансная томография. Наиболее распространённый способ, применяется к пациентам, у которых отсутствуют металлические частицы в организме. Процедура позволяет определить, как выглядит новообразование.
- Двухфотонная эмиссионная томография. Используется для точного определения размеров опухоли.
- Компьютерная томография. При наличии противопоказаний и невозможности выполнения МРТ прибегают к этому методу.
- Ангиография. Помогает изучить сосуды, питающие новообразование. Для этого в кровь вводят контрастную субстанцию, которая окрашивает капилляры.
Эти методы дают только неточное обобщенное представление о строении новообразования. Для его точного определения и составления прогноза выживаемости и плана лечения необходимо применение биопсии. Биопсия материала производится в ходе операции повышенной сложности, выполнять которую должен опытный нейрохирург. Перед проведением иссечения создаётся 3-D модель головного мозга, на которой видно, как расположена опухоль, чтобы ввести зонд точно в нужную часть.
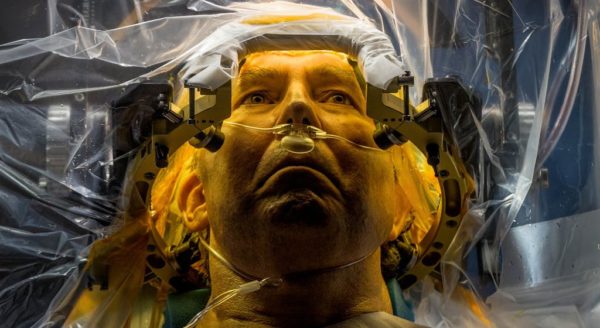 Операция на мозге
Операция на мозге
После окончательной постановки диагноза больной в обязательном порядке подлежит госпитализации. Производят картирование опухоли для установки порядка расположения генов, затем назначают лекарственные препараты и повторно отправляют пациента на МРТ либо компьютерную томографию.
Профилактика
Говорить о профилактике такого недуга довольно сложно, ведь специалистами еще даже не до конца выявлены основные причины возникновения новообразований в голове. Единственное, что известно достоверно – если ресурс истощен, организм может сдаться под любым заболеванием. Говоря о заболеваниях печени и легких, то здесь пагубное влияние оказывает нездоровая пища и злоупотребление алкоголем, а также табачными изделиями. В случае с мозгом самое негативное влияние оказывают стрессы и недостаток сна. Если добавить в список лечение лекарствами без консультации у специалиста и злоупотребление веществами, которые помогают побороть усталость (энергетики и прочее), то в итоге получаем целый «букет» недуг, которые могут атаковать головной мозг.
Гарантировать непоколебимое здоровье сегодня не получится даже в том случае, если сильно постараться. Но одно нужно знать и выполнять – бережно относится к своему здоровью и не игнорировать обследования у специалистов.
Причины опухолей
У детей основной причиной возникновения опухолей является нарушение строения генов, ответственных за правильное формирование нервной системы, или появление одного или нескольких патологических онкогенов, которые отвечают за контроль над жизненным циклом клеток, в структуре нормальной ДНК. Такие аномалии могут иметь врожденное происхождение, могут также появляться в незрелом еще мозге (ребенок рождается с еще не полностью сформированной, «готовой» нервной системой).
Врожденные изменения возникают в таких генах:
- NF1 или NF2. Это вызывает синдром Реклингаузена, который в ½ случаев осложняется развитием пилоцитарной астроцитомы;
- АРС. Его мутация приводит к синдрому Тюрко, а он – к медуллобластоме и глиобластоме – злокачественным опухолям;
- РТСН, чье изменение приводит к болезни Горлина, а она осложняется невриномами;
- Р53, связанным с синдромом Ли-Фраумени, который характеризуется появлением различных сарком – злокачественных неэпителиальных опухолей, в том числе и в головном мозге;
- некоторых других генов.
Основные изменения затрагивают такие белковые молекулы:
- гемоглобин – белок, переносящий кислород к клеткам;
- циклины – белки-активаторы циклин-зависимых протеинкиназ;
- циклин-зависимые протеинкиназы – внутриклеточные ферменты, которые регулируют цикл жизни клетки от рождения до гибели;
- E2F – белки, ответственные за контроль клеточного цикла и работу тех протеинов, которые должны подавлять опухоли. Они также должны следить, чтобы вирусы, содержащие ДНК не изменяли ДНК человека;
- факторы роста – протеины, которые дают сигнал расти той или иной ткани;
- белки, которые «переводят» язык поступающего сигнала в язык, понятный органеллам клетки.
Доказано, что изменениям подвергаются в первую очередь те клетки, которые активно делятся. А у детей таких гораздо больше, чем у взрослых. Поэтому, опухоль мозга может быть активирована даже у новорожденного малыша. А если клетка накопит много изменений в собственном геноме, угадать, с какой скоростью она будет делиться и какие у нее потомки появятся, невозможно. Так доброкачественные опухоли (например, глиома – наиболее распространенное образование головного мозга) могут при неконтролируемых мутациях составляющих их клеточных структур, перерождаться в злокачественные (глиома – в глиобластому).
Пусковые факторы появления опухолей мозга
Когда в головном мозге есть предрасположенность к появлению опухоли, или имеется снижение скорости восстановления повреждений, то спровоцировать (а у взрослых – изначально вызвать) появление опухоли могут:
- ионизирующее излучение;
- электромагнитные волны (в том числе от обильной связи);
- инфракрасное излучение;
- воздействие газа винилхлорида, который нужен при изготовлении вещей из пластмассы;
- пестициды;
- ГМО в продуктах питания;
- вирусы папилломатоза человека 16 и 18 типов (диагностировать их можно по ПЦР крови, а их лечение заключается в поддержке иммунитета на хорошем уровне, в чем помогают не только лекарства, но и закаливание, и растительные фитонциды, и овощи в рационе).
Факторы риска опухолей
Больше шансов «заполучить» образование в полости черепа у:
- мужчин;
- лиц возрастом до 8 лет или 65-79 лет;
- ликвидаторов ЧАЭС;
- тех, кто постоянно носит мобильный телефон возле головы или разговаривает по нему (даже через устройство hands-free);
- работающих на токсичном производстве, когда происходит контакт с ртутью, продуктами нефтеперегонки, свинцом, мышьяком, пестицидами;
- если производилась трансплантация органов;
- ВИЧ-инфицированных;
- получавших химиотерапию по поводу опухоли любой локализации.
То есть, будучи осведомленным в плане факторов риска, вы, если считаете, что их у вас или ребенка достаточно, можете поговорить с невропатологом и получить у него направление на магнитно-резонансную (МРТ) или позитронно-эмиссионную томографию (ПЭТ) головного мозга.
Лечение опухоли головного мозга
Можно ли вылечить данное заболевание? Доброкачественные опухоли полностью излечиваются после оперативного удаления. В остальных случаях эффективность лечения зависит от ранней диагностики, степени злокачественности и локализации опухоли, поскольку от этого зависит возможность ее полного удаления. При операбельных опухолях основным является хирургический метод лечения.
Удаление опухоли головного мозга. Оно должно быть максимально радикальным, но полное удаление некоторых опухолей возможно только в 50-60%. Например, гемангиоперицитомы имеют развитую сосудистую сеть, и кровопотеря при операции опасность составляет. Учитывая это, выполняется предоперационная эмболизация сосудов или предоперационная лучевая терапия, которая тоже уменьшает кровоснабжение. Инфильтративный рост глиомы и близость важных в функциональном отношении структур также очень ограничивают (и даже исключают) возможность радикального удаления. Применяя комбинированные методы воздействия, стремятся максимально радикальному уничтожению опухоли, поскольку от этого зависит продолжительность жизни больного. Если удаление произведено неполностью, рост новообразования продолжается и приходится прибегать к повторному вмешательству. Значительное уменьшение объема опухоли позволяет предупредить развитие внутричерепной гипертензии и уменьшить неврологическую симптоматику и сдавление структур мозга опухолью.
Лучевая терапия
Важное место в лечении опухолей, особенно при рецидивах и неполном удалении занимает лучевая терапия. Ее применяют даже во время операции (интраоперационная лучевая терапия) для устранения остатков ткани опухоли
Без гистологического диагноза лучевую терапию не назначают, поскольку не все опухоли чувствительны к лучевому воздействию. Тщательно подбираются источник и параметры, позволяющие разрушить опухоль. Значительно реже в лечении применяется интраоперационная криодеструкция.
Химиотерапия. Химиотерапевтические средства эффективны в комплексе с лучевой терапией и удалением опухоли. Обязательным перед назначением химиопрепаратов является гистологическое определение типа опухоли. Химиотерапия при глиобластомах почти неэффективна, а при бластических опухолях имеет большое значение. Для снижения общетоксического действия химиопрепарата иногда он вводится локально в место удаленной опухоли. При лечении глиобластомы выполняют максимальную резекцию и внешнюю лучевую терапию, а потом применяют химиотерапию (Темозоломид-Тева или Темодал 6 месяцев). Препарат Тайверб (противоопухолевый препарат) показал небольшой результат при лечении метастазов головного мозга.
Таргетная или «молекулярно-прицельная» терапия. Глиобластома — это высоковаскуляризированная опухоль, поэтому целесообразно применение бевацизумаба (препарат Авастин), который является рекомбинантным моноклональным антителом, подавляющим образование новых сосудов в опухоли. При рецидивирующей глиобластоме эффективна комбинация Авастин + Ломустин (химиопрепарат).
Ознакомившись с основными методами терапии опухолей, нужно отметить, что лечение народными средствами неэффективно.
Доктора
специализация: Нейрохирург

Мельников Юрий Григорьевич
2 отзываЗаписаться
Подобрать врача и записаться на прием
- Химиопрепараты: Темозоломид-Тева, Винкристин, Ломустин, Нидран, Доксирубицин, Мюстофоран, Цисплатин, Натулан.
- Моноклональные антитела: Ависта.






