Причины снижения уровня лейкоцитов в общем анализе крови
Содержание:
Что такое агранулоцитоз и нейтропения
Агранулоцитоз — это уменьшение количества циркулирующих гранулоцитов (зерен лейкоцитов) в периферической крови. Хотя гранулоциты также включают эозинофилы и базофилы, наиболее важными считаются нейтрофилы, поэтому нейтропения является синонимом агранулоцитоза.
Нейтрофилы — самые важные клетки в борьбе организма с микроорганизмами, поэтому когда их количество уменьшается, человек становится уязвимым для различных инфекций.
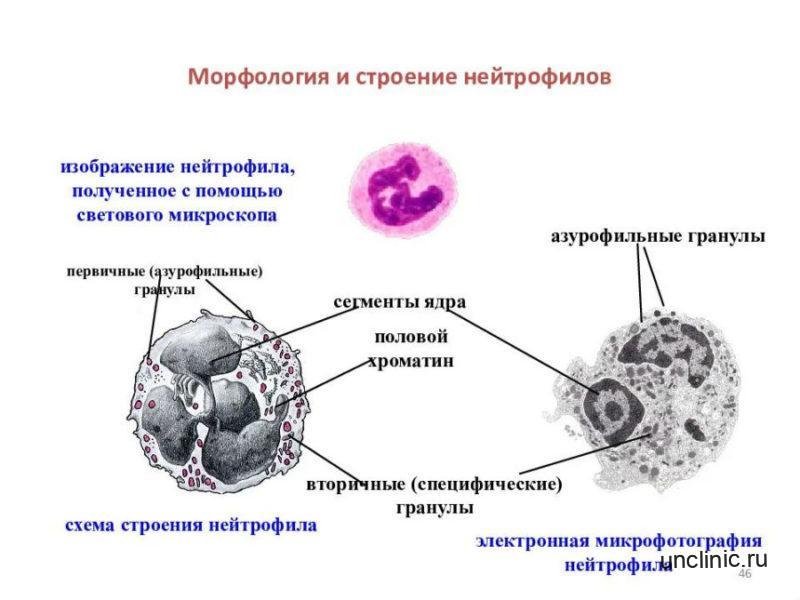
Морфология и строение нейтрофилов
Нейтропения делится на формы:
- легкая — 2,0-1,0 х 109 / л нейтрофилов;
- умеренная — 1,0-0,5 х 109 / л нейтрофилов;
- тяжелая — 0,5-0,1 х 109 / л нейтрофилов;
- очень тяжелая форма — менее 0,1 х 109 / л нейтрофилов.
Информация о нейтропении
Нейтропения — это состояние, при котором снижено количество нейтрофилов (разновидность белых кровяных клеток) в вашей крови. Нейтропения часто возникает после определенных видов лечения рака.
Нейтрофилы помогают вашему организму бороться с инфекцией. При нейтропении у вас повышенный риск возникновения инфекции. Повышение температуры до 100,4 °F (38,0 °C) и выше обычно является первым признаком развития инфекции. Для предотвращения развития инфекции вы должны следовать указаниям этого материала до тех пор, пока количество нейтрофилов не станет нормальным.
Следите за любыми признаками инфекции, перечисленными в этом материале.
Если у вас появились какие-либо признаки или симптомы инфекции, позвоните своему врачу или медсестре/медбрату. Обязательно измеряйте температуру перорально (во рту) в соответствии с указаниями вашего врача или медсестры/медбрата. Сообщите вашему врачу или медсестре/медбрату, если ваша температура поднялась до 100,4 °F (38 °C) или выше.
Симптомы
Собственных специфических проявлений нейтропения не имеет. Клиника связана с заболеванием, вызвавшим понижение гранулоцитов, либо инфекцией, которая развилась из-за снижения иммунитета. Длительность и тяжесть протекающей болезни будет зависеть от этиологического фактора, формы и длительности нейтропении.
Легкая степень обычно протекает бессимптомно, но возможны эпизоды вирусной или бактериальной инфекции, хорошо поддающейся стандартной терапии.
При средней степени тяжести отмечаются частые рецидивы гнойной инфекции. Ослабление защитных сил организма приводит к частым ОРВИ, ангинам и другим острым заболеваниям вирусной или бактериальной природы возникновения.
Тяжелая форма – агранулоцитоз – характеризуется язвенно-некротическими процессами, тяжелыми вирусными, грибковыми или бактериальными поражениями, симптомами интоксикации. Повышается риск развития сепсиса и смертности за счет неадекватно подобранной терапии.
Если у пациента абсолютное число циркулирующих в крови нейтрофилов понижается ниже 500 или показатель абсолютного количества гранулоцитов меньше 1000 кл/мкл, развивается фебрильная нейтропения. Ее ранними манифестными проявлениями является фебрильная температура тела (39–40%). Лихорадка сопровождается потливостью, тахикардией, тремором, резкой слабостью, артралгиями, бледностью, гипотензией вплоть до развития сердечно-сосудистого коллапса либо шока.
Иммунный агранулоцитоз проявляется язвенно-некротическими процессами слизистой глотки и полости рта (стоматитом, фарингитом, гингивитом, ангиной) и связанными с ними симптомами. Некроз может наблюдаться на мягком или твердом небе, язычке. Состояние усугубляется региональным лимфаденитом, умеренной спленомегалией и гепатомегалией.
Для миелотоксического агранулоцитоза характерен умеренно выраженный геморрагический синдром с появлением синяков на теле, кровоточивостью десен, гематурией, носовыми кровотечениями.
При локализации воспалительно-язвенного процесса в легких возникает фиброзно-геморрагическая пневмония, итогом которой может стать развитие гангрены легкого или абсцессов. Подкожные абсцессы, панариции возникают при поражении кожных покровов. Некротическая энтеропатия с симптомами в виде тошноты и рвоты, не зависящих от приема пищи, острой боли в животе, запоров, атонии кишечника, возникает, когда язвенный процесс поражает тонкий кишечник.
Тяжелая наследственная нейтропения – синдром Костмана – уже в первый год жизни приводит к постоянным бактериальным инфекциям, склонным к рецидивированию. Клиническая картина различна: от множества гнойников на теле, до частых тяжелых пневмоний. Малыши с нейтропенией Костмана входят в группу риска по заболеваемости миелопластическим синдромом или миелобластным лейкозом.
Осложнения нейтропении:
- перитонит;
- перфорация кишечника, мочевого пузыря, мягкого неба, влагалища (зависит от месторасположения процесса);
- сепсис;
- гангрена легкого;
- острый гепатит;
- абсцессы;
- медиастинит.
Диагностика
Главное исследование, направленное на определение уровня нейтрофилов, – клинический анализ крови с лейкоцитарной формулой. Если анализ делается «вручную», т. е. подсчет всех показателей производится лаборантом с помощью микроскопа, то определяется и вписывается в бланк абсолютное число лейкоцитов, а базофилов, эозинофилов, миелоцитов, палочкоядерных, сегментоядерных нейтрофилов и других – относительное.
Удобнее, когда анализ делался с помощью автоанализатора. В этом случае производится автоматический подсчет как абсолютных, так и относительных величин (процентов).
Для определения точной причины нейтропении, а также локализации очага требуется ряд других исследований:
- биопсия костного мозга с последующей миелограммой;
- анализ с подсчетом титра антигранулоцитарных антител к цитоплазме нейтрофилов;
- трехкратные посевы крови на стерильность;
- биохимический анализ крови;
- ПЦР-диагностика;
- анализ на определение антител к вирусам гепатита (HBsAg, Anti-HAV-IgG и т. п.);
- иммунограмма;
- цитологическое, микробиологическое, культуральное исследование;
- анализ кала на выявление патогенных энтеробактерий.
Подбор методов обследования пациента производится относительно заболевания. Может потребоваться бактериологические исследования мокроты, мочи, рвотных масс или других биологических жидкостей человека, а также рентген легких, МРТ или КТ различных органов и так далее.
Профилактика нейтропении
Существует огромное количество медицинских препаратов, способствующих профилактике данного заболевания, однако, их назначение целесообразно только если имеет место очаг бактериальной инфекции. Применение профилактики возможно также и при очевидной нейтропении и лихорадки, даже если не удалось выявить очага инфекции.
Если у пациента рецидивы приобрели перманентный характер, то оптимально будет проведение профилактических мер триметопримом / сульфометаксазолом
Но важно знать, что дозы, длительность курса, эффективность и безопасность данного метода еще не изучены досконально
Существует перечень достаточно сильных препаратов, которые хотя и вылечивают данное заболевание, но имеют ряд негативных действий. По этой причине их назначение и применение оправдано только тогда, когда другие препараты и методы лечения не дали должного результата. Обо всех этих нюансах можно узнать у своего лечащего врача, который имея соответствующее образование и опыт, назначит грамотное лечение.
Все родители водят своих детей в поликлинику сдавать кровь. Мамы и папы знают, что лаборанты исследуют состав крови на количество гемоглобина , на определение количества других кровяных клеток, функции и предназначение которых так и остаются для пациентов большой загадкой. А потому диагноз, который иногда ставят после исследования крови ребенка, — нейтропения — вызывает ужас и массу вопросов. Об этом рассказывает известный детский врач Евгений Комаровский.
Нейтропения у детей — это снижение в крови определенного вида лейкоцитов (клеток, участвующих в иммунных процессах). Эти лейкоциты являются самыми многочисленными и называются нейтрофилами. Они созданы природой для борьбы с бактериями, вызывающими самые различные заболевания. Вырабатываются эти клетки-защитники костным мозгом, после чего поступают в кровь и приступают к «патрулированию» организма, которое длится 6 часов. Если за это время они находят бактерию, с которой надо бороться, начинается процесс ее уничтожения. Если не находят, их на посту сменяет новая порция нейтрофилов. Когда возникает дефицит этих клеток, ребенок становится наиболее уязвим перед разными заболеваниями.
Отвечает врач-педиатр Соловьева Екатерина Александровна
У детей меняется лейкоцитарная формула в зависимости от возраста. В грудном и раннем возрасте преобладает количество лимфоцитов над количеством нейтрофилов
Именно в этом возрасте анализ крови ребенка находится под пристальным вниманием педиатра ввиду того, что на данный период приходится большое количество введений вакцин, предусмотренное национальный календарем прививок. Для подсчета абсолютного количества нейтрофилов нужно выяснить общее количество лейкоцитов (WBC), процентное содержание нейтрофилов (NEU), перемножить данные показатели и полученное число умножить на 1000
Для подсчета абсолютного количества нейтрофилов нужно выяснить общее количество лейкоцитов (WBC), процентное содержание нейтрофилов (NEU), перемножить данные показатели и полученное число умножить на 1000.
Нижняя граница нормы содержания нейтрофилов у детей в возрасте от 2 недель до 2 лет – 1000, у детей старше 2 лет и взрослых – 1500. Различают степени снижения нейтрофилов:
- 1000-1500 нейтропения легкой степени
- 800-1000 нейтропения средней степени
- 500-800 нейтропения тяжелой степени
Данная классификация приведена для детей старшего возраста, для детей младше двух лет справедливы цифры ниже на одну треть. Нейтрофилы — клетки, «ответственные» за борьбу с бактериальной инфекцией, при снижении количества этих клеток иммунная система более уязвима, хотя все намного сложнее, чем это можно описать в данном случае.
Нередко встречается ситуация, когда педиатр откладывает вакцинацию по причине того, что у ребенка снижено количество нейтрофилов, ставит диагноз «Нейтропения неясного генеза».
Существуют разные варианты дальнейшего развития событий:
- врач делает запись о медицинском отводе от вакцинации на определенный период;
- врач настаивает на необходимости в консультации гематолога/иммунолога;
- врач самостоятельно назначает ребенку прием медикаментов с целью «нормализовать» количество нейтрофилов;
- врач решает отслеживать динамику изменений лейкоцитарной формулы и т.д.
Следует справедливо отметить, что среди вышеперечисленных мероприятий нет верных или неверных решений, любая ситуация должна оцениваться индивидуально.
Нейтропения может быть вызвана приемом некоторых медикаментов, может являться симптомом заболевания крови, которые встречаются достаточно редко, большинство же случаев нейтропении является доброкачественной нейтропенией детского возраста, которая может длиться в течение 3-5 лет, требует наблюдения, но не требует лечения. В случае развития инфекционных заболеваний требует особого внимания педиатра в плане лечения.
Доброкачественная нейтропения это состояние, которое обычно не приводит ни к каким последствиям в иммунной системе или системе крови, термин «доброкачественная» как раз означает то, что у данного вида нейтропении благоприятное течение
Родителям ребенка с доброкачественной нейтропенией детского возраста важно помнить о необходимости регулярного посещения врача-педиатра (1 раз в 1 мес.) и гематолога (1 раз в 3 мес.). Врач снимает ребенка с диспансерного наблюдения при стойком повышении уровня нейтрофилов до нормальных значений в течение 1 года
Доброкачественная нейтропения не требует лечения, нет лекарственных средств с доказанной эффективностью, способствующих повышению уровня нейтрофилов; в остальных случаях тактику ведения пациента определяет врач-гематолог, при необходимости – врач-иммунолог.
Нейтропения легкой степени не является противопоказанием для вакцинации, то есть при абсолютном содержании нейтрофилов более 1000 в мкл должна проводиться в плановом порядке, но следует воздержаться от введения живых вакцин, например, таких, как комбинированная вакцина против кори, краснухи и паротита.
Соловьева Екатерина АлександровнаВрач-педиатр, аспирант кафедры педиатрии РМАПО
_______
Внимание: данный ответ доктора является ознакомительной информацией. Не заменяет очной консультации с врачом. Самолечение лекарственными препаратами не допускается
Самолечение лекарственными препаратами не допускается.
Расшифровка анализа крови на нейтрофилы
Норма
Нормальное содержание нейтрофилов в общем анализе крови у взрослых составляет 45-70% от общего содержания всех лейкоцитов или 1,8-6,5×109/л. У детей норма нейтрофилов в крови зависит от возраста. У ребенка первого года жизни она составляет 30-50% или 1,8-8,4×109/л, до семи лет – 35-55% или 2,0-6,0×109/л, до 12 лет – 40-60% или 2,2-6,5×109/л.
При этом в общем количестве нейтрофилов норма сегментоядерных форм составляет 40-68%, палочкоядерных форм – 1-5%.
Повышенные значения
Повышение количества нейтрофилов (нейтрофилез) является специфической формой защиты организма от проникновения инфекции и развития воспалительного процесса. Обычно нейтрофилез сочетается с лейкоцитозом (повышение числа лейкоцитов), при этом увеличение количества палочкоядерных нейтрофилов указывает на развитие бактериальной инфекции в организме.
Незначительное повышение содержания нейтрофилов в крови наблюдается при чрезмерной физической нагрузке, сильных психоэмоциональных напряжениях, после сытной еды, при беременности.
Но значительное увеличение количества нейтрофилов в анализе крови может указывать на развитие следующих патологий:
- умеренный или локализованный воспалительный процесс (уровень нейтрофилов в крови повышается до 10,0×109/л);
- обширный воспалительный процесс в организме (уровень нейтрофилов в крови повышается до 20,0×109/л);
- генерализованный воспалительный процесс, например, при сепсисе стафилококковой этиологии (уровень нейтрофилов в крови повышается до 40,0-60,0×109/л);
Состояние, при котором в крови появляются незрелые формы нейтрофилов (миелоциты, промиелоциты), увеличивается количество палочкоядерных и юных форм, называют сдвигом лейкоцитарной формулы влево. Такое состояние наблюдается при особо тяжелых и обширных инфекционных процессах, в частности при гнойных инфекциях.
Пониженные значения
Понижение нейтрофилов в анализе крови (нейтропения) указывает на функциональное или органическое угнетение кроветворения в костном мозге. Еще одной причиной нейтропении может быть активное разрушение нейтрофилов под действием токсических факторов, антител к лейкоцитам, циркулирующих иммунных комплексов. Обычно снижение уровня нейтрофилов наблюдается при ослаблении иммунитета организма.
Специалисты различают нейтропению врожденную, приобретенную и невыясненного происхождения. Хроническая доброкачественная нейтропения нередко встречается у малышей до года жизни. Такое состояние в норме может быть у деток до двух-трех лет, после чего данный показатель крови должен нормализоваться.
Чаще всего понижение нейтрофилов в анализе крови наблюдается при следующих заболеваниях и состояниях:
- вирусные инфекционные заболевания (грипп, краснуха, корь);
- бактериальные инфекции (брюшной тиф, бруцеллез, паратиф);
- протозойные инфекционные болезни (токсоплазмоз, малярия);
- риккетсиозные инфекционные заболевания (сыпной тиф);
- воспалительные заболевания, которые протекают в тяжелой форме и приобретают характер генерализованного инфекционного процесса;
- апластическая и гипопластическая анемии;
- агранулоцитоз (резкое уменьшение числа нейтрофилов в крови);
- гиперспленизм (уменьшение содержания лейкоцитов, эритроцитов, тромбоцитов в крови вследствие их разрушения или накопления в увеличенной селезенке);
- лучевая терапия, радиационное облучение;
- выраженный дефицит массы тела, кахексия (крайнее истощение организма);
- прием некоторых лекарственных препаратов (сульфаниламиды, цитостатики, анальгетики, левомицетин, пенициллины).
В некоторых случаях снижение числа нейтрофилов носит временный, непродолжительный характер. Такое состояние, например, наблюдается в ходе проведения противовирусной терапии. Данная нейтропения является обратимой, она проходит после прекращения приема лекарств. Однако если уменьшение числа нейтрофилов в анализе крови сохраняется в течение длительного времени, это может указывать на развитие хронического заболевания кроветворной системы. Кроме того, возрастает риск инфекционных заболеваний, если низкое содержание нейтрофилов сохраняется на протяжении более трех суток.
Причины
Вопрос частично рассмотрен выше. Если говорить о факторах-провокаторах подробнее:
- Врожденные генетические аномалии. Наследственные процессы. Например, миелопролиферативные заболевания, патологии, сопряженные с идиопатическим агранулоцитозом. Когда падает концентрация сразу целой группы форменных клеток, иммунных структур. Составляют минимум от общей массы нарушений.
- Аутоиммунные заболевания. Системная красная волчанка, множественное поражение суставов. Триггером может стать процесс, которые вовсе не имеет отношения к системе кроветворения. Мелкий локальный очаг. Как, например, при изолированном ревматоидном артрите, поражении щитовидной железы.
Сказать точно, как поведет себя иммунитет далее, без лечения, не возьмется ни один специалист. Поэтому патологии подобного рода нужно корректировать сразу же. Во избежание непредвиденных осложнений.
- Инфекционные поражения. В типичных случаях — это стафилококки, стрептококки, вирусы герпеса. Чуть реже микобактерии туберкулеза. Со стопроцентной гарантией нейтропения развивается у пациентов ВИЧ-инфицированных и у больных с активной фазой вирусного поражения.
- Влияние на организм радиации. В том числе частые рентгенографии, КТ-исследования, лучевая терапия по поводу рака.
- Прием некоторых лекарственных препаратов. Гормональных, антибиотиков, иммуносупрессоров, противовоспалительных нестероидного происхождения. Особняком стоит получение химиолечения.
- Встречаются клинические случаи, когда установить причину невозможно. К ним относят, например, доброкачественную форму.
Факторы развития нарушения обязательны для исследования. Без четкого понимания врач не может эффективно бороться с состоянием.
Диагностика нейтропении
Нейтропения подозревается у больных с частыми, тяжелыми или необычными инфекциями, или у больных, имеющих факторы риска развития нейтропении (например, получающие цитотоксическую или лучевую терапию). Диагноз подтверждается после выполнения общего анализа крови.
Приоритетной задачей является подтверждение наличия инфекции. Так как инфекция может иметь едва различимые признаки, необходим систематический осмотр наиболее часто поражаемых мест: слизистые оболочки пищеварительного тракта (ротовая полость, зев, анус), легкие, живот, мочеиспускательный тракт, кожа и ногти пальцев, места венепункций и катетеризации сосудов.
При острой нейтропении необходима быстрая лабораторная оценка. У больных с фебрильной температурой необходимо выполнить посев крови на бактериальные и грибковые культуры как минимум 2 раза; при наличии венозного катетера кровь на посев забирается из катетера и отдельно из периферической вены. При наличии постоянного или хронического дренажа необходим также забор материала для микробиологического культивирования атипичных микобактерий и грибов. Из кожных очагов забирается материал для цитологического и микробиологического исследования. Анализ мочи, посев мочи, рентгенография легких производится у всех больных. При наличии диареи необходимо исследование кала на патогенные энтеробактерии и токсины Clostridium difficile.
При наличии симптомов или признаков синусита (например, позиционная головная боль, боль в области верхней челюсти или верхних зубов, припухлость в области лица, выделения из носа) может быть полезным выполнение рентгенографии или компьютерной томографии.
Следующим этапом является определение причины нейтропении. Изучается анамнез: какие лекарственные или другие препараты и, возможно, яды принимал больной. Проводится обследование больного на наличие спленомегалии или признаков других заболеваний (например, артриты, лимфаденопатии).
Выявление антинейтрофильных антител предполагает наличие иммунной нейтропении. У больных с риском развития дефицита витамина В12 и фолиевой кислоты определяют их уровни в крови. Наиболее важным является исследование костного мозга, которое определяет, обусловлена ли нейтропения снижением продукции нейтрофилов или она имеет вторичный характер и вызвана повышенным разрушением или потреблением клеток (устанавливают нормальный или повышенный уровень образования нейтрофилов). Исследование костного мозга может указать также на специфическую причину нейтропении (например, апластическая анемия, миелофиброз, лейкоз). Проводятся дополнительные исследования костного мозга (например, цитогенетический анализ, специальная окраска и флоуцитометрия для диагностики лейкоза, других онкологических заболеваний и инфекций). При наличии хронической нейтропении с детского возраста, рецидивирующих эпизодах повышения температуры тела и хронических гингивитах в анамнезе необходим подсчет числа лейкоцитов с лейкоцитарной формулой 3 раза в неделю в течение 6 недель для определения возможного наличия циклической нейтропении. Одновременно определяется число тромбоцитов и ретикулоцитов. Уровни эозинофилов, ретикулоцитов и тромбоцитов часто меняются синхронно с уровнем нейтрофилов, тогда как моноциты и лимфоциты могут иметь другой цикл. Проведение других исследований для определения причины нейтропении зависит от того, какой предполагается диагноз. Дифференциальный диагноз между нейтропенией, вызванной применением определенных антибиотиков, и инфекцией может быть достаточно затруднительным. Уровень лейкоцитов перед началом антибиотикотерапии обычно отражает изменения в крови, вызванные инфекцией. Если нейтропения развивается в ходе лечения с применением препарата, способного индуцировать нейтропению (например, хлорамфеникол), переход на альтернативный антибиотик часто бывает полезным.
Формы нейтропении
Выраженность дефицита нейтрофилов обусловливает ее формы, вероятность осложнений. Тяжелые виды нейтропении в терапевтической практике встречаются редко, основная часть заболевших, своевременно узнавших о патологии, поддаются медикаментозному лечению.
МКБ-10 относит по классификации нейтропению к болезням крови и кроветворных органов. Здесь нейтропения имеет код по МКБ D70-D77.
В соответствии с данной классификацией рассматриваются формы нейтропении:
- аутоиммунного типа;
- лекарственного происхождения;
- инфекционной природы;
- фебрильного типа;
- доброкачественного хронического вида;
- врожденного генетического характера;
- циклического типа;
- периодического типа;
- первичного селезеночного происхождения;
- токсического характера.
Инфекционный вид нейтропении часто является транзиторным, сопровождающим инфекционные вирусные заболевания.
Внимание, дети! У детей зачастую ОРВИ сопровождаются кратковременной нейтропенией, что связано с налипанием нейтрофилов на стенке сосудов. В ходе лечения простуды такое осложнение исчезает
Чем характерна НП в детском возрасте?
Проявление слабой работы костного мозга является основным фактором прогрессирования нейтропении. У новорождённых детей показатели нейтрофилов в крови, диагностируются как нейтропения, при упадке их менее одной тысячи нейтрофилов на один микролитр крови.
В первый год жизни, прогрессирование нейтропении характеризуется острым течением, либо протекает хронически (с нарастанием симптоматики на протяжении нескольких месяцев).
У детей регистрируются только три вида нейтропении:
- Доброкачественная нейтропения хронического типа;
- Нейтропения провоцируемая иммунитетом;
- Наследственная предрасположенность и генетические мутации.
При слабовыраженной нейтропении, в детском возрасте регистрируется слабый упадок количественного показателя нейтрофилов, а явная симптоматика, во множестве случаев, не проявляется. В отдельных случаях, отмечаются частые рецидивирующие инфекционные заболевания острой формы, которые склонны протекать продолжительное время, и осложнятся наличием бактерий в организме.
В среднетяжелой стадии отмечаются часто повторяющиеся гнойные воспаления, и даже регистрирование инфекционного шокового состояния.
В крайней стадии НП у детей, всегда проявляются тяжелые интоксикации, лихорадки, и гнойные воспаления, с локализацией в области грудной клетки, живота и ротовой полости. Если не применить эффективное лечение, то часто наступает смертельный исход.
Для правильного диагностирования необходимо соблюдать следующие пункты:
- При регистрировании гнойных очагов с отмиранием тканей, нужно провести бакпосев крови, чтобы определить микроорганизмы, провоцирующие данное состояние;
- При симптоматике средней степени тяжести, нужно провести исследование миелограммы;
- Определение всех признаков нейтропении и внимательный первый осмотр ребенка;
- Выявление фактора наследственной предрасположенности;
- При вирусном характере нейтропении нужно исследовать сыворотку крови;
- Каждую неделю необходимо делать клинический анализ крови, и контролировать все виды кровяных клеток.
При поражении организма ребенка наследственной нейтропенией, общими критериями являются:
- Обнаружение генетических дефектов, методом биологических обследований;
- Проявление явных отклонений, как снаружи, так и в показателях анализов в первые три месяца с рождения ребенка;
- Тяжелая наследственность.
К серьезным формам наследственной нейтропении принадлежат следующие:
Миелокахексия. При таком типе нейтропении происходит медленный выход нейтрофилов из костного мозга. Данному виду характерны ускоренный распад гранулоцитов на клетки в костном мозге и низкой двигательной реакции микроорганизмов на химический раздражитель.
В первый год жизни, у новорождённого отмечается относительный недостаток нейтрофилов и явный рост эозинофилов, а также высоким уровнем моноцитов в крови.
Синдром Костмана. Является тяжелой формой наследственной НП, которому характеры передачи патологического гена. Прослеживается и отдельная заболеваемость. При поражении ребенка таким синдромом, проявляются частые поражения организма ребенка инфекционными и бактериологическими заболеваниями, которые склонны к частым повторениям.
При диагностировании данного заболевания в детском возрасте, назначается определенная терапия, которую нужно принимать на протяжении всей жизни. В терапевтических целях применяются колониестимулирующие препараты (Филграстим).
Если данная группа медикаментов не оказывает должного эффекта, то рекомендуется трансплантация костного мозга, которая проводиться путем хирургического вмешательства.
Циклическая нейтропения. Является достаточно редко диагностируемой формой нейтропении, которая передается по наследству. Характерным отличием от других видов нейтропении является прерывающееся течение, с наличием периодических осложнений. Данное название носит четкие рамки повторения обострений (обычно от трех до восьми суток) с перерывами между приступами от двух до трех недель.
В периоды ремиссии у ребенка восстанавливается общее состояние здоровья, и все отклонения анализов приходят в норму. Отличительным методом лечения нейтропении такого типа является применение колониестимулирующих факторов, за 48 часов до наступления возможного обострения.
Длительность применения терапии зависит от того, насколько быстро восстановятся показателя гранулоцитов в крови.






