Большой вертел бедренной кости: анатомия
Содержание:
- Лечение перелома
- Течение и ведение родов при узком тазе
- Показатели, измеряющие при беременности
- Базовые сведения про анатомию таза
- Строение проксимального конца
- Мануальные приемы в акушерстве
- Пример из практики
- Мышцы
- Размеры малого таза
- Первая помощь
- Внутреннее исследование
- Внутреннее исследование
- Выделительные органы
- Диагностика
- Измерение таза во время беременности
Лечение перелома
Тактика назначаемого лечения зависит от вида травмы.
- Трещина требует наложения гипсовой повязки, полного исключения физических нагрузок и строгого соблюдения постельного режима. Продолжительность лечения регулирует лечащий врач;
- Перелом, при котором затронута головка или шейка бедренной кости без смещения, лечится при помощи наложения гипсовой повязки и тазового пояса или шины Беллера, с целью максимального ограничения подвижности конечности;
- Демпфирующая шина назначается также при переломах со смещением. Форма кости восстанавливается, в конечность вставляется спица. Если попытки сращивания отломков не увенчались успехом, необходимо оперативное вмешательство;
- Лечение открытого перелома отличается от закрытого мерами по предупреждению инфекционного поражения. Маленькие осколки ликвидируются, оставшиеся составляются вместе.
Заживление длится не менее месяца. В процессе лечения проводится периодический, с интервалом около 7 дней, рентгеновский контроль состояния перелома.
Течение и ведение родов при узком тазе
- Особенности течения родов
Течение родов при узком тазе зависит, прежде всего, от степени сужения.
При I степени сужения, средних размерах плода возможны роды через естественные родовые пути.
При II степени сужения таза осложнения в родах встречаются очень часто, поэтому целесообразно родоразрешать женщину путем операции кесарева сечения.
При III и IV степенях сужения таза роды живым доношенным плодом невозможны.
Прогноз и течение родов при узком тазе зависят от степени сужения таза, размеров головки плода, характера предлежания и вставления головки, способности головки к конфигурации, интенсивности родовой деятельности, состояния роженицы, состояния плода.
При узком тазе часто наблюдается раннее излитие околоплодных вод вследствие высокого стояния головки и отсутствия разграничения вод на передние и задние. В момент излития вод может выпасть во влагалище петля пуповины или ручка плода.
Если своевременно не оказать помощь, то пуповина прижимается головкой к стенке таза и плод погибает от гипоксии. В первом периоде родов у женщин с узким тазом чаще наблюдается слабость родовых сил.
Первичная слабость родовой деятельности в сочетании с преждевременным излитием околоплодных вод способствует гипоксии плода и восходящей инфекции.
Во втором периоде возможно развитие вторичной слабости родовой деятельности, так как продвижение головки затруднено и требует сильного сокращения матки. За счет длительного стояния головки в одной плоскости и раздражения рецепторов шейки и нижнего сегмента матки возможно развитие бурной родовой деятельности.
Период изгнания при узком тазе обычно затяжной. При значительном препятствии к изгнанию может возникнуть бурная родовая деятельность и перерастяжение нижнего сегмента матки, что может привести к разрыву матки. Длительное стояние головки в полости малого таза приводит к сдавлению мягких тканей родовых путей, мочевого пузыря, уретры, прямой кишки, что в дальнейшем может закончиться образованием свищей.
- Ведение родов
Особенности течения родов требуют особого подхода к их ведению. Беременные с анатомически узким тазом должны быть госпитализированы в стационар за 2 недели до предполагаемого срока родов.
Показаниями для планового кесарева сечения являются сужение таза III-IV степени, наличие экзостозов, костных опухолей в малом тазу, которые препятствуют прохождению плода, резкие посттравматические деформации таза, наличие оперированных мочеполовых и кишечно-половых свищей, наличие при предыдущих родах разрыва лонного сочленения. А также сужение таза I и II степени в сочетании с крупным плодом, тазовым предлежанием, неправильным положением плода, рубцом на матке, бесплодием в анамнезе.
В первом периоде родов женщине не разрешается вставать, для предупреждения преждевременного излития околоплодных вод. Роженица должна лежать на боку, к которому обращены спинка и затылок плода. После излития околоплодных вод необходимо провести влагалищное исследование, чтобы выяснить, не произошло ли выпадения петель пуповины или ручки плода.
При выпадении петель пуповины необходимо отодвинуть головку плода от входа в малый таз и произвести операцию кесарева сечения в экстренном порядке.
При первичной слабости родовой деятельности родовозбуждение необходимо проводить очень осторожно. Роды необходимо вести под мониторным контролем с тщательной функциональной оценкой таза
При ведении родов у женщин с узким тазом, необходимо учитывать изменения биомеханизма родов и особенности вставления головки.
В процессе родов могут появиться признаки абсолютного несоответствия:
- задержка мочеиспускания и появление крови в моче;
- длительное стояние головки в одной плоскости;
- отечность шейки матки и наружных половых органов;
- наличие непроизвольных безрезультатных потуг;
- растяжение нижнего сегмента матки;
- появление признаков гипоксии плода;
- положительный признак Вастена, который определяется при полном открытии шейки матки, излитии околоплодных вод и прижатой головке, опорожненном мочевом пузыре.
Определяют угол между головкой плода и симфизом роженицы. Если передняя поверхность головки находится выше плоскости симфиза, значит имеется несоответствие между тазом и головкой.
При выявлении признаков абсолютного несоответствия показано экстренное кесарево сечение. Среди показаний для кесарева сечения при узком тазе имеет значение слабость родовой деятельности. Назначение сокращающих матку средств опасно, так как может привести к разрыву, поэтому расширяются показания к абдоминальному родоразрешению.
Показатели, измеряющие при беременности
Тазовая область, расположенные в ней мягкие ткани, сочленения и сухожилия, — это родовой путь для ребенка. Знать его особенности, параметры и возможные патологии необходимо до родов. Если упустить важные моменты, это может привести к травмам как самого плода, так и женщины.
Инструментальные измерения проводят с помощью акушерского циркуля – тазомера, включенного в перечень инструментов ОКПД (перинатальной диагностики). Полученные показатели врач вносит в медицинскую карту пациентки
Проводить измерения важно во время каждой беременности, так как с течением жизни некоторые параметры могут изменить в результате травм и первых родов
Течение родовой деятельности сильно зависит от размеров тазовых костей. Если они широкие, происходит ускоренное родоразрешение, что опасно для женщины и может привести к разрыву мягких тканей, лонного сочленения. Однако наибольшую опасность представляет узкий таз.
Для уточнения параметров в акушерстве применяют несколько методов: ощупывание, осмотр и измерение медицинским циркулем. О строении тазовой зоны можно судить по типу ромба крестца, а также по совокупности некоторых внешних параметров
Определить размер родового хода внутри невозможно инструментально и точно, поэтому так высока важность внешних показателей. Для измерения используют несколько значений:
Важнейшее значение при измерении наружных размеров таза имеет конъюгата. С ее помощью определяют показатель истинной конъюгаты – основного родового канала, по которому проходит тело плода, и который отвечает за возможность естественного процесса.
 Дополнительный параметр для определения истинной характеристики – вычисление косой или диагональной конъюгаты. Расстояние проходит от низа лонного сочленения до выдающейся точки крестца. Определить ее можно не с помощью циркуля, а при влагалищном осмотре. При нормальном тазе показатель составит 12,5-13 см. После этого нужно вычесть 1,5-2 см, чтобы узнать значение истинной окружности конъюгаты.
Дополнительный параметр для определения истинной характеристики – вычисление косой или диагональной конъюгаты. Расстояние проходит от низа лонного сочленения до выдающейся точки крестца. Определить ее можно не с помощью циркуля, а при влагалищном осмотре. При нормальном тазе показатель составит 12,5-13 см. После этого нужно вычесть 1,5-2 см, чтобы узнать значение истинной окружности конъюгаты.
Существует определенная трудность при определении этого параметра. В нормальном тазу пальцами редкие врачи могут достать до мыса крестца. Поэтому, если кончик кости не чувствуется, доктор определяет таз как нормальный.
Если возникают подозрения на маленький – узкий таз, назначают дополнительное обследование на сужение выхода. Для этого женщина должна лечь на спину, раздвинуть ноги и согнуть в колене, тазобедренных суставах, а затем подвести к животу. С помощью обследования можно выявить форму лобка. При нормальных размерах показатель составит 90-100 градусов. Чтобы определить показатель самостоятельно, прикладывают ладонной стороной большие пальцы к низу лонного сочленения.
Базовые сведения про анатомию таза
Таз (pelvis) — это костная структура, которая является вместилищем для многих органов пищеварительной и половой систем, магистральных артерий и важнейших нервных стволов. Также таз играет огромную роль как компонент опорно-двигательного аппарата, ведь таз является также поясом нижних конечностей. В понятие «таз» часто включают мышцы, связки, фасции и другие структуры, которые укрепляют костную основу таза.
В акушерстве таз играет важнейшую роль, ведь в процессе родов плод должен продвинуться из брюшной полости во внешний мир, и это продвижение проходит именно через таз.
Костную основу таза составляют две тазовых кости (os coxae) и крестец (os sacrum) с копчиком, которые соединяют тазовые кости и формируют полость таза. Если мы посмотрим на иллюстрацию, будет немного понятнее.
Это — таз:
Здесь я выделил крестец и копчик — голубым, а парные тазовые кости — жёлтым:
Спереди тазовые кости сочленяются при помощи волокнисто-хрящевого диска межлобкового диска (discus interpubicis). Я выделил его ярко-красным:
Каждая из тазовых костей (которые желтые) состоит ещё из трёх костей — лобковой (os pubis), седалищной (os ishiaticus) и подвздошной (os ilium). Давайте посмотрим на отдельно взятую тазовую кость:
Под буквой «А» мы видим внутреннюю поверхность тазовой кости, под буквой «Б» — наружную. Эта иллюстрация из атласа Синельникова мне очень нравится, потому что здесь отлично видны все три кости, которые формируют тазовую кость. Светло-жёлтым закрашена подвздошная кость, светло-коричневым — лобковая, светло-зелёным — седалищная.
Тела трёх костей срастаясь, формируют вертлужную впадину (acetabulum), которое с головкой бедренной кости образует тазобедренный сустав. Ветвь лобковой кости соединяется с ветвью седалищной кости и вместе они формируют запирательное отверстие (foramen obturatorium). Я выделил красным цветом вертлужную впадину, а голубым — запирательное отверстие.
Также нас будет интересовать крыло подвздошной кости (ala ossis ili) и безымянная (она же терминальная) линия (linea innominata). Безымянная линия, проходя по крылу подвздошной кости, будет иметь название дугообразной линии (linea arcuata). Безымянную и дугообразную линии мы можем увидеть только с внутренней стороны.
Это важные для нас образования, поэтому я решил их выделить на отдельном рисунке. Ярко-красным я выделил крыло подвздошной кости, голубым — дугообразную линию, а желтым — продолжение дугообразной линии в безымянную линию на лобковой кости.
Также нам необходимо знать, где находится мыс крестца (promontorium). Это наиболее выступающая вперёд часть тазовой поверхности крестца. Эта часть находится в непосредственной близости от места, где крестец переходит в поясничный отдел позвоночника.
Строение проксимального конца
На проксимальном конце имеется головка бедренной кости (caput femoris) для соединения с тазовой костью. Рассмотрим строение головки поподробнее. Проксимальный конец имеет:
- Ямку головки бедренной кости (fovea capitis femoris),
- Большой вертел (trochanter major) – располагается вверху и с латеральной стороны, имеет на внутренней поверхности вертельную ямку (fossa trochanterica).
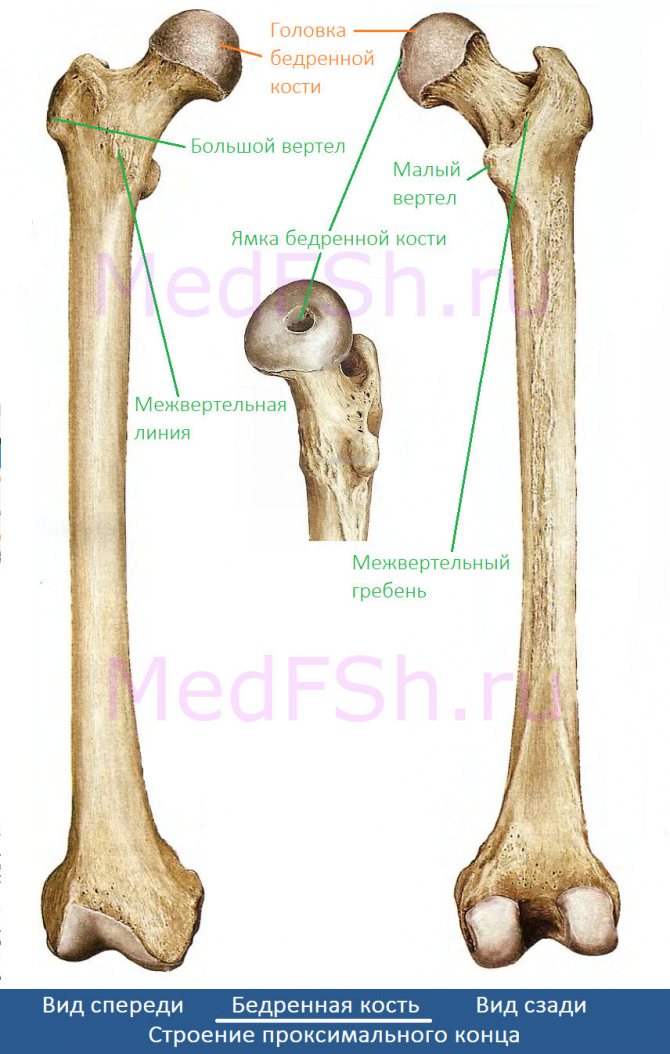
- Малый вертел (trochanter minor), в отличие от большого, наоборот располагается медиально и кзади.
- Межвертельную линию (linea intertrochanterica) – соединение между вертелами впереди.
- Межвертельный гребень (crista intertrochanterica), – в отличие от линии, это соединение сзади.
Мануальные приемы в акушерстве
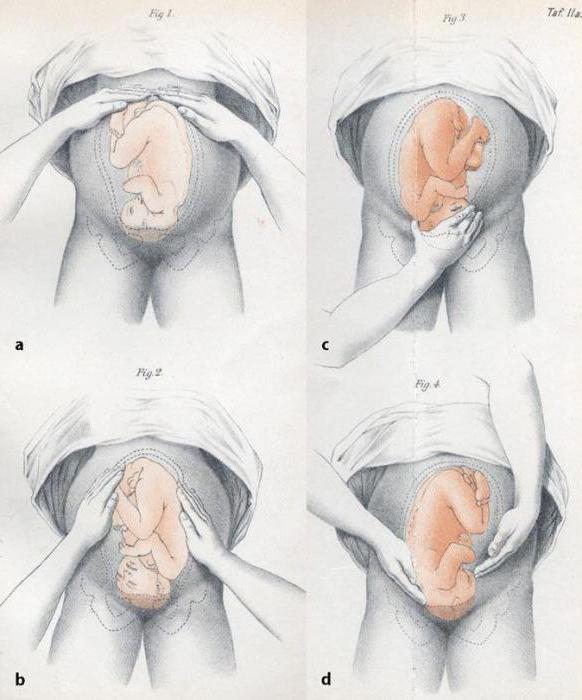
После двадцатой недели акушер-гинеколог может на ощупь определить голову, спинку и конечности ребенка в утробе матери. Для этого используются приемы наружного акушерского исследования.
Первый прием: врач определяет высоту дна матки и часть тела плода, которая к ней прилежит. Для этого врач кладет ладони на верх живота и ощупывает его.
Второй прием определяет позицию и вид ребенка. Для этого акушер медленно опускает руки с верхушки живота, разводя их в стороны. Надавливая на боковые поверхности матки, пальцами и ладонью врач чувствует спинку или мелкие части тела плода, определяя, таким образом, членорасположение ребенка.
Третий прием необходим для определения подлежащей части, то есть той части туловища, которая расположена над лонным сочленением. Им же можно определить подвижность головки.
Четвертый прием дополняет третий. Он позволяет не только выявить подлежащую часть, но и понять, как она расположена по отношению к входу в малый таз. Для этого врач становится спиной к пациентке и располагает руки таким образом, что пальцы сходятся над лобковым симфизом.
Пример из практики
В родильное отделение доставлена первородящая 20 лет с жалобами на схватки на протяжении 2-х часов. Излития вод не было. Состояние роженицы удовлетворительное, тазовые размеры: 24,5 – 26 – 29 – 20, ОЖ — 103 см, высота маточного дна 39 см. Плод расположен продольно, головка прижата ко входу. Аускультативно: сердцебиение плода ясное, не страдает. Схватки хорошей силы и продолжительности. Предполагаемый вес ребенка 4000 гр.
При проведении влагалищного исследования выявлено: шейка матки сглажена, обладает тонкими и растяжимыми краями раскрытие 4 см. Воды целые, плодный пузырь функционирует. Головка прижата ко входу. Мыс не доступен. Диагноз: Беременность 38 недель. 1 период 1 первых срочных родов. Крупный плод. Поперечносуженный таз 1 степени.
Через 6 часов активной схваток выполнено второе влагалищное исследование: Шейка матки раскрыта до 6 см, отсутствует плодный пузырь. Головка прижата ко входу стреловидным швом в прямом размере, малый родничок кпереди.
Диагноз: Беременность 38 недель. 1 период 1 родов в срок. Поперечносуженный таз 1 степени. Крупный плод. Высокое прямое стояние стреловидного шва.
Решено роды закончить оперативным путем (неправильное вставление, сужение таза, крупный плод). Кесарево сечение прошло без осложнений, извлечен плод весом 4300 гр.
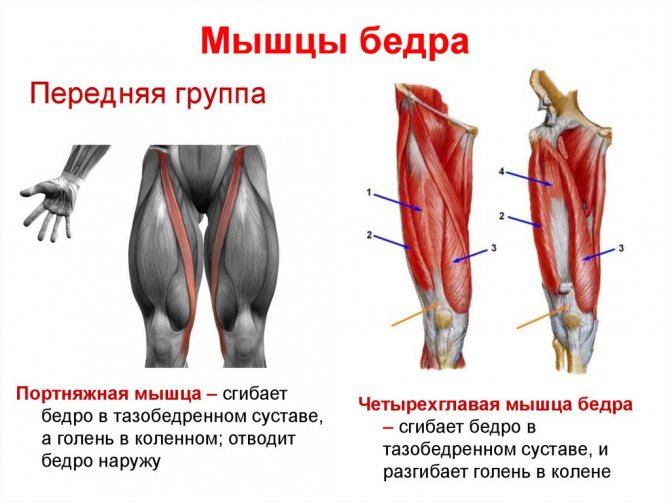
Мышцы
Бедро человека характеризуется наличием нескольких мышечных групп. Благодаря им осуществляется двигательная активность тазобедренного и коленного суставов. Это обеспечивает поддержание тела в вертикальном положении и прямохождение человека.
Передняя группа мышц состоит из:
- четырехглавой мышцы бедра, которая разгибает голень в коленном суставе, сгибает бедро в тазобедренном суставе;
- портняжной мышцы, сгибающей голень в колене, повороте ее внутрь, сгибании и повороте бедра кнаружи.
Задние мышцы-разгибатели состоят из:
- полусухожильной мышцы;
- полупоперечной;
- двуглавой.
Эта группа участвует в сгибании голени в колене, разгибании тазобедренного сустава, перевороте голени внутрь.
подколенная мышца приводит в движение коленный сустав, поворачивает голень внутрь.
Медиальная мышечная группа состоит из гребенчатой, длинной приводящей, короткой приводящей, большой приводящей и тонкой мышц. Эта группа мышц обеспечивает поворот бедра наружу, сгибая тазобедренный сустав и голень в коленном суставе.
Размеры малого таза
1. Плоскость входа в таз ограничена верхним краем симфиза, верхне-внутренним краем лобковых костей (спереди), дугообразными линиями подвздошных костей (с боков), крестцовым мысом (сзади). Эта граница между большим и малым тазом носит название пограничной (безымянной) линии.
- Conjugata vera (истинная конъюгата, прямой размер входа в малый таз) — расстояние от внутренней поверхности симфиза до мыса крестца; для определения истинной конъюгаты из размеров наружной конъюгаты вычитают 9 см. Нормально истинная конъюгата составляет 11 см.
- Анатомическая конъюгата — расстояние от мыса до середины верхнего внутреннего края симфиза (11,5 см).
- Поперечный размер — расстояние между наиболее отдалёнными точками дугообразных линий (13-13,5 см).
- Косые размеры равны 12-12,5 см. Правый косой размер — расстояние от правого крестцово-подвздошного соединения до левого подвздошно-лобкового возвышения (eminentia iliopubica). Левый косой размер — расстояние от левого крестцово-подвздошного соединения до правого подвздошно-лобкового возвышения (eminentia iliopubica).
2. Плоскость широкой части полости таза ограничена серединой внутренней поверхности симфиза (спереди), серединой вертлужных впадин (с боков) и местом соединения II и III крестцовых позвонков (сзади).
- Прямой размер — расстояние от соединения II и III крестцовых позвонков до середины внутренней поверхности симфиза, равен 12,5 см.
- Поперечный размер — расстояние между серединами вертлужных впадин (12,5 см).
3. Плоскость узкой части полости таза ограничена нижним краем симфиза (спереди), остями седалищных костей (с боков) и крестцово-копчиковым соединением (сзади),
- Прямой размер — расстояние от крестцово-копчикового соединения до нижнего края симфиза (11-11,5 см).
- Поперечный размер — расстояние между остями седалищных костей (10,5 см).
4. Плоскость выхода таза ограничена нижним краем симфиза (спереди), седалищными буграми (с боков) и верхушкой копчика (сзади).
- Прямой размер — от верхушки копчика до нижнего края симфиза (9,5 см). При отхождении копчика кзади во время родов — 11,5 см.
- Поперечный размер — расстояние между внутренними поверхностями седалищных бугров (11 см).
Первая помощь
Сломанную ногу необходимо хорошо зафиксировать в месте повреждения. Сделать это нужно с помощью шины Дитерикса или Крамера. Они продаются в обычных аптеках.
Как правильно наложить шину?
- Уложить больного на ровную поверхность;
- Рану обработать любым подручным антисептиком и забинтовать (но не туго);
- Если вертельный перелом открытый, то сверху следует положить что-либо мягкое (поролон, ткань и т. д.);
- Шину необходимо расположить параллельно телу — от подмышки до самых щиколоток;
- Фиксировать шину необходимо с использованием мягких материалов, крепко, но не очень туго.
Обязательно нужно дать пациенту обезболивающее или сделать укол (Кеторол, Мовалис, Нимесулид, Ксефокам). Если больной находится в состоянии шока, то нужно дать ему успокоительное (Валерьянка, Афобазол, Пантогам, Новопассит). После чего немедленно отвезти в стационар или вызвать скорую помощь.
Внутреннее исследование
Внутреннее акушерское исследование можно проводить двумя или четырьмя пальцами либо всей рукой. На ощупь врач может определить степень раскрытия шейки матки, выявить предлежащую часть, целостность плодного пузыря, состояние родовых путей. Кроме того, этим способом фиксируется динамика продвижения ребенка по родовому каналу.
Однако это достаточно серьезное вмешательство, и совершать процедуру необходимо строго по регламенту: при поступлении в стационар, а затем не чаще чем раз в два часа. Чем реже, тем лучше.
Исследование начинают с осмотра наружных половых органов и промежности. Затем вводят пальцы во влагалище и определяют его длину, ширину, эластичность стенки, наличие рубцов, спаек или стриктур, которые могут помешать нормальному течению родов. После этого продвигаются к шейке матки. Ее исследуют на зрелость, форму, величину и консистенцию, укорочение и размягчение. Если поступает женщина в родах, то раскрытие шейки меряют в проходимости пальцев. Кроме того, врач пытается нащупать предлежащую часть и определить положение головки, чтобы подготовится к возможным осложнениям.
Внутреннее исследование
Внутреннее акушерское исследование можно проводить двумя или четырьмя пальцами либо всей рукой. На ощупь врач может определить степень раскрытия шейки матки, выявить предлежащую часть, целостность плодного пузыря, состояние родовых путей. Кроме того, этим способом фиксируется динамика продвижения ребенка по родовому каналу.
Однако это достаточно серьезное вмешательство, и совершать процедуру необходимо строго по регламенту: при поступлении в стационар, а затем не чаще чем раз в два часа. Чем реже, тем лучше.
Исследование начинают с осмотра наружных половых органов и промежности. Затем вводят пальцы во влагалище и определяют его длину, ширину, эластичность стенки, наличие рубцов, спаек или стриктур, которые могут помешать нормальному течению родов. После этого продвигаются к шейке матки. Ее исследуют на зрелость, форму, величину и консистенцию, укорочение и размягчение. Если поступает женщина в родах, то раскрытие шейки меряют в проходимости пальцев. Кроме того, врач пытается нащупать предлежащую часть и определить положение головки, чтобы подготовится к возможным осложнениям.
Выделительные органы
Неотъемлемой частью таза являются выделительные органы. Здесь находятся мочевой пузырь и мочеточники, уретра, прямая кишка и анальное отверстие. В зависимости от пола расположение элементов меняется. Основные отличия между мужской и женской выделительными системами:
- У женщины мочевой пузырь находится в нижней части таза: перед влагалищем и мочеточниками, позади лобковой кости. Длина уретры — 3-4 см.
- У мужчин мочевой пузырь занимает пространство между лобковой костью и прямой кишкой. Уретра значительно длиннее и проходит через пенис.
Органы малого таза у женщин
Мочевой пузырь выполняет функцию резервуара для мочи. С задней стороны к нему присоединены два мочеточника. Когда накапливается достаточное количество жидкости, нервные импульсы поступают в мозг и человек получает позывы к мочеиспусканию. Стенки пузыря очень эластичны, поэтому легко растягиваются. Процесс выведения мочи происходит через уретру (мочеиспускательный канал). Так как у женской половины этот орган шире и короче, они мочатся чаще и быстрее.
В пищевой цепочке завершающим звеном является прямая кишка. Орган имеет изгибы в местах прохождения крестца и копчика. У женщин также проходит через промежность и прилегает к стенке влагалища.
В прямой кишке происходит процесс полного расщепления пищи и накопления каловых масс. Просвет замыкают сфинктеры, которые при получении сигнала от головного мозга способствуют прохождению кала.
Зона вокруг ануса, где слизистая оболочка переходит в кожу, называется геморроидальной. В ней могут образовываться геморроидальные узлы.
Диагностика
Оценка таза беременной женщины осуществляется в день постановки ее на учет в женскую консультацию. Для того чтобы выявить возможные варианты нарушения нормального строения таза, гинеколог должен провести следующие диагностические мероприятия:
- сбор анамнеза;
- объективное исследование пациентки, которое включает в себя антропометрию, осмотр, измерение тазовых размеров и, при необходимости, влагалищное исследование.
В особых случаях специалист может прибегнуть к дополнительным диагностическим методам, к которым относятся ультразвуковое исследование и рентгенопельвиометрия.
Кроме того, гинеколог может получить информацию, которая будет весьма полезна для ведения настоящей беременности – например, когда у женщины установился менструальный цикл, как протекали предыдущие роды, были они осложнены какими-либо патологиями, чем завершились и т. п.
Объективное исследование беременной женщины начинается с внешнего осмотра
Специалист обращает внимание на конституцию тела. Существует несколько условных критериев антропометрических особенностей пациентки, которые могут указать на вероятное сужение
Среди них:
- низкий рост (менее 160 см);
- маленький размер стопы (менее 36);
- указательный палец руки короче 8 см, а длина кисти меньше 16 см;
- окружность бедер менее 85 см;
- индекс Соловьева – измеряется окружность запястья на уровне выделяющихся мыщелков предплечья. Оценивая этот показатель, специалист может судить о степени толщины кости. В норме индекс Соловьёва должен составлять 14,5-15см;
- внешние признаки гиперандрогении: чрезмерное оволосение тела, а также рост волос «по-мужскому типу», невыраженные бедра и талия, широкие плечи и шея, маленькая грудь и др.
Кроме того, гинекологом может быть произведен осмотр живота, форма которого также может указать на некоторые отклонения от нормы.
Решающую роль в установлении диагноза играет измерение основных его размеров с помощью специального прибора – тазомера. Он своей конструкцией напоминает циркуль с закругленными концами и применяется исключительно в акушерстве.
Рентгенопельвиометрия проводится по специальным показаниям на сроке не ранее 37 недель беременности. Также данное диагностическое исследование может проводиться в родах.
Рассчитать срок беременности
Рентгенопельвиометрия дает возможность определить морфологию тазовых стенок, форму входа, степень наклона тазовых стенок, особенности строения и расположения относительно друг друга седалищных костей, а также кривизну крестца. Кроме того, подобный метод инструментальной диагностики позволяет рассчитать все тазовые диаметры, выявить наличие новообразований, определить величину головки ребенка и ее пространственное положение.
С помощью ультразвукового исследования можно рассчитать величину истинной конъюгаты, положение и размер головки плода, а также характер ее вставки во вход.
Измерение таза во время беременности
При постановке женщины на учёт по беременности, а также при поступлении в роддом, врач проводит детальный осмотр и измерение таза
Обращают внимание на форму таза, симметричность расположения анатомических ориентиров (передневерхние и задневерхние ости и гребни подвздошных костей) и крестцовый ромб (ромб Михаэлиса)
Ромб Михаэлиса представляет собой площадку, расположенную на задней поверхности крестца. Верхний угол находится в углублении между остистым отросткам 5-го поясничного позвонка и началом среднего крестцового гребня, боковые углы соответствуют задневерхним остям подвздошных костей, а нижний – верхушке крестца. В норме ромб симметричен, а при различных вариантах узкого таза изменяется его форма и размеры поперечного и вертикального диаметров.
Для прогнозирования характера родов наибольшее значение имеет изучение размеров малого таза. Однако, большинство внутренних размеров не доступны для измерения, поэтому обычно измеряют наружные размеры и по ним судят о величине и форме малого таза. Чтобы получить представления о толщине костей женщины, измеряют сантиметровой лентой окружность лучезапястного сустава беременной (индекс Соловьёва ). В среднем он равен 14 см, если значение больше, то можно предположить, что кости таза более массивные, а размер его полостей меньше, чем можно было предположить по данным наружного измерения таза.
Для измерения таза используют специальный инструмент – тазомер. Он имеет форму циркуля со шкалой, на которой нанесены сантиметровые и полусантиметровые деления. Во время измерения женщина лежит на кушетке с обнажённым животом. Обычно измеряют четыре размера таза:
- Distantiaspinarum – расстояние между передневерхними остями подвздошных костей (наиболее выступающие точки на передней поверхности таза). В норме составляет 25 – 26 см.
- Distantiacristarum – расстояние между наиболее удалёнными точками гребней подвздошных костей, в среднем 28 – 29 см.
- Distantiatrohanterica – расстояние между большими вертелами бедренных костей, этот размер равен 31 – 32 см.
Важно Важное значение имеет соотношение между тремя этими размерами. В норме разница между ними равна 3 см, а уменьшение этого значения указывает на сужение таза
Conjgataexterna. наружная конъюгата, прямой размер таза – расстояние между верхним краем лобкового сочленения и верхним углом крестцового ромба, в норме равна 20 21см. По размеру наружной конъюгаты судят о размере истинной конъюгаты, которая характеризует прямой размер плоскости входа в малый таз, в норме она равна 10 – 11см. При изменениях этого размера может наблюдаться неправильное вставление головки в полость малого таза и, как следствие осложнённое течение родов. Определить размер истинной конъюгаты можно и при влагалищном исследовании женщины путём измерения диагональной конъюгаты, но чаще всего при нормальном размере таза мыс крестца не достижим.
Если при осмотре возникают подозрения на возможное сужение выхода таза, то врач измеряет ещё и размеры данной плоскости:
- Прямой размер – расстояние между серединой нижнего края лобкового симфиза и верхушкой копчика, из полученного значения необходимо вычесть 1.5см (примерная толщина тканей) и полученный результат в среднем равен 9.5 см.
- Поперечный размер – расстояние между седалищными буграми, в норме он равен 11см.
При кососуженном тазе измеряют косые размеры и сравнивают между собой парные расстояния для выявления асимметрии.
Иногда для определения истинной конъюгаты таза, места расположения головки плода, особенностей её вставления применяют ультразвуковое исследование через переднюю брюшную стенку. Трансвагинальное УЗИ позволяет измерить прямые и поперечные размеры малого таза.
По строгим показаниям при необходимости получить дополнительную информацию о состоянии костей таза, их сочленений, наличии деформаций, проводят рентгенологическое исследование таза.
Во время родов в процессе продвижения по родовому каналу ребёнок проходит четыре плоскости малого таза. По расположению швов на головке плода и костным ориентирам таза женщины, врач определяет их взаимное расположение, правильность вставления и скорость продвижения. Это позволяет диагностировать различные нарушения и вовремя изменить тактику родов. Например, при несоответствии размеров головки плода и таза женщины (клинически узкий таз), она не фиксируется в плоскости входа в малый таз и схватки и потуги оказываются не эффективными. И для благоприятного исхода родов для матери и ребёнка необходимо проведение операции Кесарево сечение.






