Прививка от кори, краснухи и паротита
Содержание:
- Прививка от краснухи и беременность
- Прививка корь краснуха паротит – какая вакцина лучше
- Инкубационный период и симптомы
- Вакцины
- Возможные осложнения после вакцинации
- Прививочные реакции и осложнения
- Постэкспозиционная профилактика кори, краснухи и паротита
- Корь, краснуха, паротит: как переносится вакцина?
- Сроки и методы введения вакцин от кори, эпидемического паротита и краснухи
- Прививка от краснухи
- Как ставится прививка от КПК
Прививка от краснухи и беременность
В период беременности все инфекции представляют угрозу для вынашивания плода. Вирус краснухи для будущего ребёнка считается особенно опасным. Через плаценту он проникает к младенцу, поражает его, приводит к гибели, вызывает патологии и уродства. Поэтому прививка от краснухи перед беременностью должна быть сделана заранее, чтобы обезопасить ещё не зачатого ребёнка и себя. В период вынашивания малыша этого сделать будет уже нельзя: только после родов. Хорошо, когда об этом родители задумываются ещё при планировании беременности: вакцинация в таком случае проходит максимально успешно. Иммунитет будущей мамочки укрепляется, и малышу уже ничего не грозит. Причём беременность после прививки от краснухи протекает спокойно, без осложнений и патологий.
Прививка корь краснуха паротит – какая вакцина лучше
Вакцины для прививки корь краснуха паротит могут использоваться как отечественные, так и импортные.
Торговые названия прививки корь-краснуха-паротит:
- чешская вакцина Трививак;
- французская прививка КПК – Тримовакс;
- нидерландская M-M-R-ɪɪ;
- бельгийская вакцина Приорикс.
Все указанные препараты проходят строжайший клинический контроль качества и имеют минимальный осложнений.
Справочно. На территории Российской Федерации импортная прививка корь краснуха паротит Приорикс используется чаще всего.
Прививка Приорикс
Импортные вакцины от кори-краснухи-паротита Приорикс отличаются высочайшим уровнем
После применения препарата у пациента вырабатываются антитела к возбудителям таких заболеваний как:
- эпид. паротит (антитела вырабатываются у девяноста шести процентов пациентов);
- корь (девяноста восьми процентов пациентов);
- краснуха (девяноста девяти процентов пациентов).
Внимание. При необходимости, препарат может использоваться для проведения экстренных профилактик (не позднее чем через трое суток после контактов с инфицированными людьми).. Показанием к введению средства:
Показанием к введению средства:
- необходимость проведения плановых вакцинации у пациентов старше одного года жизни;
- создание иммунитета против данных заболеваний у женщин, планирующих беременность;
- иммунизация учащихся, мед.работников, лиц, проходящих военную службу;
- создание специфических иммунных реакций у населения по эпидемическим показаниям;
- проведение экстренной профилактики данных заболеваний, не позднее, чем через семьдесят два часа после контакта с больным.
Кому противопоказана вакцинация КПК
Перед назначением плановых вакцинаций ребенок должен быть осмотрен педиатром на предмет наличия
Плановая профилактика не выполняется пациентам с:
- различными типами иммунодефицитов;
- острыми болезнями инфекционного генеза;
- острыми соматическими патологиями;
- реакциями аллергического и анафилактического на вакцины или их компоненты;
- непереносимостью куриных яиц и неомицина.
Справочно. Вакцина не вводится в течение девяноста дней после введения пациенту компонентов крови (плазменные, иммуноглобулиновые и т.д. препараты). Если пациентам, прошедшим вакцинацию, менее чем через четырнадцать дней после прививки были введены иммуноглобулины, вакцинацию проводят повторно.
Беременным женщинам прививка КПК не проводится. Вакцинация должна выполняться минимум за три месяца до планируемой беременности.
С осторожностью, прививка КПК выполняется пациентам с судорогами в анамнезе. Необходимо отметить, что, несмотря на то, что при иммунодефицитах, сопровождающимися активной клинической картиной заболевания, вакцинация не проводится, пациентам с бессимптомным течением ВИЧ прививка КПК проводится (после консультации с лечащим врачом и определением уровня CD4 лифоцитов)
Необходимо отметить, что, несмотря на то, что при иммунодефицитах, сопровождающимися активной клинической картиной заболевания, вакцинация не проводится, пациентам с бессимптомным течением ВИЧ прививка КПК проводится (после консультации с лечащим врачом и определением уровня CD4 лифоцитов).
Это связано с тем, что пациенты с ВИЧ крайне тяжело переносят данные инфекции.
Внимание. Туберкулиновые пробы можно проводить только через шесть недель после введения вакцины, так как возможно получение ложноотрицательных результатов.. После обработки кожи дезинфицирующими растворами или спиртом, необходимо дождаться пока дезинфицирующие вещества полностью испарятся с поверхности кожных покровов
В противном случае, возможна инактивация компонентов вакцины
После обработки кожи дезинфицирующими растворами или спиртом, необходимо дождаться пока дезинфицирующие вещества полностью испарятся с поверхности кожных покровов. В противном случае, возможна инактивация компонентов вакцины.
Куда вводится прививка КПК
Вакцина должна вводиться подкожно. По показаниям, возможно выполнение внутримыщечной инъекции.
Перед введением препарата, после растворения лиофилизата приложенным в комплекте растворителем, проводится обязательный контроль окраски р-ра (прозрачная, светло-оранжевая или розоватая).
При получении другого оттенка раствора, а также при наличии в нем взвесей и механических включений, раствор не используют.
Справочно. После введения вакцины пациент в течение получаса должен оставаться в лечебном учреждении, на случай развития анафилаксии (кабинет, где проводится вакцинация должен быть обеспечен препаратами для оказания противошоковой терапии).
https://youtube.com/watch?v=_6UdP0IoUTg
Инкубационный период и симптомы
Все три заболевания относятся к вирусным инфекциям, путь передачи воздушно-капельный, источник-больной человек. После перенесенной болезни формируется пожизненный иммунитет, но в каждой из них имеются свои отличительные черты.
https://youtube.com/watch?v=_6UdP0IoUTg
Корь
Период от заражения до появления первых признаков составляет 1-2 недели. Заразность устанавливается до 4 дня высыпаний, после 5 дня человек считается незаразным.
- Болезнь начинается с подъема температуры до невысоких цифр, кашля, возможно насморка.
- Несколько позже воспаляются глаза с развитием конъюнктивита.
- На 25 день появляется мелкая сыпь на внутренней поверхности щек. Затем пятна распространяются и на кожные покровы, возникая вначале за ушами, затем на нижней части туловища. Сыпь ярко алого цвета, по мере появления новой возможны скачки температуры. Оставляет после себя небольшую пигментацию.
- К осложнениям относятся отит, слепота, энцефалит.
Краснуха
Возможна передача во время беременности, при заражении в первые три месяца заканчивается мертворождением. Период до появления первой клиники составляет 16-20 суток. Период заразности составляет 1 неделю до появления сыпи и 5 дней после, при врожденной краснухе до 21 месяца.
- Проявляется мелкоточечными высыпаниями на лице, волосистой части головы, постепенно спускаясь вниз. Типичное поражение ягодиц, спины, передней поверхности бедер и рук, ладони и подошва не поражаются.
- Характерны вялость, подъем температуры.
- Врожденная краснуха проявляется типичной триадой: катаракта, поражение сердца и глухота.
- Осложнения в виде тяжелого течения болезней, у взрослых – энцефалит.
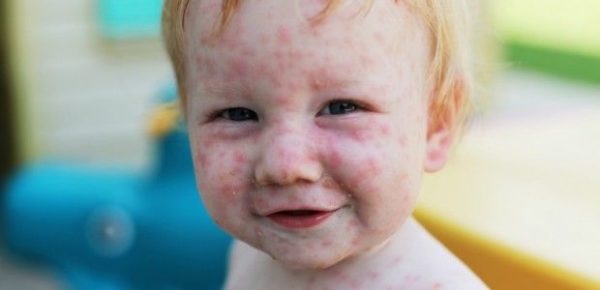
Паротит (свинка)
Период от момента попадания возбудителя до первой клиники 14-20 дней. Распространение возбудителей продолжается за 3 дня до появления признаков и до 11 дня болезни.
- Начинается с увеличения температуры до различных отметок.
- Постепенно подключается поражение околоушной слюнной железы, которое проявляется болезненной припухлостью. Отек может быть различным по размерам. Кожа над ним не берется в складку, из-за нарушения оттока слюны развивается сухость во рту.
- Осложненный паротит характеризуется развитием тяжести и боли в животе, поражением нервной системы (менингит, энцефалит).
Вакцины
В нашей стране нет комбинированной вакцины, направленной против инфицирования корью, паротитом и краснухой, поэтому родители выбирают иностранные аналоги, такие как Приорикс, Эрвевакс, MMR.
Родители должны знать, что все реакции, которые проявляются после введения вакцины, могут возникать, на пятые и даже на пятнадцатые сутки. Такое замедление говорит об отсроченном действии, ведь вакцины содержат хоть живые, но сильно ослабленные вирусы.
Реакции организма на введение данной вакцины можно разделить на местные и общие.
Среди местных различают:
- Отёчность места инъекции.
- Болезненность.
- Гиперемия в месте укола.
Как правило, такая реакция наблюдается лишь у 10% вакцинированных детей.
Общая реакция:
- Гипертермия. Может наблюдаться через неделю или даже через две после вакцинации. Может подскакивать до 39 градусов. Характерно для 15% привитых деток.
- Высыпания на коже. Имеют розоватый или красноватый оттенок. В среднем характерно для 10% малышей.
- Симптомы простуды.
- Увеличение околоушных желёз (и слюнных). Может быть односторонним и двусторонним.
- Серьёзная аллергическая реакция, если у малыша есть аллергия на неомицин, яичный белок или другие компоненты вакцины.
Как вы могли заметить, такие реакции наблюдаются в среднем у 15% привитых детей.
У дочки моей соседки после первого прививания КПК на десятый день повысилась температура до 38,6 градусов, держалась два дня. Также слегка увеличились лимфоузлы. Они на второй день вызвали скорую, так испугались. Так как малышка явно плохо себя чувствовала, ей сделали укол жаропонижающего. Больше температура не повышалась, лимфоузлы пришли в норму.
Реакция на компонент против паротита
Как правило, из-за проникновения живых, но ослабленных вирусов паротита в организм малыша, практически не наблюдаются специфические реакции. Если что-то и проявляется, то не раньше чем через неделю и усиливается через две.
Что же может наблюдаться:
- Увеличение слёзных, а также околоушных желёз, но не сильное. В трёхдневный период после вакцинации.
- Кратковременное повышение температуры, но незначительное.
- Воспаление горла, появление насморка.
Компонент, направленный на противодействие паротитному инфицированию, практически не имеет осложнений, и те случаются крайне редко:
- Интоксикация организма. Проявляться может, как через неделю, так и через две после вакцинации. Характерна гипертермия, резко изменяется состояние здоровья.
- Проникновение вируса в нервную систему малыша. Характерны симптомы менингита: головные боли, светобоязнь, судороги, слабость, тошнота.
- Серьёзные аллергические реакции, в основном у деток, которые являются аллергиками.
Самой высокой реактогенностью из вакцины КПК обладает именно вирус кори.
Действие вакцины проявляется ответными реакциями организма, которые рассматриваются, как побочные эффекты, но не требуют особого лечения. На компонент кори могут проявляться:
- Допустима небольшая отёчность, гиперемия. Может сохраняться до двух дней.
- Может снижаться аппетит, ухудшаться сон.
- Кашель.
- Повышение температурного показателя. Может быть, как незначимым, около 37,3, так и более серьёзным, свыше 38,6 градусов.
- Крайне редко допустимы носовые кровотечения.
- Возможно высыпание, но также в очень редких случаях. По внешним симптомам напоминает развитие кори. В первую очередь образовываются на голове, потом на туловище, и только потом на конечностях. Имеет красноватый или розоватый оттенок.
- Развитие судорожного синдрома и энцефалита.
- Сильная интоксикация организма. Может держаться дольше пяти дней, при этом температура около 38,6, характерна слабость, сыпь, увеличение лимфоузлов, воспаление горла.
- Может наблюдаться отёк Квинке, и даже анафилактический шок из-за аллергии на компоненты коревой вакцины.
Реакция на компонент краснухи
Данный компонент также представлен живыми, но ослабленными вирусами. Практически не наблюдается никаких реакций на введение данного компонента:
- Незначительное увеличение лимфоузлов.
- Гиперемия места инъекции.
- До двух дней может держаться температура, но при этом сохраняется ниже, чем 37,6 градусов.
- Сильные боли в суставах, даже при отсутствии нагрузки, в редких случаях артралгии.
- Сыпь в виде фиолетовых пятен.
Осложнения практически никогда не наступают. Однако, хоть и очень низках, но вероятность существует:
- Анафилактический шок.
- Менингит.
- Конъюнктивит.
- Глухота.
- Синдром Гийена-Барре.
- Эритема.
- Полиневриты, неврит зрительного нерва.
Возможные осложнения после вакцинации
К сожалению, не созданы ещё полностью безопасные вакцины. Поэтому осложнения, увы, случаются. Но для КПК они слишком редки (1 случай на миллион). Не следует путать осложнение с тяжёлыми реакциями: обильная сыпь, высокая температура, сильный ринит – являющимися сильными проявлениями побочной симптоматики.
Поствакцинальные осложнения — показатель того, что у пациента имеются заболевания. К тому же причиной может стать некачественный препарат или некорректно проведённая вакцинация.
Осложнения после КПК следующие:
- сильные аллергии. В большинстве случаев — это реакция на неомицин или анамицин (компоненты вакцины) или на куриный белок. Большинство вирусных штаммов в КПК культивируется в среде с использованием куриных яиц;
- обострение уже имеющихся у вакцинанта аллергий;
- сильная отёчность в месте укола;
- пневмония;
- крапивница;
- миокардит.
- боли в животе. Следует искать болезни ЖКТ;
- гломерулонефрит;
- аутизм (применительно к вакцине ММР 2) – спорный вопрос. Причинно-следственная связь окончательно не установлена;
- острый токсический шок. Возможен из-за некачественной вакцины.
Врачи уверены, что постинъекционные осложнения редко провоцируются составом препарата.
Наиболее вероятно, что имело место:
- нарушение хранения вакцин и неправильная их постановка (ошибка медперсонала);
- индивидуальная особенность организма;
- присоединение инфекции, не выявленной на момент прививания.
Интерферон
Избежать всевозможной неприятной симптоматики поможет грамотная подготовка к вакцинации:
- если у малыша есть аллергия, то накануне процедуры показано пропить антигистаминные лекарства;
- слабеньким детям следует укрепить организм Интерфероном (за день-два до инъекции);
- при наличии нервных патологий следует пролечить их для купирования обострений.
Главное, чтобы ребёнок пришёл на вакцинацию здоровым. Даже слабый насморк — причина отложить процедуру до выздоровления крохи.
Прививочные реакции и осложнения
Все живые вакцины — как комбинированные, так и моновакцины мало реактогенны. Прививка от кори сопровождается у 5-15% детей специфической реакцией с 5-6 по 15 день: температура (редко до 39°), катар (кашель, незначительный конъюнктивит, насморк), у 2-5% — необильная бледно-розовая кореподобная сыпь между 7 и 12 днями.
Реакции на паротитную вакцину также редки, иногда в период с 4 по 12 день отмечаются повышение температуры и катар в течение 1-2 дней. Крайне редко возникает увеличение околоушных слюнных желез (в сроки до 42 дней).
Реакции на краснушную вакцину детей нетяжелые и встречаются редко — кратковременный субфебрилитет, гиперемия в месте введения, реже лимфаденит. У 2% подростков, у 6% лиц до 25 лет и у 25% женщин старше 25 лет с 5 по 12 день после прививки отмечаются увеличение затылочных, шейных и заушных лимфоузлов, кратковременные сыпи, боль в суставах и артриты (чаще коленных и лучезапястных суставов), которые проходят в течение 2-4 недель. После вакцинации в послеродовом периоде, а также через 7 дней от начала менструального цикла, осложнения наблюдаются реже.
Данные о краснушной вакцинации беременных (более чем 1 000 женщин, не знавших о ее наличии) показали, что инфицирование плода происходит нередко (до 10%), однако нарушений развития плода ни разу выявлено не было.
Аллергические реакции
У детей с аллергией как в первые дни после вакцинации, так и в период разгара вакцинальной реакции могут возникать аллергические сыпи; их частота не превышает 1:30 000, реже наблюдается крапивница, отек Квинке, лимфаденопатия, геморрагический васкулит. Их связывают с аллергией на неомицин или другие компоненты вакцины. Вакцины зарубежного производства, изготовляемые на культуре клеток куриных эмбрионов, практически лишены овальбумина, так что они несут минимальный риск развития реакции, причем только у детей, реагирующих на его по немедленному типу. Поэтому аллергия к куриному белку не является противопоказанием к вакцинации тривакцинами. Проведение кожных проб перед вакцинацией также не требуется. Реакции еще реже при использовании ЖКВ и ЖПВ, которые готовится на культуре фибробластов эмбрионов японских перепелов, хотя перекрестные реакции возможны.
[], [], [], [], [], []
Судороги
При развитии температуры выше 39,5° (более 4 дней — 1:14 000) у предрасположенных детей могут развиться фебрильные судороги, обычно продолжительностью 1-2 мин (однократные или повторные). Их прогноз благоприятен, у детей с соответствующим анамнезом следует назначить парацетамол с 5-го дня после прививки. Риск развития судорог у детей, имевших афебрильные судороги в личном, а тем более, в семейном анамнезе, крайне низок, так что они являются противопоказанием.
[], [], [], [], [], [], [], [], [], [], [], [], [], [], [], []
Поражения ЦНС
Нарушение походки или нистагм в течение нескольких дней наблюдаются после тривакцины с частотой 1:17 000. Стойкие выраженные поражения ЦНС после коревой прививки встречаются очень редко (1:1 000 000); частота энцефалитов у вакцинированных даже ниже, чем среди населения в целом. Прививка против кори снижают частоту подострого склерозирующего панэнцефалита (ПСПЭ), так что ликвидация кори позволит, очевидно, ликвидировать и ПСПЭ.
При применении паротитных вакцин из штамма Л-3, а также Jeryl Lynn и RIT 4385 серозный менингит регистрируются крайне редко (1:150 000 -1:1 000 000). Хотя штамм Urabe и Leningrad-Zagreb чаще дают менингиты, эксперты и ВОЗ считает возможным продолжить их применение; в России штамм Urabe не зарегистрирован.
[], [], [], [], [], [], [], [], [], [], []
Боли в животе
Боли в животе (панкреатит) развиваются крайне редко после паротитной вакцины. Орхит редко (1:200 000) возникает до 42 дня после прививки с благоприятным исходом.
Тромбоцитопения
Тромбоцитопения после использования тривакцины на 17-20 день наблюдается редко (1:22 300, по данным одного исследования), ее связывают обычно с влиянием краснушного компонента. Однако описаны отдельные случаи тромбоцитопении с полным выздоровлением и после применения коревой моновакцины.
Постэкспозиционная профилактика кори, краснухи и паротита
Контактным лицам по кори старше 12 мес, не болевшим корью и не привитым, вводят ЖКВ в первые 3 дня от момента контакта. У детей в возрасте 6-12 мес. также возможна постэкспозиционная вакцинопрофилактика. Альтернативой ей, как и для лиц с противопоказаниями к прививке, является введение 1 или 2 доз (1,5 или 3,0 мл) иммуноглобулина человеческого нормального в зависимости от времени, прошедшего от момента контакта (наиболее эффективен при введении до 6-го дня).
Постэкспозиционная профилактика паротита менее эффективна, однако регламентировано введение ЖПВ лицам, имевшим контакт в очагах эпидемического паротита, ранее не привитым и не болевшим этой инфекций не позднее 7-го дня с момента выявления первого больного в очаге. При этом, очевидно, часть детей будет привита в течение 72 ч после заражения, наиболее благоприятных Для предупреждения заболевания введение иммуноглобулина человеческого нормального при контакте не гарантирует предупреждения заболевания.
Прививкам против краснухи в очаге краснушной инфекции подлежат все не иммунные по краснухе, за исключением беременных, так как вакцинация в первые три дня от начала контакта снижает риск развития клинически выраженных форм болезни. Однако, с учетом ранней контагиозности больных (см. выше), данная рекомендация вряд ли будет эффективной.
В случае контакта беременной с больным краснухой ее восприимчивость должна оыть определена серологически. В случае наличия IgG антител женщина считается иммунной. При отсутствии антител анализ повторяют через 4-5 нед.: при положительном результате предлагают прерывание беременности, если вторая проба не содержит антител, берут анализ еще через 1 мес. — интерпретация та же.
Корь, краснуха, паротит: как переносится вакцина?
Любая прививка расценивается организмом, как чужеродный материал. Поэтому на ее введение может возникать реакция, как проявление ответа иммунитета на действие вирусов. Не является исключением вакцина с иммунным компонентом против кори, включающая противопаротитую и противокраснушную суспензию. При попадании в кровь ослабленных или убитых вирусов появляется несколько типов реакций:
- увеличение температуры, позволяющее приостановить процесс размножения вирусов;
- появление общего недомогания, так как все силы организм тратит на выработку антител;
- ухудшение качества сна и аппетита, связанное с нарастанием признаков интоксикации.
Сроки и методы введения вакцин от кори, эпидемического паротита и краснухи
Все вакцины вводят в объеме 0,5 мл подкожно под лопатку или в наружную область плеча, моновакцины вводят одновременно в разные участки тела; использование ди- и тривакцины сокращает число инъекций. Поскольку вакцинные вирусы инактивируются эфиром, спиртом и детергентами, необходимо не допускать контакта препарата с этими веществами, давая им высохнуть перед инъекцией.
Вакцинация против кори в 116 странах с высокой заболеваемостью проводится возрасте 9 и даже 6 мес. с целью защиты грудных детей, у которых она протекает особенно тяжело. У многих детей при этом иммунитет может не выработаться ввиду нейтрализации вакцинного вируса материнскими антителами, поэтому детей повторно прививают на 2-м году.
Поскольку 2-я прививка против этих инфекций, строго говоря, не является ревакцинацией, а имеет целью защиту детей, не давших сероконверсии после 1-й прививки, в принципе, интервал между 2 прививками может быть любым, превышающим 1 мес. хотя, конечно в эти сроки велика вероятность того, что фактор, снизивший иммунный ответ, в эти сроки не прекратит своего действия. Поэтому 2-ю прививку перед школой следует делать всем детям, даже если 1-я прививка была проведена в возрасте 2-5 лет практически, как указано в СП 3.1.2. 1176-02, между 2 прививками интервал должна быть не менее 6 мес. В разных странах 2-ю прививку делают в возрасте 3-12 лет.
При проведении «подчищающей» вакцинации есть полный смысл привить повторно всех детей, получивших 1-ю прививку в возрасте 6 лет (в основном, в 2002-2006 гг.), а также девочек, привитых в эти годы в возрасте 13 лет. При проведении подросткам прививок против краснухи тривакциной, дважды привитые против кори школьники получат третью дозу коревой и паротитной вакцин; это не должно смущать, поскольку у привитых она немедленно нейтрализуется антителами.
Прививка от краснухи
Краснуха представляет собой вирусное заболевание, относящееся к детским инфекциям. У ребенка оно протекает относительно легко, характеризуется образованием сыпи и интоксикацией. Развитие патологического процесса у взрослой женщины во время беременности является причиной развития пороков плода, которые часто бывают несовместимыми с жизнью. Эффективная профилактика краснухи возможна при помощи вакцинации.
Суть вакцинации и показания
Современная вакцина от краснухи содержит живые ослабленные возбудители. После попадания в организм они не вызывают развития инфекционного процесса, но иммунная система реагирует на антигены образованием антител и появлением лимфоцитов с рецепторами к вирусу. Это приводит к невосприимчивости человека и после инфицирования возбудителем заболевание не развивается, так как он сразу же уничтожается.
Вакцинация назначается для плановой и экстренной профилактики кори.
Сколько раз делается
Плановая вакцинация проводится в соответствии с календарем прививок:
- Первичная вакцинация – введение вакцины в возрасте ребенка 12 месяцев.
- Первая ревакцинация – все дети в возрасте 6 лет.
- Повторная ревакцинация выполняется по определенным показаниям (пропущена предыдущая прививка) в возрасте 15 лет. Повторную ревакцинацию рекомендуется проводить всем девочкам подросткам.
Порядок и количество вакцинаций для экстренной профилактики краснухи определяется лечащим врачом индивидуально.
Противопоказания
Существует несколько медицинских противопоказаний для проведения прививки от краснухи:
- Возраст до 12 месяцев.
- Наличие аллергии на некоторые антибиотики, которые добавляются в вакцину.
- Сопутствующая онкологическая патология с новообразованиями различной локализации, заболевания системы крови, первичный иммунодефицит.
- Острая инфекционная или соматическая патология, обострение хронических заболеваний.
- Беременность независимо от срока течения.
Возможные реакции
Живая вакцина от краснухи после введения в организм может вызвать развитие специфических поствакцинальных реакций. К ним относится покраснение и отечность тканей в месте введения вакцины, небольшое повышение температуры тела до субфебрильных цифр (до +38° С), сыпь на коже. Проявления являются вариантом нормальной реакции организма и не должны быть поводом для беспокойства. Они обычно проходят в течение нескольких дней.
Последствия
В небольшом количестве случаев в течение 2-3 недель после выполнения прививки от краснухи возможно развитие осложнений. Развитие иммунного ответа может сопровождаться снижением количества тромбоцитов в единице объема крови (тромбоцитопения), длительной лихорадкой. В таких случаях назначается специфическое лечение. Течение осложнений благоприятное и заканчивается выздоровлением.
Как ставится прививка от КПК
Прививку выполняют путём подкожного или внутримышечного введения. Детям от 1 года до 3 лет инъекцию проводят в наружную боковую поверхность бедра. Ставить укол в ягодицу не рекомендуется – попадание в жировую ткань обнуляет эффективность вакцины.
Детям с 6 лет, подросткам и взрослым людям прививку делают внутримышечно в плечо. Иногда препарат вводят под лопатку подкожно.
Как подготовиться к прививке
Подготовка к прививке начинается с осмотра педиатра или терапевта. Если никаких грозящих осложнениями факторов на осмотре не обнаружено, никакой подготовки не требуется. При наличии сомнений врач может порекомендовать следующее:
- за 2 дня до прививки начать курс антигистаминного препарата;
- при наличии в анамнезе проблем с нервной системой пройти консультацию невролога и пропить курс противосудорожных препаратов;
- для детей, часто болеющих респираторными инфекциями, назначить курс общеукрепляющих и иммуномодулирующих препаратов;
- исключить из рациона любые продукты, способные вызвать аллергию;
- накануне прививки сдать общие анализы мочи и крови.
Имеет смысл держать под рукой жаропонижающие средства. Если вакцинация проводится впервые или есть склонность к аллергии, лучше не покидать поликлинику в течение часа после укола.
Что делать после прививки
Чтобы свести риск побочных эффектов и осложнений к минимуму, после прививки нужно придерживаться следующих рекомендаций:
- на 2-3 дня исключить контакты с инфекционными больными;
- на неделю исключить из рациона продукты, вызывающие аллергию, и любые новые блюда;
- исключить ванны и купания в день прививки, в дальнейшем в течение недели обходиться душем;
- не тереть и не раздражать мылом и косметическими средствами место инъекции;
- избегать перегрева на солнце или переохлаждения;
- соблюдать питьевой режим.
Очень важно в течение первых дней после иммунизации следить за температурой тела. При её подъёме выше 37,50С подстраховаться и вызвать врача на дом
Особенно это касается детей, склонных к субфебрильным судорогам. В остальных случаях сбивать субфебрильную температуру не нужно, но если она растёт, лучше принять жаропонижающее.






