Индекс атерогенности повышен: что это значит, причины роста коэффициента для женщин и мужчин
Содержание:
Если коэффициент атерогенности повышен
Образование холестериновых бляшек.
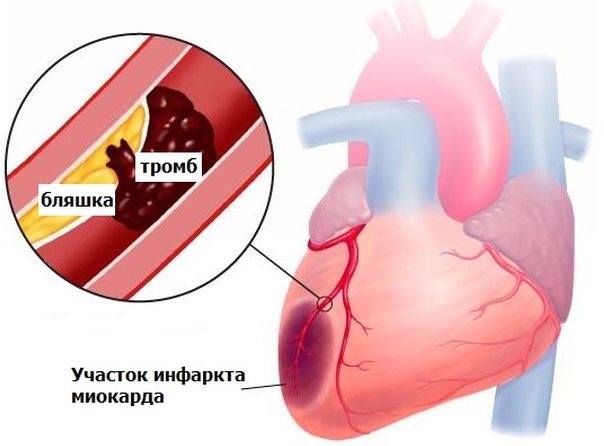
При современном образе жизни это довольно распространенное явление, особенно в возрасте 45 лет и более. Причем это не обязательно значение в районе 4 либо 5, часто встречаются пациенты, у которых коэффициент атерогенности повышен до 6, 7 и даже 8. Это значит лишь одно – организм не в состоянии выводить такое количество холестерина, который попросту откладывается на стенках сосудов. Последствием данной патологии может быть инфаркт и даже инсульт, поэтому пренебрегать подобным состоянием, особенно в пожилом возрасте, очевидно, не стоит.
Причины
Причинами высоких значений КА могут быть:
-
Несбалансированное питание. Около четверти холестерина организм получает с пищей и если в рационе человека преобладают жиры животного происхождения. Ими богаты жирные сорта мяса, сало, колбасные изделия и полуфабрикаты, сливочное масло, молоко и молочные продукты с высокой жирностью. Также значительное количество вредного холестерина образуется в процессе жарки и прочих подобных способов приготовления, при которых используется большое количество масел.
-
Ожирение и сахарный диабет. Зачастую, эти 2 термина очень тесно связаны, поскольку второе является последствием первого. Но как ожирение, так и сахарный диабет, как правило, 2-го типа, способствуют повышению индекса атерогенности, за счет нарушения обмена веществ (в том числе и жирового).
- Вредные привычки. Сколько бы не существовало споров на счет влияния вредных привычек на организм, то, что чрезмерное употребление алкоголя и табакокурение также способствует повышению индекса атерогенности. Как алкоголь, так и табачный дым, тем или иным способом повреждают сосуды, сердце, нарушают работу печени, что ухудшает кровообращение и дестабилизирует выработку холестерина.
- Заболевания печени. Более половины холестерина вырабатывается в печени. Поэтому многие заболевания органа, влияют на баланс ЛПНП и ЛПВП, что в свою очередь влияет на КА.
Лечение
Принцип лечения заключается в снижении выработки и употребления ЛПНП – атерогенных фракций холестерина и параллельном повышении выработки ЛПВП – полезный фракций холестерина. Стоит понимать, что это довольно длительный процесс, который, в зависимости от степени отклонения от нормы, может затянуться на несколько месяцев и даже на 1-2 года.
Понизить коэффициент атерогенности можно следующими методами:
Питание. Первое, что назначают врачи – это грамотная гипохолестериновая диета, подразумевающая ограничение либо полное исключение из рациона продуктов, богатых на холестерин. К ним относятся жирные сорта мяса, жирные молочные продукты, яичный желток, кофе, шоколад, фаст-фуд. И напротив, необходимо увеличить употребление рыбы, растительных масел, зелени, овощей и фруктов. Они не только отличаются крайне низким уровнем холестерина либо полным его отсутствием, но и содержат большое количество клетчатки.
Корректировка образа жизни. Для обеспечения положительного эффекта, необходим комплексный подход
Потому важно избавиться от вредных привычек, табакокурения, ограничить употребление алкоголя, обеспечить себе здоровый сон и режим работы/отдыха. Да-да, даже столь простые меры способны повлиять на скорость лечения.
Лечение заболеваний, спровоцировавших отклонение
При наличии патологий эндокринной системы, печени либо пищеварения, прежде всего, необходимо направить усилия на их излечение. Только устранив источник нарушений, можно нормализовать коэффициент атерогенности.
Прием лекарственных препаратов. При серьезном повышении показателей, врачи прибегают к использованию фармацевтических препаратов группы фибратов и статинов последних поколений. Это специальные лекарственные препараты, предназначенные для купирования выработки печенью ЛПНП, а также увеличения синтеза ЛПВП. Наиболее эффективными и проверенными являются Фенофибрат, Аторис, а также Розувастатин. Выпускаются лекарственные средства в форме таблеток. Дозировку и длительность приема назначается врачом в индивидуальном порядке, как правило, основываясь на возраст пациента, степень повышения КА, а также наличие заболеваний в анамнезе.
Расчёт коэффициента атерогенности
Коэффициент атерогенности можно рассчитать по следующей формуле: (Общий холестерин — ЛПВП)/ЛПВП, где ЛПВП — липопротеины высокой плотности. Общий холестерин является суммой липопротеинов высокой, низкой плотности (ЛПНП) и очень низкой плотности (ЛПОНП).
Подготовка пациента к сдаче анализа крови
Чтобы результаты анализа крови были верны, к исследованию следует подготовиться
За 2–3 недели до исследования пациент не должен нарушать диету. Если человек перенёс тяжёлое заболевание (например, инфаркт миокарда) или обширную операцию, то выполнение теста переносят на 3 месяца — за исключением случаев, когда кровь удалось взять в течение 12 часов после приступа. На 2–3 недели его откладывают после нетяжёлых заболеваний.
За 24 часа до исследования нельзя употреблять алкоголь, за 12 часов до сдачи крови — принимать пищу, за 30 минут — курить. Пациент должен быть выспавшимся и посидеть 5–10 минут до процедуры, иначе результат анализы может быть искажённым.
Значения КА в норме — таблица
| Группа лиц | Нормальные значения коэффициента |
| Женщины | От 2 до 3,2 |
| Мужчины | От 2 до 3,5 |
| Дети | Обычно около 1 |
| Беременные женщины | Обычно выше 3,5 |
Нормальные значения коэффициента атерогенности лежат в диапазоне от 2 до 2,5, но не более 3,2 для женщин и 3,5 для мужчин. Значение выше 3 означает, что в организме начинает преобладать «плохой» холестерин — есть вероятность развития атеросклероза.
На протяжении жизни коэффициент меняется. Он имеет минимальное значение в младенчестве и равен единице, хотя этот тест не предназначен для детей, поэтому высокие цифры индекса атерогенности не несут смысловой нагрузки в этот период. С возрастом коэффициент растёт, но даже у пожилых людей он не должен выходить за указанные в таблице границы.
Беременным не рекомендуется сдавать данный анализ, так как в период вынашивания ребёнка он не является показательным и обычно выше нормы. Поэтому его рекомендуется делать как минимум через шесть недель после родов.
Факторы, влияющие на результат исследования
Курение оказывает влияние на липидный баланс и резко повышает риск развития атеросклероза
Любые факторы, влияющие на уровень липидов в крови, будут влиять и на итоговый коэффициент. Основные причины:
- Курение. Курение влияет на на уровень липидов в крови и способствует повреждению стенок сосудов, в местах которых начинают развиваться атеросклеротические бляшки.
- Нездоровое питание. Употребление жирной и жареной пищи, продуктов, которые богаты простыми углеводами (конфеты, хлебобулочные изделия, мёд, сладкие напитки и т. д.).
- Ожирение. Во-первых, люди, страдающие данным заболеванием, ведут малоподвижный образ жизни, что также является фактором риска. А во-вторых, они часто употребляют сладкую и жирную пищу.
- Сахарный диабет. Люди с данной патологией автоматически попадают в группу риска по развитию атеросклероза, так как высокий уровень глюкозы крови повреждает стенки сосудов, куда начинают присоединяться атеросклеротические бляшки.
- Повышенное артериальное давление. Так как стенки сосудов имеют определённый запас прочности, при постоянно высоком уровне артериального давления они повреждаются, что ведёт к развитию атеросклероза в этом месте.
- Голод на протяжении длительного отрезка времени.
- Приём:
- оральных контрацептивов;
- анаболических стероидов;
- глюкокортикоидов (Преднизолона, Дексометазона).
- Беременность.
- Наличие у родственников повышенного уровня холестерина. Иногда встречается генетически заложенный повышенный уровень липидов и соответственно высокий уровень коэффициента атерогенности.
- Употребление алкоголя. В настоящее время один из важных факторов развития атеросклеротического поражения сосудов.
Норма у женщин
Для женщин расчёт индекса атерогенности в липограмме — это фактор, который определяет риск формирования системной патологии атеросклероз, а также возникновение патологий сердечного органа и сердечной ишемии.
Рассчитанный индекс атерогенности (КАТ) для женщин, так же, как и КАТ для мужчин имеет одинаковую трактовку:
| Индекс атерогенности обоих полов | Меньше, чем 3,0 | От 3,0 до 4,0 | Выше, чем 5,0 |
|---|---|---|---|
| Прогнозирование развития патологий | Низкий риск формирования системного атеросклероза | Риск формирования таких патологий: | В организме происходят атеросклеротические изменения |
| · системный атеросклероз; | |||
| · патология тромбоз; | |||
| · нестабильная стенокардия; | |||
| · ишемия сердечного органа. |
Чтобы правильно расшифровать показатели липограммы, необходимо также учитывать возраст для женщины, а также те патологии, которые развиваются в организме у зрелой женщины.
Для женщин до 30-летия атерогенность не должна быть больше, чем 2,20 единиц. Когда женщина становится старше, КАТ может быть в достаточно большом диапазоне — норма атерогенности у женщин старше 30-летия от 1,880 до 4,40 единиц.
После изменений с возрастом в гормональном фоне женского организма, по норме атерогенность может быть 3,20 единиц, а если у женщин существуют признаки развития сердечной ишемии, тогда по норме КАТ 4,0 единицы.
Для женщин до 30-летия атерогенность не должна быть больше, чем 2,20 единиц.
Причины понижения уровня
У женщин в климактерический период происходит гормональное затухание и выработка гормона эстрогена становится ниже, поэтому КАТ может измениться в любую сторону, но чаще всего, в сторону повышения.
Но также существуют причины, которые могут понизить КАТ ниже нормы:
- Противохолестериновая низкокалорийная диета для снижения молекул плохого холестерина;
- Терапия гиполипидемическими медпрепаратами группы статинов. Медикаментозная терапия назначается при холестероле выше нормы при патологии гипохолестеринемия;
- Тяжелая физическая нагрузка, а также активный спорт. Чрезмерная физическая активность женщин в возрасте после 50 лет не всегда может принести пользу организму.
При лечении сатиновыми медикаментами гиперхолестеринемии у женщин, а также у мужчин, КАТ помогает доктору определить терапевтический эффект назначенных статиновых препаратов.
Суть лечения сатиновыми препаратами — это не только понижение концентрации молекул ЛПНП в плазменной крови, но и повышение концентрации в ней молекул ЛПВП, что отражается в липограмме КАТ.
Если при лечении статинами снижаются не только низкоплотные липопротеиды, но и молекулы высокоплотных липидов, тогда такую терапию немедленно необходимо отменять, потому что это чревато развитием системного атеросклероза.
Применение медпрепаратов для корректировки КАТ в качестве самолечения, категорически запрещается, потому что неправильно рассчитанная дозировка и схема терапии, может запустить в организме обоих полов необратимые последствия, которые спровоцируют инфаркт миокарда и мозговой инсульт с преждевременной смертью.
Лечении сатиновыми медикаментами гиперхолестеринемии у женщин
Что делать при пониженной атерогенности
Нужно сходить на приём к специалисту по питанию, который разработает специальный график
Сначала нужно определить правильность результата. Другими словами, нужно выяснить не было ли в последние дни перед сдачей анализа в жизни больного факторов, способствующих снижению индекса атерогенности. Если ничего подобного не было – результат можно считать верным.
Самой частой проблемой, которая приводит к снижению индекса – низкокалорийная пища, с низким содержанием жиров. Большинство монодиет о которых можно узнать из интернета и назначить себе самостоятельно способны навредить человеку, который совершенно здоров, не говоря о тех, кто страдает от каких-либо патологий.
Нужно сходить на приём к специалисту по питанию, который разработает специальный график и рацион питания, распишет количество и виды продуктов.
После голодной диеты нельзя употреблять сразу всё в любом количестве. Это может стать причиной повышения глюкозы, ЛПНП и других составляющих крови.
Важно! Не назначайте диеты самостоятельно – они могут стать причиной обострения различных хронических патологий. Посоветуйтесь с диетологом он сможет порекомендовать такую диету, которая будет эффективной и не приведёт к проявлениям уже имеющихся заболеваний.. Вегетарианство – отдельная тема для разговора
Люди, избравшие подобный образ жизни обычно отказываются от приёма жиров животного происхождения, а растительные масла потребляют в умеренных количествах. Когда такие люди интенсивно трудятся не зависимо физически или умственно – индекс атерогенности будет снижен. Диета вегетарианцев довольно скудна, их организмы пребывают в истощении, а сниженный коэффициент это только подтвердит. В подобном случае необходимо срочно пересмотреть рацион питания и разнообразить его продуктами, содержащими жиры. Помощь специалиста будет полезной
Вегетарианство – отдельная тема для разговора. Люди, избравшие подобный образ жизни обычно отказываются от приёма жиров животного происхождения, а растительные масла потребляют в умеренных количествах. Когда такие люди интенсивно трудятся не зависимо физически или умственно – индекс атерогенности будет снижен. Диета вегетарианцев довольно скудна, их организмы пребывают в истощении, а сниженный коэффициент это только подтвердит. В подобном случае необходимо срочно пересмотреть рацион питания и разнообразить его продуктами, содержащими жиры. Помощь специалиста будет полезной.
Особенности пониженного индекса атерогенности
Этот показатель крови может меняться с течением времени. Так, большинство людей, которые проходят курс лечения от ожирения, периодически сдают анализ, чтобы увидеть динамику проводимой работы. Конечно, им приятно, когда уровень атерогенности постепенно снижается.
Если же человек ведет активный образ жизни и не переедает, то и индекс атерогенности у него будет нормальным. При значительных нагрузках на работе или в спорте этот показатель становится пониженным. Как правило, для его повышения и приведения в норму достаточно хорошо отдохнуть и позволить себе поесть немного больше обычного.
Пониженный коэффициент атерогенности у женщин
У здоровой женщины при сдаче этого анализа натощак показатель должен быть в норме. Пониженный коэффициент атерогенности укажет на то, что пациентка находится в стадии истощения. В свою очередь, такая ситуация может произойти по нескольким причинам. Во-первых, женщина принимает чересчур мало пищи с содержанием жира. Так случается с молодыми девушками, которые длительное время сидят на диете. Как правило, такие диеты назначаются не специалистом, а самолично, а потому их польза для здоровья очень сомнительна.
Во-вторых, пониженный коэффициент атерогенности у женщин может наблюдаться у спортсменок. В периоды подготовки к серьезным соревнованиям значительно увеличивается нагрузка на организм, причем как физическая, так и моральная, и на все это необходима энергия. Если тренер недостаточно уделяет внимания состоянию своей наставницы, а следит лишь за ее физической формой, то это может привести к таким результатам, как пониженный коэффициент атерогенности.
Наконец, если этот показатель у женщины понижен, следует уточнить у нее, не принимает ли она гормональные средства с содержанием эстрогенов. Большинство противозачаточных средств, в том числе и нового поколения, содержит в себе малые дозы этого женского гормона, который женщины принимают ежедневно. В таком случае результат анализа можно считать недействительным и не имеющим медицинского значения.
Пониженный коэффициент атерогенности у детей
Сегодня рекомендуется этот анализ сдавать тем детям, у которых с рождения выявлен повышенный холестерин, а также имеются нарушения, в том числе и врожденные, в работе сердечно-сосудистой системы. Информативным считают этот индекс, взятый у ребенка с 2 до 10 лет.
Если коэффициент атерогенности у ребенка понижен, то необходимо расспросить родителей о характере его питания. Многие виды сладостей, так любимых детьми, почти не содержат липидных компонентов (зефир, пастила). Если прием такой пищи идет в ущерб основному питанию, то не стоит удивляться тому, что у ребенка обнаружится пониженный уровень атерогенности. Несмотря на то, что понижение уровня врачи обычно не считают критичным, в этом случае все совершенно по-другому. Детскому организму холестерин необходим для строительства клеток, для поддержания сил, для функционирования всех систем организма. Так, половая система девочки не будет готова к ежемесячному менструальному циклу, если уровень получаемых с пищей жиров будет низок. Наконец, в полушариях мозга сосредоточено огромное количество жиров, и существующий их недостаток, на который указывает в том числе и пониженный уровень атерогенности, может стать причиной неуспеваемости в учебном заведении.
Пониженный коэффициент атерогенности у мужчин
В современном мире такая ситуация случается крайне редко, и виной всему – бесчисленные гаджеты, с которыми проводит время сильная половина человечества, а также высококалорийная еда, которая очень быстро готовится или даже просто разогревается.
Если же на приеме у кардиолога у мужчины выявится, что его уровень атерогенности понижен, то врачу следует провести консультацию с пациентом, чтобы выявить истинную причину. Как правило, этот анализ сдают утром, натощак. Если мужчина имеет привычку делать зарядку или совершать пробежку, и даже в день сдачи анализа не изменил своих планов, это может привести к тому, что коэффициент атерогенности будет понижен. Если же такой результат получен без недавней физической нагрузки, то это может говорить о том, что в рационе пациента уже длительное время преобладают продукты с низким содержанием липидов.
Если мужчина в данное время лечится от грибка и принимает соответствующие препараты, это также может привести к тому, что коэффициент атерогенности будет понижен. К такому же результату приведет и прием препаратов на основе эритромицина
Такие результаты анализов не следует принимать во внимание. Сдать новый анализ рекомендуется тогда, когда пациент пройдет лечение и завершит прием лекарственных средств
Причины повышения коэффициента
Повышенный индекс атерогенности часто остается незамеченным со стороны пациента. Главный фактор риска – образ жизни, который формируется еще в детстве, и человек следует ему на протяжении всей жизни. Поэтому при выявлении повышенных липидных показателей в крови пациента рекомендовано проверить членов его семьи.
Причины повышенного коэффициента атерогенности:
Неправильные пищевые привычки
Безусловно, жиры – важное и необходимое человеку вещество, выполняющее множество функций в организме (к примеру, холестерин является строительным материалом для клеточных мембран и гормонов надпочечников, ЛПНП – транспортная форма жиров, доставляющая их из тонкого кишечника для дальнейших биохимических превращений в печень, ЛПВП –липопротеин, переносящий жиры из печени в клетки всего организма). Поэтому включать жиры в свой ежедневный рацион можно и даже нужно
Но не все жиры одинаково полезны. Причина повышенного коэффициента атерогенности – избыточное употребление животных жиров, содержащихся в жирном мясе, сале, шпике, субпродуктах (почках, мозгах), колбасах, сливочном масле, жирном молоке и молочных продуктах, яичном желтке.
Повысить коэффициент атерогенности может и артериальная гипертензия. Согласно статистике, повышенное артериальное давление – проблема 35-40% жителей развитых стран старше 45 лет. Давление более 140/90 мм рт. ст. провоцирует повышенный тонус сосудов, что негативно влияет на кровоснабжение органов и тканей. Дело в том, что артерии рассчитаны на определенное давление: кратковременное их сужение возможно при занятиях спортом или стрессовых ситуациях, такая нагрузка «мобилизует» внутренние резервы организма, перераспределяя ток крови. При артериальной гипертензии постоянно повышенный тонус сосудов способствует их повреждению, а на микротравмы быстро оседают молекулы липопротеинов низкой плотности.
Курение также способно повысить коэффициент атерогенности. Регулярное вдыхание табачного дыма приводит к снижению насыщения крови кислородом и постоянным микроповреждениям сосудов. Липиды вместе с тромбоцитами быстро заполняют эти повреждения, и формируется атеросклеротическая (холестериновая) бляшка.
Злоупотребление алкоголем приводит к патологическому перераспределению сосудистого давления. Периферические (поверхностные) артерии расширяются, а висцеральные, питающие сердце, головной мозг и прочие внутренние органы, сужаются. Таким образом, кровоснабжение органов и систем нарушается, в суженных сосудах образуются микроповреждения, и образуются холестериновые бляшки.
Еще одна причина повышенного показателя – сахарный диабет II типа. Это обменное заболевание характеризуется избытком глюкозы (сахара) в крови. Ее молекулы повреждают нежную внутреннюю стенку артерий, и формируется большое количество холестериновых бляшек. Кроме этого, при диабете нарушается не только углеводный, но и жировой обмен: пациенты с этим заболеванием склонны к ожирению даже при соблюдении диеты. Избыток липидов в организме при сахарном диабете также способен привести к повышенному коэффициенту.
Ожирение – еще одна причина, которая может повысить коэффициент атерогенности. Существует несколько факторов, приводящих к ожирению, наиболее распространенными являются алиментарный (регулярное употребление в пищу калорийных, насыщенных жиром блюд) и эндокринный (различные нарушения гормональной регуляции процессов жизнедеятельности). При ожирении уровень липидов в крови растет, увеличивается риск формирования повышенного показателя и развития атеросклероза.
Семейный анамнез. Медики отмечают, что чаще всего коэффициент атерогенности повышен у лиц, чьи близкие кровные родственники страдали от атеросклероза, сердечно-сосудистых заболеваний и перенесли один или несколько инфарктов, или инсультов. Поэтому всем лицам с отягощенным семейным анамнезом рекомендуется регулярно проходить обследования и сдавать анализы на холестерин и липидограмму.
Малоподвижный образ жизни сравнительно недавно стали относить к факторам, способным повысить коэффициент атерогенности. Доказано, что люди, ведущие активный образ жизни, реже сталкиваются с повышенным уровнем атерогенности.
Все эти причины воздействуют на организм длительное время, поэтому увеличение коэффициента атерогенности чаще встречается в возрасте старше 40 лет. Однако в последнее десятилетие повышенный показатель индекса атерогенности встречается и у подростков 13-15 лет, поэтому исследование липидограммы приобретает все большую популярность.
Роль холестерина
Холестерол — это жиросодержащий спирт, который вырабатывается клетками собственного организма — до 80,0% (50,0% из этого показателя синтезируют клетки печени) и 20,0% попадает в организм с продуктами питания животного происхождения.
За баланс холестерина в организме отвечает липидный обмен.
Роль в организме молекул холестерола очень велика:
- Холестерин содержится в каждой клеточной мембране и придает им эластичность и крепость;
- Молекулы холестерола отвечают за проницаемость клеточных мембран и защищают их от влияния внешней среды, повышая иммунитет клеткам и организму;
- Участвует в выработке стероидных гормонов надпочечниками;
- Холестерин способствует выработке витамина Д клетками печени;
- Высокоплотные молекулы холестерола обеспечивают нормальную выработку жёлчи;
- Холестерол связывает нейроны головного и спинного мозга;
- Молекулы холестерола защищают нервные волокна, покрывая их.
Липопротеины низкой плотности (ЛПНП) – это молекулы, которые являются строительным компонентом в мембранах клеток. Без молекул низкоплотных липопротеидов, невозможна жизнедеятельность клеток человеческого организма.
Низкомолекулярный (жидкий) холестерин ЛПНП используется в пищеварительных органах для выработки жёлчных кислот, а также активирует функционирование иммунной системы, и всех клеток головного мозга.
Жидкий холестерол принимает участие в балансировке нервных окончаний
Жидкий холестерол принимает участие в балансировке нервных окончаний. А также приводит к восстановлению нервной системы в период и после перенапряжения и стресса.
Все положительные качества холестерина отмечены только в том случае, если низкомолекулярные липопротеиды не превышают норму в составе крови.
Тогда жидкий холестерин не является плохим. Если же его концентрация в составе плазмы крови повышается, тогда липопротеиды низкой молекулярной плотности могут принести вред системе кровотока, а также всему организму.
Избыточное количество в составе крови холестерина способствует к формированию холестериновых бляшек, которые разрастаясь, приводят к развитию системного атеросклероза, и патологий сердечного органа.
Сердечные патологии нередко заканчиваются инфарктом миокарда, а также многочисленные патологии сосудистой системы, приводят к мозговому инсульту.
Лишние молекулы холестерина начинают оседать на внутренних оболочках артерий, что приводит к закупориванию артериального просвета, а также может привести к разрыву оболочки и кровоизлиянию в пораженный орган.
Липопротеины высокой молекулярной плотности (ЛПВП) — это хороший, твердый холестерин, который достаточно полезен в организме.
Повышенное его содержание в составе крови свидетельствует о том, что риски развития патологий системы сосудов и сердечного органа минимальны и магистральные просветы очищены от избытка холестериновых молекул.
Немного о холестерине
Причины повышения коэффициента
Зачастую увеличенный индекс атерогенности у пациентов не вызывает беспокойства. Основным фактором является образ жизни, сформировавшийся ещё в детском возрасте. Человек следует ему всю сознательную жизнь. По этой причине, когда у больного выявили повышение липидных показателей, специалисты рекомендуют проверить всю семью.
Повышение данного показателя происходит при:
- неправильных пищевых предпочтениях. Бесспорно, жиры нужны и важны для человеческого организма. Они имеют много различных функций: холестерин необходим для синтеза гормонов надпочечников и придания прочности клеточным мембранам, ЛПНП совершают доставку жиров в ткани печени из тонкого кишечника, ЛПВП транспортируют жиры из тканей печени клетки всего организма. По этой причине жиры в дневном рационе должны присутствовать. Нельзя забывать, что не все жиры полезны. Причиной увеличения индекса атерогенности может быть излишнее потребление животных жиров, которые присутствуют в жирном мясе, субпродуктах, шпике, сале, жирном молоке, сливочном масле, колбасах, яичных желтках и молочных продуктах;
- повышенное кровяное давление так же может стать причиной увеличения показателя атерогенности. По статистике, повышенное АД преследует практически 40% населения развитых стран в возрасте от 45 лет. Повышенное кровяное давление тонизирует стенки сосудов, что плохо сказывается на снабжении кровью тканей и органов. Артерии способны без последствий выдерживать некоторое давление. Они переносят не продолжительное сужение при спортивных нагрузках или во время стресса. Подобное воздействие способствует мобилизации внутренних резервов и перераспределению кровотока. Повышенное давление держит сосуды в состоянии тонуса, что повреждает их, а микротрещины быстро заполняются ЛПНП;
- повышению данного показателя так же способствует курение. Табачный дым снижает содержание кислорода в крови и способствует образованию микроповреждений на сосудах. Эти места быстро заполняют тромбоциты и липиды, что приводит к образованию атеросклеротических сгустков;
- по причине употребления алкогольных напитков в больших количествах происходит перераспределение давления в сосудах, поверхностные артерии расширяются, а висцеральные сужаются, они питают сердце, головной мозг и остальные органы человека. Поэтому происходит нарушение снабжения систем и органов кровью. На сосудистых стенках появляются микротрещины, на месте которых вскоре образуются липопротеиновые сгустки;
- сахарный диабет второго типа – эта патология проявляется высокой концентрацией сахара в крови. Артериальные стенки повреждаются глюкозой, что приводит к формированию множества холестериновых сгустков. Вместе с этим при развитии диабета происходит нарушение углеводного и жирового обмена. Больные, страдающие от этой патологии даже, соблюдая строгую диету имеют склонность к ожирению. Излишек жиров при сахарном диабете может стать причиной повышенного индекса;
- росту показателя атерогенности может способствовать ожирение. Существует несколько факторов, из-за которых развивается данная патология. Самые распространённые – алиментарный и эндокринный. При ожирении содержание в крови липидов растёт, что приводит к развитию атеросклероза и росту индекса;
- специалистами замечено, что более часто показатель атерогенности имеет высокие показатели у пациентов, чьи кровные родственники страдали атеросклерозом, сердечно-сосудистыми патологиями и перенесли инфаркт или инсульт. По этой причине людям с таким семейным анамнезом необходимо периодически обследоваться и контролировать холестериновые показатели;
- малоподвижный образ жизни так же причислен к причинам, приводящим к повышению индекса атерогенности. Специалисты смогли доказать, что он практически не повышается у активных людей.
Данные факторы оказывают действие на организм в течение продолжительного срока. По этой причине повышенные значения индекса наиболее часто встречаются у людей в возрасте от 40 лет. В последние годы подобную аномалию можно встретить и у подростков в возрасте 13-15 лет, что стало причиной популярности липидограммы.
Группа риска
Определение коэффициента атерогенности в обязательном порядке назначается людям, которые относятся к группе риска развития атеросклероза, а именно:
- Мужчинам после 40 лет, женщинам после 45 лет. Доказано, что риск развития атеросклероза повышается с возрастом, но бывают случаи болезни и в более раннем возрасте.
- Курильщикам и особам злоупотребляющими алкогольными напитками. Никотин и алкоголь не только провоцируют развитие атеросклерозного процесса, но и значительно усугубляют его течение.
- Людям с генетической склонностью. Известно, что прослеживается генетическая связь развития атеросклероза и наличия заболеваний сердечно – сосудистой системы у родственников (ишемическая болезнь сердца, гипертоническая болезнь или наличие инфаркта миокарда/ инсульта у родственников в прошлом).
- Людям с повышенной массой тела или ожирением (ИМТ больше 25).
- Люди, страдающими сахарным диабетом.
Симптомы когда нужно сдать анализ
Часто атеросклероз называют «тихим убийцей» именно потому, что он развивается медленно и незаметно.
Но при наличии следующих симптомов необходимо обратиться к лечащему доктору для определения индекса атерогенности:
- Со стороны сердца: боли в области сердца жгущего или давящего характера, иррадиирующие в левую лопатку, руку, плечо, которые возникают после физического перенапряжения или на фоне стресса (приступ стенокардии или «грудной жабы»); скачки артериального давления или его повышение, одышка, общая слабость.
- Со стороны головного мозга: периодические боли головы, головокружение, нарушения памяти, внимания, концентрации, сна.
- Со стороны периферических артерий: наличие боли в ногах, возникающей после ходьбы на небольшие расстояния, зябкость, нарушения чувствительности, наличие перемежающейся хромоты.
- Со стороны кишечника: боли в животе приступообразного характера не связанные с приемом пищи.
- Со стороны почек: боли в поперечном отделе позвоночника, расстройства мочеиспускания.
 Боли в области сердца жгущего или давящего характера
Боли в области сердца жгущего или давящего характера






