Удачное эко, хгч и узи, какие первые признаки, симптомы наступления беременности
Содержание:
- Признаки зачатия после ЭКО
- Образ жизни после положительного результата
- Нормы ХГЧ
- Отклонения
- Нормы ХГЧ при ЭКО беременности по неделям: таблица
- Как растет уровень?
- Методы определения концентрации ХГЧ
- Интерпретация результата
- Таблица показателей ХГЧ при двойне
- Тактика лечения
- На что влияет ХГЧ при ЭКО
- Динамика изменения концентрации ХГЧ после экстракорпорального оплодотворения
- Первые признаки беременности
- Положительный ХГЧ после ЭКО, что дальше?
Признаки зачатия после ЭКО
После процедуры ЭКО многие женщины начинают «прислушиваться» к изменениям в организме, чтобы определить – произошло зачатие или нет. Многие из описанных ими ощущений являются субъективными и в большей степени связаны с волнением, а не с реальными физиологическими изменениями в органах репродуктивной системы.
Условно репродуктологи разделили симптомы после ЭКО на две категории: субъективные и объективные. К субъективным симптомам можно отнести:
- эмоциональную лабильность;
- быстрое утомление;
- тяжесть в нижней части живота;
- покалывание в области матки;
- частую смену настроения;
- выделения из влагалища.
Через несколько суток после переноса эмбриона могут происходить изменения, характерные для начала нового менструального цикла: болезненность в груди, боли внизу живота, тошнота и т.д. Репродуктологи предупреждают, что в случае успешной имплантации эмбриона в матку они полностью исчезают и никак не препятствуют нормальному течению беременности.
К объективным симптомам, возникающим при внедрении бластоцисты в эндометрий, относят:
- повышение базальной температуры;
- обнаружение ХГЧ в сыворотке крови;
- общее повышение температуры до 37.2 градусов Цельсия.
Не исключено возникновение упомянутых ощущений на 5 ДПО при переносе в матку пятидневных эмбрионов. В отличие от «трехдневок», они содержат в себе больше клеток, в связи с чем сокращается период на их последующее деление и превращение из морулы в бластоцисту, готовую к имплантации в матку.
Образ жизни после положительного результата
В первые дни после переноса происходит самое важное – его прикрепление к стенке матки и начало развития. Поэтому в эти дни женщине лучше избегать физических нагрузок, активных занятий спортом, по возможности стрессов
Иногда советуют проводить больше времени лежа в постели, но исследования показывают, что положение женщины не влияет на развитие эмбриона.
Если тест или анализ крови показали положительный результат, это означает, что беременность наступила. В этот период врачи рекомендуют размеренный образ жизни с неспешными прогулками и здоровым питанием. На ранних сроках лучше воздержаться от горячей ванны, посещения саун, участия в спортивных соревнованиях, а о тяжелой физической работе лучше забыть до конца беременности.
После ЭКО назначают медикаментозную поддержку. Прием препаратов, содержащих прогестерон, создает благоприятные условия для развития эмбриона.
Самые распространенные препараты для прогестероновой поддержки – «Дюфастон» в виде таблеток и капсулы «Утрожестан». Врач может посоветовать также гель для влагалищного использования, который обеспечивает необходимую дозировку гормона в течение 3 дней.
Помимо прогестерона, назначаются препараты эстрадиола, который положительно влияет на эндометрий, стимулирует обменные процессы, улучшает кровообращение в матке.
По индивидуальным показаниям врач может назначить и другие препараты для поддержания беременности: гормоны коры надпочечников, гонадотропины, содержащие ХГЧ. Также врач может порекомендовать прием лекарств, разжижающих кровь и витаминов. Это поможет выносить долгожданную беременность.
Если при естественно наступившей и нормально протекающей беременности можно обойтись и без лекарств, то после ЭКО лучше прислушиваться к рекомендациям лечащего врача и принимать все назначенные препараты.
Основываясь на анализах, врач прописывает только необходимые лекарства, в том числе и гормональные, которые дополняют недостаток нужных для правильного развития ребенка, вещества, которые создают оптимальные условия для протекания беременности и снижают вероятность ее прерывания.
Нормы ХГЧ
У пациенток, которые не находятся в положении уровень гормона ХГЧ в норме находится в диапазоне от 5 до 15 мЕд/мл. После выполнения подсадки эмбрионов при использовании процедуры экстракорпорального оплодотворения на 4 – 6 день уровень ХГЧ начинает возрастать. Поначалу данный процесс протекает плавно, а после 2-3 недель от момента подсадки плода начинается более стремительный его рост, при этом каждые двое суток численность показателя удваивается. Усиленное повышение хорионического гонадотропина продолжается до 12 недели беременности. По окончанию этого временного периода начинается небольшой спад количества гормона в крови. С наступлением 22 неделя и до окончания 40 недели уровень хорионического гонадотропина снова возрастает, но уже с меньшей интенсивностью нежели как в начале. Для того чтобы оценить в норме ли находится показатель ХГЧ, а также убедится в нормальном протекании беременности и отсутствии угроз самопроизвольного её прерывания была создана специальная табличка.
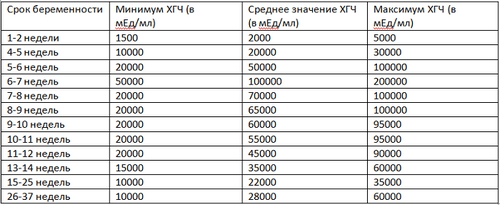 Рисунок взят из «Беременность и роды»
Рисунок взят из «Беременность и роды»
Выше представленная таблица, описывающая рост ХГЧ при искусственном оплодотворении яйцеклетки за пределами организма женщины и последующего переноса её в матку, что позволяет отслеживать скорость прироста гормона человека в крови. При помощи этих показателей и производится оценка развития беременности. Когда уровень гормона будет находиться в пределах ниже нормы, то это может быть сигналом о том, что в любой момент может произойти прерывание беременности. В противоположной ситуации, при которой концентрация ХГЧ повышена у врачей возникает подозрение о возникновении молярной беременности либо развитии какого-либо хромосомного недуга у малыша. Нужно также учитывать, что повышенная концентрация может указывать о беременности не один плодом, а несколькими.
В период применения репродуктивного метода такого как ЭКО зачастую женщине проводят имплантацию нескольких искусственно оплодотворённых яйцеклеток. Данная процедура проводится с целью повышения шансов на приживление эмбриона в матке и, следовательно, наступления беременности. В связи с этим шансы на то что возможно будет двойня велики. Уровень гормона ХГЧ при беременности двойней либо тройней в два раза больше нежели чем при обычной. Есть также разработанные нормы ХГЧ характерные для двойни.
Отклонения
Иногда беременность может не развиться, а происходит пузырный занос – разрастание ворсин хориона в виде пузырьков с жидкостным содержимым. При этом хорионический гонадотропин также повышается, что можно принять за наличие беременности. В этом случае пациентка обязательно проходит ультрасонографию и другие исследования, позволяющие поставить адекватный диагноз и устранить занос, поскольку он может трансформироваться в злокачественную опухоль, если вовремя не проведено лечение.
Вариабельность ХГЧ может означать различные состояния при показаниях:
| Заниженных | Завышенных |
| Внематочная беременность | Неправильное определение гестационных сроков |
| Неверно установленный срок | Многоплодная беременность – двойня, тройня, особенно разнояйцевые. У гетерозиготных близнецов своя плацента, каждая из которых усиленно выделяет гормон |
| Плод задерживается в развитии | Хромосомные мутации (высока вероятность возникновения Синдрома Эдвардса). Если гормон растет во II триместре, то возможен Синдром Дауна |
| Угроза выкидыша | Сахарный диабет у будущей мамы |
| Плацентарная недостаточность | Гестоз |
| Неразвивающаяся беременность | Прием синтетического прогестерона |
| Перенашивание | Ранний токсикоз |
| Внутриутробная смерть ребенка | |
| После экстракорпорального оплодотворения зачатия не произошло либо эмбрион не прижился |
Нормы ХГЧ при ЭКО беременности по неделям: таблица
Хорионический гонадотропин выделяется хорионом, поэтому у небеременной женщины его не должно быть в крови. Если анализ положительный, но беременности нет, предполагается, что незадолго до этого женщина пережила аборт или замирание плода на раннем сроке.
Если этого не было, можно предположить образование в организме злокачественной опухоли, которая выделяет в организм клетки, схожие по структуре с гормоном ХГЧ. В медицинской всемирной практике были случаи, когда мужчины шутки ради делали тест на беременность, а он оказывался положительным. Так пациенты случайно узнают о серьезных проблемах со здоровьем.
После ЭКО необходимо контролировать ХГЧ, который меняется с течением беременности. Начиная с первого дня оплодотворения и до 11-13 недель наблюдается постоянный рост, потом наблюдается поэтапное падение уровня ХГЧ.
В диагностических центрах существуют нормы ХГЧ, однако они носят приблизительный характер. Норма гормона у конкретной женщины может отличаться от общих показателей. Это происходит из-за того, что каждая беременная имеет свою конституцию тела, свои особенности организма и переносить беременность может по-разному. Именно поэтому часто результаты ХГЧ врач сравнивает не с «общими мерками», а с более ранними показателями гормона у пациентки. Иными словами, динамика ХГЧ отслеживается относительно индивидуальных результатов, а наличие либо отсутствие прироста определяется исходя из прошлых результатов анализов данной женщины.
Обратите внимание: В лабораториях, где проводятся анализы ХГЧ, используются разные реактивы, инструменты и оборудование, поэтому результаты анализов могут незначительно отличаться. Иногда целесообразно повторить анализ сразу в нескольких диагностических центрах, чтобы получить точную картину течения беременности
В гинекологии и акушерстве принято отсчитывать сроки беременности в неделях, причем отсчет ведется не со дня зачатия или проведения процедуры ЭКО, а со дня начала последней менструации. Это так называемый акушерский срок беременности. Однако уровень ХГЧ начинает возрастать только после зачатия, поэтому для его определения часто берется не акушерский, а эмбриональный срок, который считается со дня оплодотворения.
Будущие мамы, которые не знают таких особенностей, путаются в сроках и могут неправильно истолковать результаты ХГЧ
Вот почему важно вовремя консультироваться с врачом
Если Вам нужно срочно расшифровать результат ХГЧ и нет возможности незамедлительно посетить клинику, уточните в лаборатории, где проводился анализ, нормы ХГЧ для Вашего срока беременности с обязательным указанием того, акушерский или эмбриональный срок лаборатория принимает во внимание
Для иллюстрации того, как уровень ХГЧ может отличаться в зависимости при одном и том же акушерском и эмбриональном сроке, мы приводим таблицу норм ХГЧ при беременности по неделям.
|
Срок беременности (недели от зачатия, эмбриональный срок) |
Срок беременности (недели от первого дня последней менструации, акушерский срок) |
Норма ХГЧ, мМЕ/мл |
| 3-4 | 5-6 | 1 500-5 000 |
| 4-5 | 6-7 | 10 000-30 000 |
| 5-6 | 7-8 | 20 000-100 000 |
| 6-7 | 8-9 | 50 000-200 000 |
| 7-8 | 9-10 | 40 000-200 000 |
| 8-9 | 10-11 | 35 000-145 000 |
| 9-10 | 11-12 | 32 500-130 000 |
| 10-11 | 12-13 | 30 000-120 000 |
| 11-12 | 13-14 | 27 500-110 000 |
| 13-14 | 15-16 | 25 000-100 000 |
| 15-16 | 17-18 | 20 000-80 000 |
| 17-21 | 19-23 | 15 000-60 000 |
Обращаем Ваше внимание на то, что приведенные в таблице нормы являются нормами отдельно взятой лаборатории. Показатели ХГЧ в других диагностических центрах могут отличаться
Интерпретацию результатов анализа проводит врач.
Ниже представлена таблица, в которой отражена динамика ХГЧ по неделям при ЭКО беременности.
|
Срок беременности (недели от зачатия, эмбриональный срок) |
Норма ХГЧ, мМЕ/л |
| 1-2 | 25-156 |
| 2-3 | 101-4 870 |
| 3-4 | 1 110-31 500 |
| 4-5 | 2 560-82 300 |
| 5-6 | 23 100-141 000 |
| 6-7 | 27 300-233 000 |
| 7-11 | 20 900-291 000 |
| 11-16 | 6 140-103 000 |
| 16-21 | 4 720-80 100 |
| 21-39 | 2 700-78 100 |
Обращаем Ваше внимание на то, что приведенные в таблице нормы являются нормами отдельно взятой лаборатории. Показатели ХГЧ в других диагностических центрах могут отличаться
Интерпретацию результатов анализа проводит врач.
Далее приведена таблица, по которой можно проследить динамику уровня ХГЧ по дням после переноса (Д. П. П.) эмбрионов.
Как растет уровень?
Во время ЭКО в матку переносится эмбрион, зачатие которого произошло invitro, т. е. в пробирке. Возраст подсаживаемого зародыша отсчитывается от момента зачатия, и зависит от того, какую технологию применяют в конкретной клинике.
Однако исследования показывают, что при переносе пятидневок, т. е. эмбрионов в возрасте пяти дней, вероятность наступления беременности возрастает. В более раннем возрасте не всегда можно определить, будет ли развиваться эмбрион.
Вероятность успеха при ЭКО не превышает 50%, даже если процедура прошла безупречно, а женщина в течение времени ожидания вела предписанный врачом спокойный образ жизни, отсчитывая дни по календарю. И это не вина технологии. При естественном зачатии также выживают не все эмбрионы, а у женщины в случае их гибели наступает менструация в положенный срок.
Поэтому при ЭКО в полость матки переносят не одного, а нескольких эмбрионов. С совершенствованием технологии их количество сократилось до 2–3. Но во время проведения оплодотворения invitro формируется большее количество эмбрионов. Оставшихся подвергают замораживанию на случай, если попытка ЭКО не принесет желаемого результата и будет принято решение его повторить.
При подготовке к повторному ЭКО эмбрионов бережно размораживают, в течение нескольких минут повышая температуру до нормальной. Затем эмбриолог оценивает их состояние и жизнеспособных готовит к переносу. Эту процедуру называют криопереносом. По статистике, только 10% эмбрионов не имеют живых клеток после размораживания.
Если овуляция у женщины наступает естественным путем, то для определения оптимальной даты повторного ЭКО проводят несколько УЗИ, позволяющих следить за ростом фолликула в яичнике и формированием эндометрия в матке. Далее проводится тест на овуляцию и небольшая медикаментозная поддержка, создающая оптимальные условия для имплантации и развития зародыша. Эмбрион переносят на 3 или 5 день после овуляции – это зависит от его возраста.
Но не всегда у женщин, обращающихся к помощи ЭКО, возможно наступление естественной, или, как говорят врачи, спонтанной овуляции. В этом случае ее наступление стимулируют при помощи заместительной гормональной терапии. Пациентке вводят необходимые гормоны, отслеживая толщину эндометрия и созревания фолликула при помощи УЗИ. Если удается достичь овуляции, то проводят перенос или криорепенос на 3–5 сутки. При ее отсутствии отсчет ведут от дня назначения прогестерона.
Иногда анализы фиксируют сначала рост ХГЧ, а затем его снижение. Никаких признаков наступившей беременности женщина не чувствует, а менструация начинается после небольшой (примерно на неделю) задержки, и часто бывает болезненной и более обильной, чем обычно. Такую беременность называют биохимической.
Каким бы способом не наступила беременность, после прикрепления плодного яйца к стенке матки начинается выработка ХГЧ. Уровень гормона увеличивается буквально каждый день, позволяя уже через несколько суток сделать тест на беременность. Конечно, делать его на второй день после ЭКО не имеет смысла, поскольку количество ХГЧ в крови или моче еще слишком мало.
Если на 14 день ДПП уровень ХГЧ показывает ниже 5 мЕд/мл, это означает, что беременность не наступила. Результат до 25 мЕд/мл считается сомнительным и требует дополнительной проверки.
Методы определения концентрации ХГЧ
В среднем лабораторные изменения концентрации ХГЧ начинают отслеживаться спустя 1,5-2 недели после завершения процедуры экстракорпорального оплодотворения. Для этого женщина может сделать простой тест на беременность, предварительно приобретя его в аптеке. Хотя тест и является самым простым и популярным методом определения наличия беременности, с его помощью можно лишь установить повышение уровня ХГЧ, но не отследить конкретные показатели концентрации данного гормона в организме женщины. 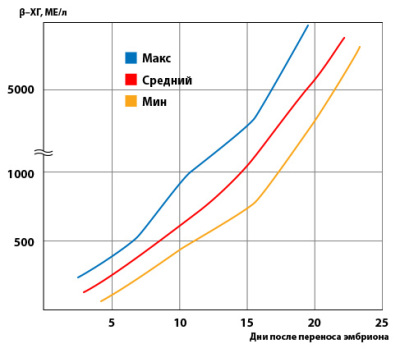
Для определения уровня гормона женщине нужно сдать либо кровь (более предпочтительно), либо мочу (менее точные результаты). Стандартно кровь на такой анализ сдается на протяжении первой половины срока с рекомендованной доктором периодичностью, а в случае появления такой необходимости и во второй половине. Результаты каждого измерения фиксируются в соответствующей таблице, которая будет подробно рассмотрена далее. 
Интерпретация результата
Сокращение ДПП означает день подсадки плода, в который происходит измерение концентрации ХГЧ в крови. Помимо этого, в таблице есть показатели минимума и максимума, которые помогают выявить различного рода патологические процессы и устранить их максимально быстро. Когда выполняется имплантация трёхдневного эмбриона необходимо ориентироваться на показатели, расположенные в столбике ХГЧ ДПП трёхдневок. А в случае подсадки пятидневного плода следует выбрать соседний столбик, который характерен именно для пятидневок.
После того, как сделан выбор необходимого столбика, следующим шагом является определение дня сдач анализа на хорионический гонадотропин человека, и определить к какому уровню принадлежит ваш результат.
В таблице есть следующие значений показателей ХГЧ, а именно:
- минимальный;
- средний;
- максимальный.
Когда результат теста имеет значительные отличия от нормативных показателей не стоит паниковать. В этой ситуации необходимо пересдать анализ, так как это может быть связано с реактивами, которые используются в лаборатории. Для того чтобы результаты были максимально точными необходимо сдавать анализ на ХГЧ в одном и том же месте где проводят забор крови на лабораторные анализы. Помимо этого, можно попросить у лаборанта референтные значения, которые используются именно в этом центре диагностики.
Активный прирост показателя хорионического гормона начинается на 6 сутки после проведения подсадки. Они будут находится в переделах от 11 до 45 для пятидневного эмбриона и от 3 до 18 для трехдневного.
А вот уже на 8 день после подсадки эмбриона минимальный уровень ХГЧ будет составлять 22, средняя 70, а максимальная 105. Для трёхдневок такие же показатели будут только на 10 день после подсадки. Исходя из этого видно, что количество гормона увеличилась ровно в два раза. Через два дня, а точнее на 10 день ДПП, уровень ХГЧ пятидневок будет равен 39 – 270. И с каждым последующим днём концентрация будет возрастать и возрастать. Уровень гормона на 14 день после подсадки будет в диапазоне от 370 до 1300. А через 6 дней, то есть на 20 день этот показатель будет равен 2400 – 9800.
Исходя из вышеописанной информации, можно сделать вывод, что постепенный прирост численности хорионического гонадотропина в крови свидетельствует о полноценном и правильном протекании беременности. В случае, когда показатель хорионического гонадотропина является низким, это сигнал о том, что возрастает опасность преждевременного прерывания беременности. Пониженное количество ХГЧ может быть спровоцирована недостаточностью плаценты. Когда у пациенток есть в анамнезе такое заболевание, как сахарный диабет либо беременность сопровождается сильным токсикозом то концентрация при этом гонадотропина может быть высокой. Внезапное увеличение уровня ХГЧ с 3 по 6 месяц беременности может свидетельствовать об аномальном развитии малыша на генетическом уровне.
По результатам анализа происходит не только оценка, но и контролирование протекания наступившей беременности, поэтому всем будущим мамам необходимо регулярно сдавать кровь на определение концентрации гормона беременности в организме. В период первых трёх месяцев это необходимо выполнять довольно часто, а точнее, через каждые 2 или 3 дня, а вот во втором триместре анализ сдают раз в 14 дней.
Пациенткам, у которых беременность наступила не естественным путём, а при помощи процедуры экстракорпорального оплодотворения, риск прерывания беременности повышен. В связи с этим регулярный контроль уровня ХГЧ является крайне необходимой манипуляцией.
Таблица показателей ХГЧ при двойне
Процедура искусственного оплодотворения предполагает имплантацию нескольких эмбрионов, с целью приживления хотя бы одного. Поэтому нередко следствием переноса эмбрионов становится многоплодная беременность. Определить беременность двойней позволяет тест на содержание ХГЧ. Таблица показателей его еженедельного роста, при беременности двойней:
Благодаря таблицам, содержащим границы содержания ХГЧ, определяется не только успешность проведенной процедуры ЭКО, но и дальнейшее развитие беременности. Содержание хорионического гонадотропина в крови женщины может своевременно просигнализировать о плацентарной недостаточности или генетических отклонениях плода. А ранняя диагностика, как известно, позволяет своевременно предпринять необходимые меры
Поэтому для всех женщин, прошедших экстракорпоральное оплодотворение, так важно периодически сдавать анализы на уровень гормона
Экстракорпоральное оплодотворение – вспомогательная репродуктивная технология, применяемая при женском бесплодии. Извлеченную яйцеклетку оплодотворяют в пробирке, эмбрион выращивают несколько дней в инкубаторе, после чего переносят в полость матки для дальнейшего развития.
Проследить за состоянием плода помогает анализ крови на ХГЧ, с наступлением беременности концентрация хорионического гонадотропина должна постоянно повышаться до 7–12 недели. Отклонение от нормы говорит об угрозе выкидыша, гибели эмбриона или патологиях развития у будущего малыша.
Динамика ХГЧ после ЭКО позволяет проследить за повышением уровня гормона в крови. Хорионический гонадотропин вырабатывается плацентой и обеспечивает нормальное протекание беременности. По результату анализа можно определить успешно ли прошла пересадка эмбрионов.
Сравнительная таблица ХГЧ по дням после ЭКО:
| День проведения пункции | ДПО 3х-дневных эмбрионов | ДПО 5и-дневных эмбрионов | Минимальный ХГЧ, мЕд/мл | Средний ХГЧ, мЕд/мл | Предельный ХГЧ, мЕд/мл |
| 7 | 4 | 2 | 2 | 5 | 10 |
| 8 | 5 | 3 | 3 | 6 | 17 |
| 9 | 6 | 4 | 3 | 10 | 18 |
| 10 | 7 | 5 | 7 | 18 | 25 |
| 11 | 8 | 6 | 11 | 28 | 45 |
| 12 | 9 | 7 | 16 | 45 | 64 |
| 13 | 10 | 8 | 23 | 72 | 104 |
| 14 | 11 | 9 | 29 | 107 | 172 |
| 15 | 12 | 10 | 38 | 160 | 271 |
| 16 | 13 | 11 | 67 | 260 | 402 |
| 17 | 14 | 12 | 123 | 411 | 585 |
| 18 | 15 | 13 | 210 | 655 | 850 |
| 19 | 16 | 14 | 375 | 970 | 1330 |
| 20 | 17 | 15 | 522 | 1382 | 2200 |
| 21 | 18 | 16 | 740 | 1965 | 3 050 |
| 22 | 19 | 17 | 1055 | 2650 | 4800 |
| 23 | 20 | 18 | 1420 | 3500 | 6220 |
| 24 | 21 | 19 | 1820 | 4653 | 7820 |
| 25 | 22 | 20 | 2500 | 6100 | 9850 |
| 26 | 23 | 21 | 4210 | 8150 | 15500 |
| 27 | 24 | 22 | 5500 | 10100 | 19510 |
| 28 | 25 | 23 | 7000 | 11320 | 27320 |
| 29 | 26 | 24 | 8830 | 13500 | 33 тыс. |
| 30 | 27 | 25 | 10400 | 16400 | 40 тыс. |
| 31 | 28 | 26 | 11550 | 19400 | 60 тыс. |
| 32 | 29 | 27 | 12700 | 22500 | 63 тыс. |
| 33 | 30 | 28 | 14 020 | 24100 | 68 120 |
| 34 | 31 | 29 | 15400 | 27100 | 70 тыс. |
| 35 | 32 | 30 | 17 тыс. | 30 тыс. | 74 тыс. |
| 36 | 33 | 31 | 19 тыс. | 35 тыс. | 77 тыс. |
| 37 | 34 | 32 | 20400 | 39500 | 82 тыс. |
| 38 | 35 | 33 | 22100 | 44 тыс. | 86900 |
| 39 | 36 | 34 | 23 тыс. | 50 тыс. | 92 тыс. |
| 40 | 37 | 35 | 24 тыс. | 57 тыс. | 108 тыс. |
| 41 | 38 | 36 | 26400 | 61 тыс. | 118 015 |
| 42 | 39 | 37 | 28120 | 65 110. | 130 тыс. |
ДПО – день после оплодотворения.
Таблица ХГЧ при ЭКО позволяет определить рост уровня хорионического гонадотропина. Максимальные отметки фиксируются на 8–10 неделе, затем начинают постепенно снижаться. На 10 день после переноса эмбрионов можно судить наступила ли беременность, зачатие подтверждается, если уровень гормона выше 25 мЕд/мл. Когда результаты ниже этого значения, оплодотворение прошло неудачно.
Женщина должна сдавать анализ в 1, 3, 10 и 14 день после процедуры. Полученные данные фиксируются, и составляется индивидуальная таблица роста хорионического гонадотропина, куда записываются ответы лабораторных исследований.
Тактика лечения
В 15% случаев замедленное повышение уровня гонадотропина на ранних сроках – естественное явление, наблюдаемое при отсутствии патологии. В любом случае, обнаружив отклонения в приросте гормона беременности, врач берет пациентку на особый контроль, назначает дополнительные обследования.
Вынашивание при недостаточном приросте ХГЧ осложнено, поскольку беременность чаще всего сопряжена с определенными патологиями, протекает плохо. Однако нередко сохранить и выносить здорового ребенка возможно. Многое зависит от причины понижения уровня ХГ:
- если падение ХГЧ связано с внематочной беременностью, для сохранения жизни пациентки показано экстренное хирургическое вмешательство (подробнее в статье: );
- при замершей беременности проводят диагностическое выскабливание, в дальнейшем выясняют причину патологии, осуществляют гормональную коррекцию и тщательную подготовку к новой беременности;
- когда есть угроза самопроизвольного аборта, показано сохранение в стационаре, где проводятся важные лечебные мероприятия.
Лечение в больнице подразумевает контроль уровня ХГ в динамике, а также сдачу других анализов, которые дают врачу дополнительную информацию о состоянии здоровья пациентки. Повысить концентрацию гормона беременности нередко помогают специальные лекарства, содержащие гонадотропин, взятый из мочи беременных женщин (Прегнил, Хорагон, Экостимулин). Обычно делают инъекции препаратов в дозировках 1500, 2000, 5000 МЕ. Дозу подбирают индивидуально, при этом контролируют состояние пациентки. Если лечебные меры приняты своевременно, шансы выносить малыша повышаются.
По какой причине медленно растет ХГЧ? Это нередко возникающий вопрос у женщин, которые в первый раз готовятся стать мамами. Хорионический гонадотропин человека, или ХГЧ, это гормон, вырабатываемый эмбриональным органом женщины в период вынашивания ребенка, он является одним из ведущих индикаторов ее наличия и успешного протекания. До 7-11 недели его рост происходит стремительно, потом замедляется. В первые 3 месяца хорионический гонадотропин заставляет вырабатываться прогестерон и эстроген — гормоны, необходимые для благополучного развития беременности.
На что влияет ХГЧ при ЭКО
Хорионический гонадотропин измеряют до перенесения эмбрионов по ЭКО, при стимулировании овуляции. ЭКО проводится у тех женщин, которые преодолели 35-летний возраст,
а также если они не могут забеременеть естественным путем.
Часто встречается ситуация, когда УЗИ выявляет отклонения при развитии яйцеклетки или формировании эмбриона, например, при предыдущих замерших беременностях.
Стимулировать производство яйцеклетки как раз и способен укол гормона,
либо прием других препаратов, провоцирующих созревание фолликулов. Из них после разрыва и появляется яйцеклетка.
Обратите внимание!
Забор яйцеклеток можно осуществить только после прохождения суток от момента проведения процедуры.
Если время будет упущено, то яйцеклетки собрать будет уже невозможно.
Дозировка инъекций ХГЧ очень мала, так как в противном случае можно спровоцировать гиперстимуляцию яичников
и наступление преждевременного климакса.
Динамика изменения концентрации ХГЧ после экстракорпорального оплодотворения
Концентрация ХГЧ у небеременных женщин находится на уровне порядка 5-15 мЕд/мл. В среднем уровень содержания гормона начинает возрастать спустя 4-6 дней после имплантации зародыша, иногда позднее. Сначала динамика роста гормона медленная, но уже со 2-3 недели беременности отмечается более стремительное изменение концентрации ХГЧ – уровень гормона возрастает вдвое каждые несколько дней. Подобная динамика обычно отмечается до 3 месяцев беременности, после чего концентрация гормона уменьшается. Затем, начиная примерно с 22 недели и до самого родоразрешения, уровень ХГЧ вновь увеличивается, но не так быстро, как на первых сроках.
Для максимально точной оценки состояния беременной женщины, врачи рекомендуют сдавать анализы на ХГЧ с 2-3-дневной периодичностью после ЭКО. Информация в отношении усредненных нормальных показателей концентрации гормона приведена в следующей таблице.
Пользоваться приведенной таблицей очень просто. Столбец ДПП 3х дневок указывает на значения концентрации ХГЧ в случае имплантации эмбриона, находившегося в инкубаторе в течение 3 суток. Столбец же под названием ДПП 5х дневок отражает ту же информацию, но для 5-дневных эмбрионов.
Так, если пациентке подсадили зародыша трехдневного возраста, ей нужно работать со вторым столбцом. В случае же имплантации 5-дневного эмбриона, актуальными будут сведения из 3-го столбика.
Далее вы находите день сдачи анализа на ХГЧ после подсадки эмбриона и изучаете сведения, приведенные в последних трех столбцах. Цифры напротив выбранного вами дня и являются показателями нормальной концентрации ХГЧ на момент проверки.
Для большей объективности в приведенную таблицу включены показатели минимального, среднего, а также максимально возможного уровня ХГЧ. Если результаты ваших анализов незначительно отличаются от приведенных цифр, волноваться не нужно, по крайней мере, если врач не видит поводов для беспокойства.
Первые признаки беременности
Итак, позади подготовка и сама процедура ЭКО. Теперь все зависит от того, приживется ли эмбрион в матке. Точно врач сможет сказать, наступила беременность или нет, через 10–14 дней, но узнать об этом хочется как можно раньше. Поэтому женщины внимательно прислушиваются к себе, надеясь уловить первые признаки.
Это может быть утреннее недомогание, легкая сонливость и рассеянность в течение дня. Иногда появляется болезненность молочных желез, ощущение, что грудь увеличилась, а в некоторых случаях учащается мочеиспускание и появляются тянущие боли в пояснице. У некоторых женщин повышается температура тела, причем это не связано с простудой или инфекцией. Но и для различных вирусов в этот период женщина особо уязвима, поскольку ее иммунитет снижается.
И, конечно, все знают, что у беременных женщин меняются вкусовые и обонятельные предпочтения. Классические соленые огурчики и селедка – отнюдь не выдумка, хотя могут появляться и более экзотические желания. И наоборот: еще недавно любимый аромат свежесваренного кофе вдруг кажется неприятным, а запах духов коллеги, который женщина раньше не замечала, слишком сильным.
Однако большинство этих признаков носят субъективный характер, особенно если ожидаемая беременность не только желанная, но и долгожданная.
Более объективным признаком является задержка очередной менструации и появление за несколько дней до ее предполагаемого наступления незначительных кровянистых выделений. Кровь в небольших количествах может означать, что эмбрион прикрепился к стенке матки. Такие выделения появляются далеко не у всех женщин, но если в привычных белях есть следы крови, нужно незамедлительно обратиться к врачу.
Положительный ХГЧ после ЭКО, что дальше?
Итак, Вы та счастливица, которая в один момент стала обладательницей недельного эмбриона в матке и получила первый положительный ХГЧ после ЭКО. По общепринятым протоколам ЭКО, врач, проводивший процедуру, должен Вас курировать до 12 недель беременности. Далее Вы можете обратиться в женскую консультацию по месту жительства и стать на учет там или же остаться в платной клинике на учете по беременности после ЭКО. В любом случае, дальнейшие мероприятия по ведению такой беременности неизменны.
К дню «икс» у будущей мамы уже должны быть готовы:
- результаты обследований на различные инфекции половых путей, мочевыводящих путей;
- проведены консультации отоларинголога, стоматолога, хирурга, кардиолога, терапевта и других докторов, если имеется на то необходимость;
- все хронические заболевания должны быть в стадии компенсации или ремиссии;
- должна быть проведена медикаментозная (гормональная) подготовка организма женщины к «принятию» эмбриона.
Какие мероприятия будут проводиться беременной после ЭКО?
- Анализ на ХГЧ после ЭКО – его сдавать необходимо через две недели после подсадки, затем каждые 48 часов еще два раза для оценки его прироста. Далее для контроля за развитием беременности достаточно будет 1 раза в 7 дней до первого скринингового УЗИ.
- Биохимический скрининг на выявление порок развития плода – проводится с 10 недель по 14ую неделю Iй и с 16 по 18 неделю IIй. В первый скрининг входит исследование уровня β-ХГЧ, РАРР-А. Во второй – α-фетопротеина и ХГЧ.
- Скрининговое УЗИ – проводится так же 2 раза на 12й неделе и на 18й неделе беременности.
- Консультации узких специалистов в каждом триместре.
- Общий анализ мочи в 1 триместре 1 раз в месяц, далее 1 раз в 2 недели.
- Исследование уровня гликемии до 12й недели и в сроке 20-22 недели.
- Контроль состояния шейки матки (актуально при многоплодной беременности).
- Контроль АД, набора массы и трактовка текущих результатов при каждом посещении гинеколога.
Также в комплекс мероприятий после успешного наступления беременности входит прием витаминных комплексов и медикаментов, направленных на поддержание беременности. Их назначение будет базироваться на причинах предшествующего бесплодия.
Не лишним будет напомнить будущей мамочке о режиме сна, отдыха, регулярных прогулках на свежем воздухе, исключении стрессов и волнений, правильном и сбалансированном питании.
Любите своего малыша с самого первого дня получения заветных двух полосок – это и есть материнское счастье.






