Имплантация трехдневных эмбрионов при эко
Содержание:
- В какой день перенос эмбрионов будет оптимальным
- Дальнейшее развитие эмбриона
- 3-й день развития
- Как вести себя женщине после переноса эмбриона
- Классификация эмбрионов по качеству
- Прислушаться к доктору
- Симптомы беременности до тестирования
- День 2
- Особенности процесса оплодотворения яйцеклеток
- От яйцеклетки до бластоцисты
- Показания для ПГД эмбриона
- Рекомендации женщинам после переноса эмбрионов
- Кратко об имплантации и раннем развитии эмбриона
- Признаки и симптомы прикрепления
- Имплантация 5 дневного эмбриона после переноса
- Интерпретация результата
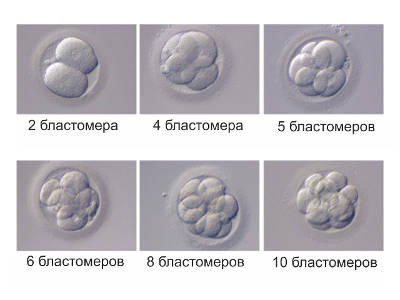
- Стадия бластомеров
В какой день перенос эмбрионов будет оптимальным
Подсадка проводится со 2 по 6 день от начала культивации. Разброс в выборе времени составляет 5 дней. Почему так?
Это связано с рядом обстоятельств:
Количеством полученных эмбрионов хорошего, отличного качества.
Если их 4–5, то лучшего выбрать на второй – третий день культивации довольно сложно. Поэтому продленная культивация – это своеобразная проверка временем и испытание на жизнестойкость. Сегодня зародыш может быть отличного качества, через сутки – просто хорошего, а то и вовсе может остановиться в развитии.
Бывают обратные ситуации, когда оплодотворены одна или две яйцеклетки. Какими бы ни были хорошими среды для культивации на сегодняшний день, слизистая эндометрия со своими ворсинками и питательными веществами – самый благоприятный фактор для развития новой жизни. А у эмбриологов выбор не так велик – количество оплодотворившихся ооцитов ограничено. Исходя из этого перенос эмбрионов при ЭКО может осуществляться уже со второго дня культивации. Это определяется:
Готовностью женского организма (точнее эндометрия) к имплантации.
Под воздействием препаратов или в связи с другими нефизиологическими процессами слизистая матки не может «принять» эмбрион. Это же относится и к подсадке в криопротоколе.
Возрастом пациентки и наличием/отсутствием опыта проведения искусственного оплодотворения.
При сочетании возраста пациентки до 35 лет с первым эпизодом экстракорпорального оплодотворения в анамнезе – назначается более ранняя подсадка (2–3 день). При повторных попытках, с учетом негативного опыта, процедура переносится на более поздний срок.
Индивидуальными особенностями и состоянием здоровья.
В какой день перенос эмбрионов станет для вашей пары оптимальным, решают совместно репродуктолог и эмбриолог, с учетом вышесказанного и личного практического опыта.
Стандартная схема расчета дня подсадки:
- Количество эмбрионов отличного/хорошего качества на третьи сутки > 5 = перенос на 5 день.
- Количество эмбрионов отличного/хорошего качества на третьи сутки < 5 = перенос на 3 день.
Дальнейшее развитие эмбриона
С момента прикрепления эмбриона к стенке в маточной полости его питание начинает осуществляться за счет матери. Примерно к 12 неделе заканчивается формирование плаценты. В маленьком организме будущего человечка уже протекают жизненно важные процессы:
- производство гормонов и ферментов;
- обмен веществ;
- продолжение дробления клеток;
- образование зачатков будущих органов.
Через две недели после эмбриопереноса назначается анализ крови на ХГЧ для диагностики беременности. А первое обследование на ультразвуке обычно проводится на двадцать первый день. Оно необходимо для подтверждения факта наличия плодного яйца и места его прикрепления. Еще через неделю-две на УЗИ определяется сердцебиение ребенка.
Первое УЗИ после ЭКО – очень волнительный момент, к которому будущая мама идет через огромные трудности.
Женщины, перенесшие экстракорпоральное оплодотворение, должны наблюдаться у гинеколога, также как и все остальные беременные. Развитие плода в обоих случаях протекает одинаково. Но после ЭКО нередко проводится гормональная терапия с применением прогестерона и эстрадиола.
На фото показано, как происходит дальнейшее развитие эмбриона. От маленькой клетки до полноценного человека – что это если не чудо?
3-й день развития
На третий день развития эмбрион, как правило, состоит из шести-восьми бластомеров. Однако допускается четыре бластомера в случае, когда на втором дне развития эмбрион состоял из двух клеток. До того, как эмбрион достигнет восьмиклеточной стадии своего развития, его клетки являются тотипотентными, то есть каждый бластомер способен дать начало развитию новому отдельному организму. На третий день развития эмбрион включает собственный геном, образованный в результате слияния мужской и женской половых клеток. До этого периода развитие эмбриона происходило как бы по инерции, на «запасах» яйцеклетки, накопленных во время ее развития в яичнике.
Дальнейшее развитие эмбриона напрямую зависит от того, какой геном был сформирован, и насколько успешно произошло переключение на этот геном. Именно на 3-й день развития многие сформировавшиеся в ходе проведения программы ЭКО эмбрионы останавливаются в своем развитии. Причиной тому являются ошибки в их геноме, полученные эмбрионом от родительских гамет, либо образовавшиеся в процессе их слияния.
Как вести себя женщине после переноса эмбриона
В первые дни после перенесения эмбриона в материнский организм в рамках проведения программы ЭКО женщине необходимо:
- ограничить физические нагрузки, исключить выполнение силовых упражнений в спортзале;
- не поднимать тяжести;
- рекомендуется первые сутки после переноса соблюдать постельный режим;
- не принимать горячий душ и ванну;
- избегать переохлаждений;
- воздержаться от вождения автомобиля;
- здоровый сон не менее восьми часов в сутки;
- избегать нервных стрессов;
- придерживаться сбалансированного питания;
- соблюдать половой покой.
Обратившись в клинику «Центр ЭКО» Волгоград, специалисты в области репродуктологии и эмбриологии проведут ряд необходимых анализов, исследований, ответят на все вопросы пациентов и помогут решить проблему бесплодия каждой семейной пары.
Классификация эмбрионов по качеству
Классификаций эмбрионов по качеству существует много, но преимущественно используют две классификации: для оценки трехдневных и пятидневных эмбрионов.
Классификация трехдневных (и двухдневных) эмбрионов происходит по количеству клеток (соответствие дню развития) и степени фрагментации.
| 0 – день пункции | Нормальное количество бластомеров | Класс (тип) эмбриона по степени фрагментации | Процент фрагментации | Характеристика, качество эмбриона |
| 2 сутки | 2-4 | A | Отсутствует | Отличное, без фрагментации |
| 3 сутки | 4-10 | B | До 25% | Хорошее, с содержанием безъядерных фрагментов |
| 4 сутки | более 8, чаще 10-16 | C | 25-50% | Удовлетворительное (среднее), с фрагментацией |
| D | Более 50% | Неудовлетворительное, низкое с высокой степенью фрагментации |
Запись выглядит так: 6А, 4B, 4C, где цифра – количество клеток, а буква соответствует степени фрагментации. Расшифровывается аббревиатура так: класс 6A – шестиклеточный эмбрион отличного качества без фрагментации, класс 4B – четырехклеточный эмбрион хорошего качества с содержанием безъядерных элементов, класс 4C – четырехклеточный эмбрион удовлетворительного качества с фрагментацией.
Прислушаться к доктору
«У нас чаще хранят эмбрионы, ― говорит директор по эмбриологии сети клиник «Центр ЭКО» Светлана Павлюченкова. ― Если же от хранения отказываются, то, в случае если пара принимает решение самостоятельно, чаще просят утилизировать, чем отдать в донацию (80% на 20% соответственно). А вот после разговора с врачом ― чаще донация (60% против 40% утилизации).
Почему мы советуем отдавать эмбрионы в донацию или хранить (как минимум до рождения ребенка)? Пара может захотеть еще детей, но будет поздно для получения своего биоматериала, а жизнь по-разному складывается, неизвестно что может случиться.
Симптомы беременности до тестирования
ЭКО называют спасательной соломинкой для тех, кто потерял надежду самостоятельно зачать, выносить и родить детей. Такие процедуры обычно проходят в состоянии переживаний и эмоционального напряжения. Они усиливаются после завершающей процедуры ЭКО — перенесения в матку оплодотворённого эмбриона, который должен продолжить там свое развитие. Именно этот период надежды и ожидания является самым важным и одновременно тяжелым для супругов. Ведь ни одна клиника не даёт 100% гарантии на положительный исход ЭКО.
Поскольку период ожидания результативности ЭКО тяжёлый, то следует также понаблюдать за своим состоянием в этот период. Симптомы наступления беременности похожи на обычные: , частое мочеиспускание, боли внизу живота. Иногда в период внедрения эмбрион может повредить слизистую ткань матки, что провоцирует выделение незначительного количества крови. Также женщины становятся сонливыми, слабыми, появляется отёчность ног, тошнота и рвота. Если вышеперечисленные симптомы дают знать о себе слишком сильно, то ещё до тестирования нужно обратиться к врачу, чтобы исключить угрозу прерывания наступившей беременности.
День 2
Именно на второй день можно говорить о том, что из яйцеклетки и сперматозоида образовалась новая жизнь: произошло первое дробление зиготы, и будущий малыш — это две-четыре клетки-бластомера. Бластомеры, возникающие при первоначальном делении зиготы – не совсем обычные клетки: они обходятся без стадии клеточного роста, то есть эмбрион состоит из всё большего числа клеток, а вот его размер почти не увеличивается.
Специалисты различают четыре типа эмбрионов.
-
Тип А — эмбрион отличного качества без ануклеарных (безъядерных) фрагментов.
-
Тип В — эмбрион хорошего качества с содержанием ануклеарных фрагментов до 20%.
-
Тип С — эмбрион удовлетворительного качества с содержанием ануклеарных фрагментов от 21% до 50%.
-
Тип D — эмбрион неудовлетворительного качества с содержанием ануклеарных фрагментов более 50%.
Особенности процесса оплодотворения яйцеклеток
В норме женский организм каждый цикл поставляет 1-2 яйцеклетки. Но для повышения шансов на успешное оплодотворение их нужно больше. Поэтому пациентке стимулируют «суперовуляцию» при помощи гормональных препаратов.
Режим инъекций гормонов называют протоколом или схемой стимуляции, и для каждой пациентки он подбирается индивидуально. При помощи УЗИ отслеживают рост фолликулов яичников, и когда они достигают определенного размера, яйцеклетки извлекают, аспирируя содержимое фолликулов.
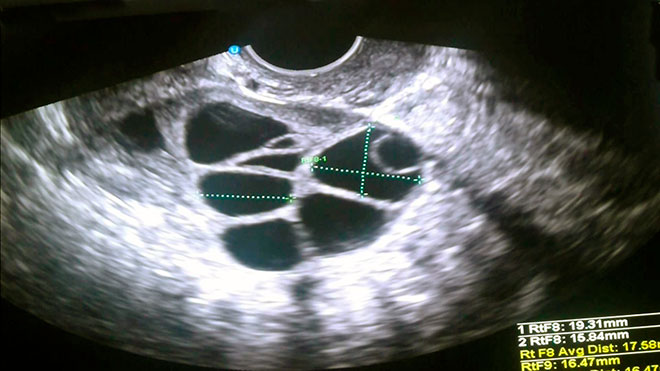 Вот так на УЗИ определяют, как выросли фолликулы и сколько яйцеклеток можно извлечь.
Вот так на УЗИ определяют, как выросли фолликулы и сколько яйцеклеток можно извлечь.
Оптимальное количество извлеченных ооцитов – от 8 до 12 единиц. Оплодотворяют по возможности все здоровые клетки. Но сколько из них перенесут процедуру удачно – спрогнозировать сложно, в целом, 50%-90% зародышей получаются жизнеспособными.
Яйцеклетки оплодотворяют в лабораторных условиях, на каждую из них добавляют в пробирку до 200000 сперматозоидов! И только один из них проникает в ооцит. С тех пор, как яйцеклетка оплодотворена, ее называют эмбрионом и ее можно подсаживать.
От яйцеклетки до бластоцисты
Спустя 16-20 часов после оплодотворения можно провести первую оценку качества. Если у яйцеклетки насчитывается по два пронуклеуса (PN) и полярных тел (PB), процесс проходит нормально. На этой стадии отсеиваются эмбрионы с 1, 3, 4 пронуклеусами.
Вторые сутки развития оплодотворенной яйцеклетки начинаются с дробления. Зигота делится на 2 или 4 клетки (бластомеры). Все бластомеры в норме должны иметь ядра, допускается незначительное количество безъядерных фрагментов (ануклеарных). Чем выше процент бластомеров без ядер, тем ниже потенциал эмбриона.
К третьим – четвертым включается геном эмбриона, полученный от родителей. До этого момента его развитие шло за счет энергетической информации самой яйцеклетки. Любые мутации и патологии ведут к тому, что эмбрион останавливается в развитии.
Зародыш, доживший до 4-х суток, называется морулой. Учитывая, что культивация происходит в искусственной среде, что тоже сказаться на развитии, возможна подсадка на 3-й день. В материнском организме шансы на успешное дальнейшее развитии выше.
Далее в моруле начинает появляться полость, когда она достигает половины размера эмбриона, наступает новая стадия – бластоциста. Все это время бластоциста находится в оболочке, которая при росте эмбриона натягивается и лопается – происходит хетчинг. Только теперь бластоциста может удачно имплантироваться в слои матки. Следующий этап – трансфер зародыша.
Показания для ПГД эмбриона
Причинами для назначения преимплантационной генетической диагностики эмбрионов являются следующие факторы.
Возраст женщины, превышающий 34 лет. В возрасте 30 лет вероятность хромосомных нарушений составляет 1 к 385. В 35 лет этот показатель уже составляет 1 к 179, в 40 лет — 1 к 63, в 45 лет — 1 к 19. Применение предимплантационной генетической диагностики при ЭКО показало наличие аномалий у 20% эмбрионов, взятых у женщин в возрасте 35-39 лет, а у пациенток старше 40 лет процент анеуплодных зародышей равен 40. Большая их часть при переносе или не имплантируются в матке вовсе, или не вынашивается. Это главная причина малого числа успешных беременностей и родов у пациенток в возрасте от 40 лет.
Возраст мужчины, превышающий 39 лет. Как и у женщин в мужском организме возрастные изменения также приводят к накоплению генетических ошибок. У мужчин старше 39 лет наблюдается снижение числа морфологически нормальных сперматозоидов в семени.
Рецидивирующее (привычное) невынашивание. Ненормальная упаковка хромосом в половых клетках мужчины и/или женщины в паре вызывает фатальные нарушения в некоторых эмбрионах. Это приводит к систематическим (повторяющимся) выкидышам.
Аутосомно-доминантные патологии. Такие заболевания затрагивают половину полученных эмбрионов. Пары с аутосомно-доминантными наследственными патологиями в семейном анамнезе страдают от них сами или являются их носителями.
Хромосомные патологии. К невозможности зачатия, имплантации или вынашивания эмбрионов приводят различные нарушения структуры хромосом. К типичным аномалиям этого типа относятся:
- Инверсии – поворот участка хромосомы на 180 градусов;
- Делеции – отсутствие у хромосомы одного или нескольких участков;
- Дупликации – повторение участка хромосомы;
- Транслокации – перенос участков с одной хромосомы на другую.
О транслокациях нужно сказать отдельно. Такие перестройки хромосом бывают двух типов:
- Робертсоновские – прикрепление хромосом друг к другу или смена их расположения;
- Взаимные и рецепторные — смена участками разных хромосом мест своего расположения.
Примерно у одного человека из 1 из 900 имеются робертсоновские транслокации с участием хромосом 13, 14, 15, 21, 22. 1 человека из 625 наблюдаются взаимные транслокации. Для их выявления проводится кариотипирование обоих партнеров. У семейных пар с хромосомными транслокациями могут быть выкидыши или дети с врожденными психическими или физиологическими нарушениями.
Если транслокация сбалансирована и не сопровождается отсутствием или избытком хромосомных участков, а разрыв в хромосоме не приводит к дисфункции генов, человек не страдает. Ее носитель может иметь сложные аномалии развития, связанные или не связанные с наследственной патологией. Если транслокация не сбалансирована, сопровождается отсутствием или недостатком хромосомного материала, ее носители не страдают, но у некоторых из них наблюдается сниженная фертильность. Однако, имеется вероятность ее передачи эмбриону, что может спровоцировать неудачную имплантацию, повторный выкидыш или рождение ребенка с врожденными нарушениями психики или физиологии.
При ЭКО ПГД эмбриона также назначается парам с повторными безуспешными попытками экстракорпорального оплодотворения, гендерно обусловленными патологиями (селекция по полу), генетическими мутациями и по социальным показаниям.
Сделайте первый шаг — запишитесь на прием к врачу!
Записаться на прием к врачу
Рекомендации женщинам после переноса эмбрионов
После подсадки первые признаки беременности ощущаются примерно через две недели. Однако их может и не быть, все зависит от индивидуальных особенностей организма. В целом процесс вынашивания ребенка в результате ЭКО и после естественного оплодотворения происходит аналогично.
Женщины после эмбриопереноса должны следовать нескольким правилам:
- в первые дни воздержаться от водных процедур (ванна, бассейн, душ);
- не использовать тампоны;
- не совершать половые акты до подтверждения факта беременности;
- не поднимать тяжелые предметы, избегать физических нагрузок, не переутомляться;
- в первые сутки после процедуры соблюдать постельный режим;
- избегать простуд и инфекций;
- избегать стрессовых ситуаций;
- правильно питаться;
- дышать свежим воздухом.
Очень важен полноценный ночной сон, полный отказ от вредных привычек, сбалансированный рацион, позитивная обстановка. Зачастую у женщин после ЭКО возникают кровянистые выделения из влагалища. Это явление абсолютно нормально, так как связано с приемом гормональных препаратов.
Боли и дискомфорт внизу живота также считаются нормой. Однако после имплантации необходимо очень внимательно относиться к своему здоровью и вовремя сообщать врачу обо всех изменениях в самочувствии, и не пренебрегать плановыми осмотрами.
Обязательно посмотрите это очень интересное видео, в котором рассказывают, как развивается человеческий эмбрион по дням до родов:
https://youtube.com/watch?v=h-LPMPYnxiA
Кратко об имплантации и раннем развитии эмбриона
В постимплантационный период многие женщины хотят убедиться в успешности ЭКО и поэтому прибегают к использованию «домашних» тестов на беременность. Врачи рекомендуют сдавать анализы на ХГЧ не ранее, чем через 2 недели после оплодотворения.
Чтобы понять, чем обусловлены рекомендации репродуктологов, следует разобраться в том, что происходит с организмом женщины сразу после трансфера зародыша в полость матки:
- Имплантация – занимает 40 часов после подсадки диплоидной клетки в полость репродуктивного органа. В фазе гаструляции зародыш внедряется в разрыхленный эндометрий в два этапа: первый – прилипание (адгезия), второй – погружение (инвазия). Во второй фазе эмбрион разрушает клеточную структуру слизистой матки до тех пор, пока не вступит в контакт с кровеносными капиллярами;
- Формирование двухслойного зародыша – длится не более 3 суток, начиная с 7-го дня после переноса эмбриона. В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода;
- Сворачивание энтодермы – внезародышевые ткани образуют мешок, а полости между клетками мезенхимы заполняются жидкостью. В процессе их слияния вокруг плода образуется экзоцелом.
Окончательное внедрение зародыша в эндометрий происходит на 7-е сутки после трансфера. И только в этот период зародышевые лепестки начинают продуцировать ХГЧ – хорионический гонадотропин человека. Однако в первую неделю беременности его сывороточная концентрация слишком маленькая, поэтому тест чаще всего дает отрицательный результат.
Признаки и симптомы прикрепления
Специфических признаков имплантация не имеет, в большинстве случаев женщина ничего не чувствует и не догадывается о том, когда именно эмбрионы начали внедряться в стенку матки. У некоторых женщин после естественного зачатия наблюдается так называемое имплантационное кровотечение, связанное с нарушением эндометрия матки при инвазии. Это проявляется нетипичными коричневатыми, розовыми, кремовыми выделениями. Выделения скудные и быстро проходят.
После ЭКО у многих женщин, которые проходили стимулированный протокол, выделения присутствуют, но не отличаются от обычных в середине цикла, а потому заметить имплантационное будет практически невозможно.
Некоторые женщины отмечают, что после имплантации меняется настроение, самочувствие, появляется сонливость, повышается аппетит, а также может подниматься температура тела. Ощущения эти субъективные и не могут считаться клиническим признаком.
Имплантация 5 дневного эмбриона после переноса
Вторые сутки развития оплодотворенной яйцеклетки начинаются с дробления. Зигота делится на 2 или 4 клетки (бластомеры). Все бластомеры в норме должны иметь ядра, допускается незначительное количество безъядерных фрагментов (ануклеарных). Чем выше процент бластомеров без ядер, тем ниже потенциал эмбриона.
К третьим – четвертым включается геном эмбриона, полученный от родителей. До этого момента его развитие шло за счет энергетической информации самой яйцеклетки. Любые мутации и патологии ведут к тому, что эмбрион останавливается в развитии.
Зародыш, доживший до 4-х суток, называется морулой. Учитывая, что культивация происходит в искусственной среде, что тоже сказаться на развитии, возможна подсадка на 3-й день. В материнском организме шансы на успешное дальнейшее развитии выше.
Далее в моруле начинает появляться полость, когда она достигает половины размера эмбриона, наступает новая стадия – бластоциста. Все это время бластоциста находится в оболочке, которая при росте эмбриона натягивается и лопается – происходит хетчинг. Только теперь бластоциста может удачно имплантироваться в слои матки. Следующий этап – трансфер зародыша.
Интерпретация результата
Сокращение ДПП означает день подсадки плода, в который происходит измерение концентрации ХГЧ в крови. Помимо этого, в таблице есть показатели минимума и максимума, которые помогают выявить различного рода патологические процессы и устранить их максимально быстро. Когда выполняется имплантация трёхдневного эмбриона необходимо ориентироваться на показатели, расположенные в столбике ХГЧ ДПП трёхдневок. А в случае подсадки пятидневного плода следует выбрать соседний столбик, который характерен именно для пятидневок.
После того, как сделан выбор необходимого столбика, следующим шагом является определение дня сдач анализа на хорионический гонадотропин человека, и определить к какому уровню принадлежит ваш результат.
В таблице есть следующие значений показателей ХГЧ, а именно:
- минимальный;
- средний;
- максимальный.
Когда результат теста имеет значительные отличия от нормативных показателей не стоит паниковать. В этой ситуации необходимо пересдать анализ, так как это может быть связано с реактивами, которые используются в лаборатории. Для того чтобы результаты были максимально точными необходимо сдавать анализ на ХГЧ в одном и том же месте где проводят забор крови на лабораторные анализы. Помимо этого, можно попросить у лаборанта референтные значения, которые используются именно в этом центре диагностики.
Активный прирост показателя хорионического гормона начинается на 6 сутки после проведения подсадки. Они будут находится в переделах от 11 до 45 для пятидневного эмбриона и от 3 до 18 для трехдневного.
А вот уже на 8 день после подсадки эмбриона минимальный уровень ХГЧ будет составлять 22, средняя 70, а максимальная 105. Для трёхдневок такие же показатели будут только на 10 день после подсадки. Исходя из этого видно, что количество гормона увеличилась ровно в два раза. Через два дня, а точнее на 10 день ДПП, уровень ХГЧ пятидневок будет равен 39 – 270. И с каждым последующим днём концентрация будет возрастать и возрастать. Уровень гормона на 14 день после подсадки будет в диапазоне от 370 до 1300. А через 6 дней, то есть на 20 день этот показатель будет равен 2400 – 9800.
Исходя из вышеописанной информации, можно сделать вывод, что постепенный прирост численности хорионического гонадотропина в крови свидетельствует о полноценном и правильном протекании беременности. В случае, когда показатель хорионического гонадотропина является низким, это сигнал о том, что возрастает опасность преждевременного прерывания беременности. Пониженное количество ХГЧ может быть спровоцирована недостаточностью плаценты. Когда у пациенток есть в анамнезе такое заболевание, как сахарный диабет либо беременность сопровождается сильным токсикозом то концентрация при этом гонадотропина может быть высокой. Внезапное увеличение уровня ХГЧ с 3 по 6 месяц беременности может свидетельствовать об аномальном развитии малыша на генетическом уровне.
По результатам анализа происходит не только оценка, но и контролирование протекания наступившей беременности, поэтому всем будущим мамам необходимо регулярно сдавать кровь на определение концентрации гормона беременности в организме. В период первых трёх месяцев это необходимо выполнять довольно часто, а точнее, через каждые 2 или 3 дня, а вот во втором триместре анализ сдают раз в 14 дней.
Пациенткам, у которых беременность наступила не естественным путём, а при помощи процедуры экстракорпорального оплодотворения, риск прерывания беременности повышен. В связи с этим регулярный контроль уровня ХГЧ является крайне необходимой манипуляцией.
Стадия бластомеров
На 2-4 сутки происходит дробление зиготы, образуются бластомеры. Сначала клетка делится пополам, затем каждая из полученных – снова пополам. Но деление происходит несинхронно, поэтому эмбриолог может заметить нечетное количество бластомеров.
В период дробления стадию определяют по числу клеток. Для оценки качества будущего эмбриона учитывают следующие показатели:
- размер и форма;
- количество ядер, в норме – в каждом бластомере по одному;
- состояние цитоплазмы: вакуоли (vac), грануляция (gra), скопление органелл (serr), вредные вещества (rb) – плохие признаки;
- процент фрагментации – количество безъядерных структур, в норме составляет не более 10%.
По итогам осмотра эмбриолог дает оценку и решает, какие зиготы перспективны в дальнейшем развитии.
Стадия компактизации эмбриона
На 3 сутки после оплодотворения начинается процесс компактизации. У бластомеров возникают отростки, которые помогают им плотно зацепиться за соседние клетки, установить контакт. Это происходит за счет специфических белков и ионов кальция.
Постепенно клетки распластываются, формируется цитоскелет. Если на этом этапе в среде будет недостаточно кальция, то зародыш раскомпактизуется. В противном случае образуется морула – это зародыш на стадии компактизации.
Эмбрион на стадии морулы
Постепенно морула теряет зависимость от кальция. Но ее качество оценить тяжело. На электронных снимках клетки выглядят сглаженными, их число определить практически невозможно.
На стадии морулы у хорошего зародыша имеется не менее 8 клеток. Она приобретает ровную сферическую форму, без различных выступов и впадин. Плохой прогноз – наличие вакуолей и фрагментация.
Эмбрион на стадии кавитации
С конца 4- начала 5 суток морула переходит в стадию кавитации. Развитие эмбриона на стадии mcav предполагает появление полости, которая делит его на две части:
- Трофобласт.
- Внутренняя часть клеток.
Полость образуется за счет закачивания в нее жидкости. Это переходный момент, после которого можно сказать, что морула стала бластоцистой.
Эмбрион на стадии бластоцисты
За счет увеличения объема жидкости, начинает увеличиваться объем полости. Через какое время морула переходит в бластоцисту, определяется индивидуально. Процесс может длиться до 12 часов.
На этой стадии бластоцисте присваивают буквенно-числовое обозначение, характеризующее три паратметра:
- цифра от 1 до 6 обозначает стадию развития;
- буквы от А до С – качество внутриклеточной массы;
- вторая буква А, В или С – состояние трофоэктодермы.
Например, эмбрион 4вв стадии – это зародыш среднего качества, который имеет шансы на имплантацию.
Оценка качества зародышей необходима, чтобы врач мог определиться со сроком подсадки, а при использовании витрифицированных эмбрионов – временем разморозки. В некоторых случаях необходима досрочная разморозка и доращивание зародышей.






