Диафрагмальная грыжа
Содержание:
Причины грыжи пищеводного отверстия диафрагмы
Пищеводно диафрагмальная грыжа возникает в ряде факторов и причин. Это не только приобретённое заболевание, у детей это может быть врождённым пороком.
Формируется вследствие мутаций или поломок при формировании и закладки органов и систем. Развитию болезни у взрослых людей способствует атрофия, слабость и растяжение мышц диафрагмы, растяжение диафрагмального кольца.
Основные причины развития диафрагмальных грыж:
Эмбриональный порок у новорождённых и маленьких детей.
При этом наблюдается укорочение размеров пищевода или аномалии развития желудка. Для устранения недуга требуется хирургическое вмешательство на раннем этапе.
Наследственность.
Наблюдается у лиц, родственники которых страдали похожими патологиями.
- При стабильном увеличении давления в брюшной полости: натуживания при запорах, беременность, пупочной грыже.
- При отёчном синдроме некоторых патологий: асцит, сердечная недостаточность.
- Хронических процессах желудочно-кишечного тракта: гастрит, язвенная болезнь, панкреатит, холецистит, гепатит и цирроз печени.
- При онкологии в брюшной полости.
- Переедания, неправильный образ жизни.
- Избыточный вес.
- Массивные физические нагрузки, поднятие тяжестей.
- Длительная рвота на фоне отравлений или токсических явлениях в организме человека.
- Ожоги пищевода кислотами и щелочами, иными химическими соединениями.
- Травмы живота: удары острыми или тупыми предметами.
- Кашлевой рефлекс при хронических болезнях лёгких: туберкулёз, ХОБЛ.
- Заболевания соединительной ткани, в том числе мышечного аппарата: системная красная волчанка, слеродермия.
- Гормональные сбои и нарушения в организме: синдром Кушинга, Тиреотоксикоз, Гипертиреоз.
- Оперативные вмешательства в грудной и брюшной полости.
Понятие о патологии
Грыжа диафрагмы – заболевание отчасти идиопатическое, то есть причины формирования дефекта до конца не изучены.
Факторы, способствующие развитию болезни:
- наследственность;
- рост абдоминального давления;
- частая икота;
- рефлюксная болезнь (выброс желудочной соляной кислоты в пищевод);
- анатомическое смещение органов.
Диафрагмальные грыжи хорошо поддаются лечению. Лучше начать терапию на первых стадиях заболевания. В этот период эффект от нее максимальный.
Консервативная терапия
Лечение диафрагмальной грыжи показано при появлении симптомов рефлюкс-эзофагита. Больным назначают особый режим питания, рацион и медикаментозную поддержку.
Следует избегать поднятия тяжестей, наклонов, приседаний с весом. Неотъемлемой частью лечения является борьба с запорами, так как они вызывают повышение абдоминального давления.
Больным назначают специальное питание, а также слабительные средства. Похудение также является важнейшим компонентом лечения.
Спят пациенты на больших подушках, так как без приподнятого головного конца высок риск повторного рефлюкса.
Питание должно быть дробным и частым. Больным рекомендуют кушать по 5-6 раз в день регулярно. На завтрак и обед съедать основной объем еды. Не кушать за 2-3 часа до сна. После приема пищи необходимо час находится в горизонтальном положении. Выздоровление наступает даже без применения лекарств.
Во время обострения болезни назначают механически щадящую пищу
Важно обеспечить организм белками для ускорения восстановления. Перед едой принимают 1 капсулу рыбьего жира или любое растительное масло (1 ст
ложка).
Во время ремиссии нет строгих ограничений. Но соблюдают режим и кратность питания, а также отказываются от острой, консервированной пищи, питания «всухомятку» и крепкого алкоголя.
Из препаратов назначают:
- ингибиторы протонной помпы последнего поколения (Рабепразол, Эзомепразол);
- стимуляторы моторики (Ганатон, Мотилиум);
- невсасываемые антациды (Альмагель, Маалокс, Гавискон);
- блокаторы Н2-рецепторов (Ранитидин, Фамотидин).
За 2 часа до и 2 часа после приема антацидов не употребляют пищу или лекарственные средства. Защитная пленка, образованная на желудке, тормозит всасывание и процессы переваривания.
Народные методы
На первых стадиях рефлюкс-эзофагита заболевание можно вылечить комбинацией народной медицины и диетотерапии.
В международной классификации болезней грыже пищеводного отверстия диафрагмы присвоен код К44.9.
В случае, когда диагностирована грыжа пищеводного отверстия диафрагмы, лечение проводится консервативными и оперативными методами. При выборе метода, как лечить патологию, учитываются такие факторы, как степень риска и сложность течения. Операция показана в случаях, когда терапевтическое лечение не дает желаемого результата. Консервативную терапию целесообразно применять, когда грыжевой «мешок» обладает небольшими размерами, а риск ущемления минимален. Программа медикаментозного лечения диафрагмальной грыжи включает в себя прием:
- антацидов – препаратов, показанных при кислотозависимых болезнях ЖКТ. Лекарства частично нейтрализуют действие соляной кислоты, которая участвует в процессе пищеварения. Эффективно борются с изжогой такие средства, как Алмагель, Омепразол, Ранитидин;
- спазмолитических препаратов (Но-шпа, Папаверин, Дротаверин), устраняющих болевые ощущения за счет расслабления гладкой мускулатуры пищевода и желудка;
- холинолитических средств (Атропин, Скополамин, Платифиллин). Эти лекарства блокируют эффекты, вызванные ацетилхолином – медиатором в постганглионарных синапсах, передающим возбуждение в различные отделы нервной системы;
- препаратов, препятствующих развитию воспалений (лекарства на основе серебра, азотнокислого висмута, жженой магнезии).
В некоторых случаях показан прием нейролептиков, антигистаминных и седативных медикаментозных средств. Пациентам рекомендовано дробное питание.
Врачи-гастроэнтерологи советуют полностью исключить копченые, острые, слишком соленые продукты, провоцирующие повышенную секрецию соляной кислоты.
Чтобы полностью вылечить болезнь, приходится прибегать к оперативному вмешательству. Если грыжа достигает угрожающих размеров и выявлены признаки ущемления внутренних органов, пациенту назначается операция.
Клиническая симптоматика
Половина случаев заболевания характеризуется отсутствием симптомов или же невыраженными клиническими проявлениями. Это касается ГПОД небольших размеров. Чем больше по величине грыжевое выпячивание, тем более выраженная симптоматика наблюдается.
Для заболевания характерен болевой синдром, однако его локализация может быть различной. Помимо эпигастральной области (область «солнечного сплетения»), болевые ощущения могут сосредотачиваться за грудиной с иррадиацией в спину и между лопатками (имитируя сердечный приступ) или маскировать болезнь под панкреатит (носить опоясывающий характер).
Какие же признаки болевого синдрома указывают на наличие ГПОД?
- Появление болевых ощущений после принятия пищи, подъема тяжестей, при вздутии живота и принятии горизонтального положения тела, при наклоне туловища вперед.
- Улучшение состояния после рвоты, отрыжки, выпитой воды или при принятии вертикального положения тела.
Симптомы, сопровождающие выраженный болевой синдром при ущемлении грыжи:
- тошнота;
- усиление частоты дыхательных движений;
- рвота с прожилками крови;
- учащение частоты сердечных сокращений;
- синюшность кожи и слизистых;
- понижение артериального давления.
Иногда ГПОД является причиной нарушения ритма сердечной деятельности. Это надо учитывать при длительном и безуспешном лечении у .
Частой спутницей ГПОД считается (), которая провоцирует появление нового симптомокомплекса, возникающего вследствие нарушения пищеварения:
- трыжка воздухом, съеденной пищей или желчью.
- Срыгивание, которому не предшествует тошнота. Симптом возникает при горизонтальном положении тела ночью, вслед за плотным ужином и может привести к развитию осложнений в виде заболеваний бронхолегочной системы.
Другие характерные для ГПОД клинические проявления:
- Дисфагия — специфический симптом, характеризующийся нарушением продвижения пищи по пищеводу после глотания. Провоцируют данную жалобу употребление горячей или холодной воды, проглатывание плохо пережеванного пищевого комка или большого количества жидкости, а также стрессовые факторы.
- Выраженная изжога.
- Стойкая икота.
- Жжение в языке.
- Сиплый голос.
Причины
несколько факторов:
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы: связка Морозова-Саввина и мышечно-сухожильная мембрана Бертелли-Лаймера. Они нередко с возрастом теряют свою упругость и уже не справляются с возложенной на них задачей. Это ведет к нарушению работы нижнего пищеводного клапана (сфинктера). Кроме того, имеют место возрастные изменения в мышцах, которые образуют пищеводное отверстие диафрагмы. В результате они расслабляются, приводя к расширению самого отверстия и формированию грыжевых ворот. Нередко с возрастом происходит резорбция (рассасывание) жировой ткани под диафрагмой. Именно эти причины и объясняют частое формирование грыжи пищеводного отверстия диафрагмы у лиц старше 60 лет. Однако в некоторых случаях эти же моменты могут привести к образованию грыжи и у молодых людей. Например, у малотренированных.
- Генетическая предрасположенность к формированию грыжи пищевода: врожденная слабость соединительной ткани (синдром Марфана, плоскостопие и другие.). Поэтому нередко грыжа пищевода сочетается с бедренной или паховой грыжей. Сюда же можно отнести и астеническое телосложение (длинные конечности, тонкая кость, слабо развитая мускулатура), которое также наследуется.
- Систематическое или внезапное повышение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы. В результате некоторые внутренние органы или их части выходят в грудную клетку. Наиболее частые причины повышения внутрибрюшинного давления
- выраженное вздутие живота (метеоризм)
- беременность (особенно повторная) или тяжелые роды
- скопление свободной жидкости в брюшной полости (асцит), которое имеет место при циррозе, сердечной недостаточности или злокачественных новообразованиях
- длительный и упорный кашель при заболеваниях дыхательных путей (например, при хронической обструктивной болезни легких грыжа формируется в 50% случаев)
- чрезмерная физическая нагрузка (поднятие тяжестей) или тяжелый физический труд, особенно при слабости мышечно-связочного аппарата пищевода и диафрагмы
- неукротимая рвота
- тяжелая степень ожирения
- хронические запоры
- частое переедание
- Чрезмерное подтягивание пищевода кверху, которое возникает по двум причинам:
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Кастена, для которой характерно сочетание язвы двенадцатиперстной кишки, хронического холецистита, а также грыжи пищевода.
- Сайнта, включающая в себя хронический холецистит, грыжу пищевода и дивертикулез кишечника (образование в стенке кишечника выпячиваний размером один-два сантиметра).
- Укорочение пищевода за счет рубцовых изменений, которые чрезмерно подтягивают его кверху в грудную полость. Нередко рубцы образуются после химических или термических ожогов, на фоне пептической язвы пищевода (язва, возникшая в результате агрессивного воздействия желудочного сока) и некоторых других заболеваний. Как видите, болезни желудочно-кишечного тракта довольно часто приводят к формированию грыжи пищевода. Причем существует закономерность: чем более длительно протекает недуг, тем вероятнее всего образуется грыжа.
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Травмы иногда становятся причиной образования грыжи пищевода:
- открытые повреждения диафрагмы — когда ранящий снаряд (нож, пуля, заточка) повреждает её, проникая через грудную клетку или брюшную полость
- закрытые повреждения диафрагмы возникают при тупых травмах живота (ушиб брюшной стенки с повреждением или без повреждения внутренних органов), а также при внезапном повышении внутрибрюшинного давления.
- Врожденная аномалия развития: короткий пищевод или «грудной желудок». При этой патологии желудок или только его верхняя часть находится в грудной полости, а пищевод в него входит высоко над диафрагмой. Этой патологией занимаются детские хирурги. Кроме всех перечисленных причин необходимо учитывать еще и тот факт, что тонус нижнего пищеводного сфинктера понижает кофеин, никотин, некоторые гормоны и лекарственные препараты.
Диагностика
Опрос пациента
опрашивает больного,
- боль в верхней трети живота и за грудиной
- изжога
- тошнота и рвота
- жжение языка
- отрыжка
- частая и упорная икота
- срыгивание при наклонах туловища
Инструментальная диагностика грыжи пищевода
Как подготовится к инструментальным исследованиям?Фиброгастродуоденоскопия (ФГДС)Зачем назначается? Методика проведения Признаки, косвенно свидетельствующие о наличии грыжи пищевода
- уменьшение расстояния от передних резцов до нижнего пищеводного сфинктера
- уменьшение длины брюшного отдела пищевода
- наличие грыжевой полости
- слабость нижнего пищеводного сфинктера или его неполное смыкание
- заброс желудочного содержимого в пищевод
- сглаженность угла Гиса (угол между пищеводом и внутренней стороной желудка)
- уплощение складок клапана Губарева, которые находятся в желудке в области впадения в него пищевода
- замещение клеток слизистой нижней трети пищевода клетками, которые характерны для слизистой кишечника (пищевод Баррета)
Рентгенологическое исследование Проводиться всем больным, у которых имеется подозрение на хиатальную грыжу. Оно позволяет оценить состояние верхнего отдела желудочно-кишечного тракта: пищевода, желудка и двенадцатиперстной кишки. Зачем назначается? Для выявления грыж пищевода, язв, сужений, рефлюкс-эзофагита (воспаление пищевода, вызванное рефлюксом) и его выраженности, недостаточности нижнего сфинктера пищевода. Методика проведения Вначале пациента укладывают и закрепляют на трохоскопе (специальный стол для исследований) в положении на спине, далее переводят стол в вертикальное положение. После чего выполняют обзорную рентгенографию грудной брюшной полости, чтобы увидеть, где находится желудок. Затем больному предлагают выпить бариевую взвесь и переводят его в положение Тренделенбурга: на спине с приподнятым ножным концом стола под углом 40о. Далее врач на экране монитора отслеживает движение бариевой взвеси, производя серию снимков. При необходимости во время исследования проводят приемы, способствующие повышению давления в брюшной полости. Например, массируют переднюю брюшную стенку. Признаки, свидетельствующие о наличии грыжи пищевода:
- орган или часть органа, проникшего в грудную полость
- слабость нижнего пищеводного сфинктера или его неполное смыкание
- отсутствие или сглаженность угла Гиса
- повышенная подвижность нижней трети пищевода
- обратные движения пищевода в сторону глотки («танец глотки»)
- отек кардии и верхней трети желудка
Суточная РН–метрия (определение кислотности) пищевода и желудка Назначается для определения частоты, а также особенностей заброса желудочного содержимого в пищевод. Кроме того, исследуется желудочный сок, что дает возможность определить кислотообразующую функцию желудка
Что важно для дальнейшего лечения язвы или гастрита (если они имеются). Исследование проводится при помощи специальной аппаратуры, которая включает в себя:
- ноутбук
- регистрирующий блок
- программное обеспечение
- трансназальный зонд, несущий в себе несколько измерительных электродов, которые фиксируют изменения кислотности
Методика проведения
Грыжи диафрагмы — разновидности и как образуются
Чисто анатомически диафрагма является мышечной единицей, отвечающей за дыхание и являющейся его основой. Если в ней появляется отверстие либо один из участков становится слишком тонким, то органы могут попадать или выпячиваться в одну из полостей. Такое выпячивание носит название «диафрагмальная грыжа».
Коварна грыжа диафрагмы тем, что органы, попавшие в полость груди, мешают нормальной работе сердца и лёгких. Кроме того, органы пищеварения, попавшие в кольцо, могут быть зажаты, что вызовет их функциональную несостоятельность.
Как образуется грыжа?
Прежде чем обсуждать признаки диафрагмальной грыжи, нужно разобраться с особенностями её возникновения. Диафрагма имеет в своей структуре две составляющие: сухожильную, находящуюся в центре, и мышечную, расположенную по окружности. Сквозь сухожильную часть проходит полая вена к сердцу, а через мышечную — пищевод.
Оба отверстия являются слабыми местами диафрагменного купола. Например, через пищеводное отверстие желудок и кишечник могут попасть в грудную полость. Вообще, пищевод, конечно же, имеет свой связочный аппарат, довольно серьёзный, но в случаях его ослабления возможны подобные происшествия.
Ещё одна особенность строение диафрагмы состоит в её разделении на грудинную, рёберную и поясничную части. В местах их соединения получаются незначительные по величине треугольные промежутки, они также могут стать воротами, в которые грыжа диафрагмы спокойно пройдет.
Разновидности грыж
Существует две основные разновидности грыж:
- Травматические, возникающие в результате разного рода ранений и вмешательств оперативного характера.
- Нетравматические, появляющиеся без участия инородных факторов.
Диафрагмальные грыжи делятся ещё на два типа:
- Грыжи бывают истинными, если имеют в своей структуре грыжевой мешок. Он представляет собой плёнку брюшинного или плеврального происхождения, в которую заключены кишечник, желудок и т. д.
- Грыжи могут быть ложными, то есть без грыжевого мешка. Сами органы просто попадают в отверстия. Чаще всего образованию ложных грыж подвержены начальные отделы пищевода.
Что касается исключительно нетравматических грыж, то они могут быть:
- Врождёнными, то есть являющимися своеобразной патологией развития ребёнка.
- Невропатическими, появление которых обычно связано с нарушением нервной регуляции какого-либо участка диафрагмы, что приводит к его чрезмерной релаксации и истончению.
- Грыжами физиологических отверстий, о которых уже было сказано выше.
Диафрагмальная грыжа имеет разнообразные симптомы в зависимости от локализации. Но их нельзя назвать строго специфичными, они просто влияют на тактику дальнейшего лечения.
Симптоматика
Специфическим клиническим признаком данного патологического процесса считается болевой синдром. Боль возникает:
- при рефлюксе, который в обязательном порядке будет сопровождать диафрагмальную грыжу;
- при проникновении части желудка в грудную полость, так как сдавливаются его нервные окончания;
- из-за систематически проявляемого рефлюкса стенки пищевода растягиваются, что приводит к сдавливанию нервных окончаний;
- из-за спазмов пищевода.
Характеризуется болевой синдром следующим образом:
- тупая, умеренного проявления — сильные боли при таком заболевании отмечаются крайне редко;
- локализуется в верхней части загрудинной области;
- распространяется вдоль пищевода, иногда отдает в области между лопаток.
Проявляется:
- после приема пищи;
- при вздутии живота;
- после кашля;
- после физической нагрузки.
Как правило, после отрыжки, глубокого вдоха или принятия вертикального положения боль исчезает.
Признаки диафрагмальной грыжи следующие:
- отрыжка после употребления пищи;
- диафрагмальная грыжа у детей до года — срыгивание во время кормления;
- боль в момент проглатывания пищи — больному нужно часто запивать еду;
- изжога и отрыжка;
- жжение в области языка;
- неприятное давящее ощущение в загрудинной области;
- твердая пища проходит по пищеводу легче, чем жидкая или полужидкая.
Отрыжка характеризуется следующим образом:
- проявляется сразу после приема пищи — не имеет значения, жирное или постное было блюдо;
- во время отрыжки во рту присутствует кислый, крайне неприятный запах.
Срыгивание при грыже характеризуется следующим образом:
- может беспокоить больного ночью — так называемый «синдром мокрой подушки»;
- проявляется после приема пищи, если человек сразу принимает вертикальное положение;
- срыгивается небольшой объем содержимого желудка, но при особо тяжелом течении патологии возможна рвота.
Следует отметить, что в большинстве случаев симптомы диафрагмальной грыжи выражаются в латентной форме или вовсе отсутствуют. Даже если и отмечаются некоторые из вышеуказанных симптомов, достаточно часто это списывается на незначительные нарушения в работе желудочно-кишечного тракта, что и приводит к запоздалой постановке диагноза или вовсе к его отсутствию.
Методы лечения
Образование пищеводных грыж в отверстиях диафрагмы требует хирургического лечения, так как имеющиеся медикаментозные методы не могут обеспечить выздоровление, а только временно убирают имеющиеся симптомы. Раннее проведение операции после диагностирования грыжи – залог положительного течения послеоперационного периода и снижение риска развития рецидивов и различных осложнений. Как правило, подобное оперативное лечение выполняется в плановом порядке после тщательного обследования больного и проведения предоперационной подготовки.
Во время операции производится возвращение органов брюшной полости «на место», а также пластика пищеводного отверстия диафрагмы. Последний пункт наиболее важен, так как позволяет избежать повторных рецидивов.
Помимо хирургического лечения, очень важно изменить образ жизни больного и назначить вспомогательные лекарственные средства. https://www.youtube.com/embed/SUL3FLDNaEI
Образ жизни и диета
Любой пациент с диафрагмальной грыжей пищевода, как правило, имеет и ряд сопутствующих заболеваний пищеварительного тракта, таких как язвенная болезнь желудка и двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь и рефлюкс-эзофагит. Данные состояния, ухудшающие течение грыжи пищевода, нуждаются в коррекции. С этой целью больному дают следующие рекомендации:
- Исключить из своего рациона все продукты, которые могут длительное время задерживаться в желудке или же приводить к повышенному газообразованию: бобовые культуры, жирная пища, капуста, грибы.
- Убрать из пищи все продукты, повышающие кислотность желудочного сока, то есть острую и жареную пищу, кофе, крепкий чай, пряности и специи.
- Полностью отказаться от употребления спиртных напитков и курения.
Использование лекарственных средств
Помимо изменения образа жизни и рациона питания, всем больным назначают лекарственные препараты, способствующие снижению уровня кислотности желудочного сока и обеспечивающие защиту слизистых оболочек пищевода и желудка. К таким средствам относят:
- Антацидные препараты (Алмагель, Маалокс), покрывающие слизистую оболочку тонким защитным слоем и обеспечивающие нейтрализацию соляной кислоты в составе желудочного сока.
- Ингибиторы протонной помпы (Омез, Рабепразол) и блокаторы Н2-гистаминновых рецепторов (Ранитидин) снижают уровень кислотности и агрессивность желудочного сока за счет снижения выработки соляной кислоты.
- Прокинетики (Ондансетрон, Домперидон) облегчают прохождение пищи через пищевод и желудок, препятствуя их растяжению и образования грыжевого мешка.
Препараты для консервативного лечения ГПОД
Грыжи пищеводного отверстия диафрагмы встречаются очень часто, и в большинстве случаев длительное время протекают без каких-либо явных симптомов. Поэтому, появление любых жалоб на работу верхних отделов пищеварительной системы (изжога, нарушение глотания, боли за грудиной) должно сопровождаться обращением за медицинской помощью к своему лечащему врачу. Ранняя диагностика и адекватное лечение позволяют быстро избавиться от всех симптомов и предотвратить их появление в дальнейшем.
Жалобы и симптомы
Симптомы грыжи пищевода зависят от механизма ее возникновения (травматическая или нет), времени возникновения (острое или хроническое течение), с ущемлением или без.
При остром возникновении неосложненной грыжи пищевода появляются следующие симптомы:
Болевые ощущения за грудиной, усиливающиеся при любом мышечном напряжении и кашле.
Одним из проявлений заболевания являются боли за грудиной
- Изжога и чувство дискомфорта в нижней части грудной клетки, что связано с забросом желудочного сока в пищевод. Изжога становится интенсивнее после приема пищи и в положении больного лежа.
- Отрыжка кислым характерна для всех больных с пищеводными грыжами диафрагмы, и связана с попаданием желудочного сока в ротовую полость. Особенно часто больные ощущают кислый привкус после сна.
- Нарушения глотания, ощущение «комка» за грудиной при питье воды или употреблении жидкой пищи. При этом твердая пища спокойно проходит через пищевод и не вызывает указанных симптомов.
- В связи с нарушением продвижения пищевого комка может возникнуть вздутие живота и метеоризм.
- Пациенты жалуются на кашель, связанный со сдавлением легких грыжевым мешком.
- В случае возникновения больших грыж, больные жалуются на одышку, тяжесть дыхания и другие симптомы поражения дыхательной системы.
- После приема пищи ощущается сердцебиение или «трепыхание» сердца.
- Возможно появление урчания или «бульканья» в грудной клетке.
При хроническом течении грыж диафрагмы длительное время пациент не испытывает какого-либо дискомфорта и не предъявляет жалоб. Однако, при прогрессировании заболевания появляются симптомы описанные выше.
Одно из грозных осложнений любой грыжи – ущемление грыжевого мешка в измененном анатомическом отверстии. При этом появляются следующие симптомы:
- Возникает сильный болевой синдром в грудной клетке, как правило, слева, что может быть неправильно интерпретировано как приступ стенокардии или развивающийся инфаркт миокарда.
- Наблюдается тошнота, возможно со рвотой.
- Развивается вздутие живота с развитием клиники кишечной непроходимости.
При подозрении на ущемление грыжи пациенту необходима срочная госпитализация
Развитие ущемления требует немедленной госпитализации и оказания медицинской помощи в условиях медицинского стационара.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
- клиническое и рентгенологическое обследование;
- фиброэзофагогастродуоденоскопия (ФЭГДС);
- эзофаготонометрия;
- pH-метрия пищевода и желудка;
- УЗИ брюшной полости.
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС.
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
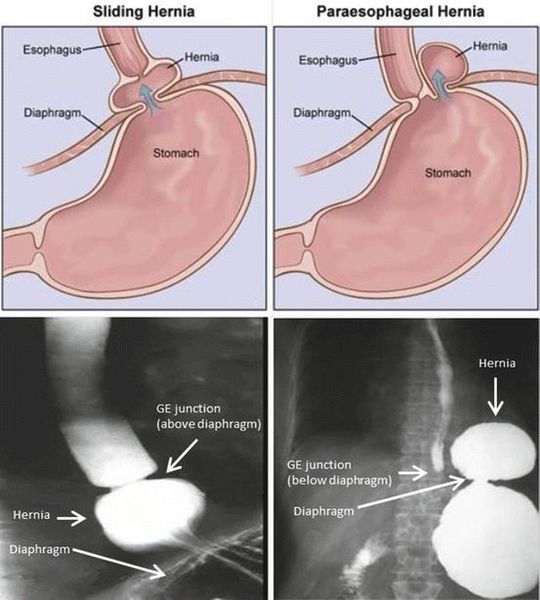
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
- использовании гибкой волоконной оптики и создании эндоскопических приборов — фиброгастроскопов;
- высокой разрешающей способности этих приборов с возможностью проводить исследования при визуализации изображения на мониторе;
- малоинвазивности эндоскопической диагностики;
- минимальном проценте возникающих осложнений;
- отсутствии необходимости специальной подготовки пациента, проводимой перед началом эндоскопических исследований;
- амбулаторном характере способов эндоскопической диагностики.
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
- уменьшенное расстояние от передних резцов до кардии;
- уменьшенная длина абдоминального отдела пищевода;
- грыжевая полость;
- “второй вход” в желудок;
- зияние (раскрытие) кардии или её неполное смыкание;
- пролапс (выпячивание) слизистой желудка в пищевод;
- рефлюкс (обратный ток) содержимого желудка в полость пищевода;
- сегментарная дилятация (расширение) пищевода в области девятого сегмента;
- отсутствующая, слабо визуализирующаяся или размытая Z-линия;
- уплощённая складка кардиоэзофагального перехода, обнаруженная во время инверсионного осмотра кардии;
- сглаженый угол Гисса, также обнаруженный во время инверсионного осмотра кардии.
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение народными средствами
Фитотерапию проводить лучше сборами и отварами. Все травы можно собрать самостоятельно или приобрести в аптечных сетях.
Для первого сбора понадобятся в высушенном виде травы: листья мать-и-мачехи, мяты перечной, одуванчика, корень дягиля. Каждого препарата в среднем по 30 грамм.
Смешать ингредиенты, залить тёплой, до 80 градусов, водой 500 мл, накрыть крышкой, настоять 2-3 часа. Пить по 150 мл 4 раза в день.
Ромашковый чай облегчает симптоматику, снимает воспаление. Цветки ромашки высушить, измельчить. 1 чайную ложку сбора залить кипятком, настоять 30 минут, процедить, пить как чай. Готовый чай продаётся в аптеках.
Сухой сбор. Понадобятся: льняное семя, корень алтея, плоды аниса. Всё высушить, взять равные пропорции, перетереть в кофемолке. Употреблять по 1 чайной ложке сухой смеси 3 раза в день.






