Скрининг 3 триместра
Содержание:
- Как проводится исследование
- Биохимический скрининг
- Когда делают 3 скрининг при беременности
- Причины и последствия отклонений от нормы
- Во сколько недель беременности делают первый скрининг?
- Сроки проведения
- Оценка функционального состояния плода
- Во сколько недель делают 3-й скрининг
- Чего стоит опасаться, или отклонение от нормы
- Перечень обследований и как их проводят
- Расшифровка — среднестатистические нормы
- Подготовка
Как проводится исследование
УЗИ плода, матки и провизорных органов (к ним относится плацента, пуповина, околоплодные воды) выполняется трансабдоминально. Женщина ложится на кушетку на спину, ноги кладет горизонтально или держит колени согнутыми. Доктор водит по животу и бокам обычным датчиком, далее аппарат получает информацию, анализирует ее и дает результат.
Допплерография проводится благодаря поверхностному УЗ-датчику. Доктор водит им по животу женщины, предварительно нанеся специальный гель, помогающий проходить сигналу. Обычно допплерография выполняется сразу после УЗИ.
КТГ при скрининге третьего триместра выполняется определенным образом:
- женщина усаживается в кресло или располагается на кушетке;
- к животу крепятся 2 датчика – один правее или левее пупка (он будет определять сердцебиение ребенка), второй внизу живота (нужен для отслеживания сократимости мышц матки в ответ на шевеление);
- в руки беременной дается специальный пульт с кнопкой, которую женщина должна нажимать при ощущении шевеления.
Все это помогает понять, насколько выражена активность плода, определить количество сердцебиений, их ритмичность, отследить реакцию матки на движение малыша.
При проведении КТГ существуют специальные критерии, их соблюдение является сигналом к завершению обследования. Это специфические показатели, которые нужны доктору для оценки самочувствия ребенка. Они основаны на количестве шевелений, динамике изменения сердцебиения, мышечных сокращений, поэтому время проведения анализа зависит от того, спит малыш или бодрствует. Максимальный период, на который рассчитано одно обследование, – 40 минут.
Для этого женщину просят:
- легко ущипнуть или погладить живот;
- съесть сладкое;
- встать, походить.
Кровь на биохимический анализ берется в процедурном кабинете. Забор производится стандартно – из вены.
К просмотру видео по теме:
Биохимический скрининг
Биохимический скрининг назначается только при наличии показаний у беременной. Метод основан на том, что во время беременности организм женщины вырабатывает специфические белки, содержание которых изменяется в ходе беременности. Специфические белки носят название:
- ассоциированный с беременностью протеин-А плазмы (Pregnancy-associated Plasma Protein-A; РАРР-А);
- хорионический гонадотропин человека (ХГЧ);
- альфафетопротеин (АФП).
При выявлении отклонений в этих показателях, дополнительно может быть назначен анализ крови на плацентарный лактоген и свободный эстриол.
Для определения содержания белков у беременной женщины набирают 10–20 мл венозной крови и с помощью реагентов определяют концентрацию веществ. К сдаче анализа крови женщине необходимо заранее подготовиться, соблюдая все вышеописанные правила.
Оценка результатов
Нормы данных показателей высчитываются в зависимости от срока беременности и оценку результатов должен проводить только опытный доктор. Скрининг может выявить такие заболевания, как синдром Дауна, Шершевского-Тёрнера, Эдвардса.
Таблица: нормы показателей в зависимости от срока беременности
| Срок беременности, в неделях | ||||||
| Показатель | 30–31 | 32–33 | 34–35 | 36–37 | 38–39 | 39–40 |
| РАРР-А, мЕд/мл | 1,47–8,54 | |||||
| ХГЧ, мЕд/мл | 10000–60000 | |||||
| АФП, Ед/мл | 100–250 | |||||
| Плацентарный лактоген, мг/л | 3,2–10,1 | 3,2–10,1 | 4,0–11,2 | 4,0–11,2 | 4,0–11,2 | 4,4–11,7 |
| Свободный эстриол, нг/мл | 2,4–9,9 | 2,6–11,4 | > 3,0 | > 4,7 | > 6,6 | > 7,3 |
Когда делают 3 скрининг при беременности
Обследование входит в перечень обязательных медицинских процедур, которые должна пройти будущая мама после 28 недель беременности. На каком сроке какие процедуры будут проводиться, расскажет врач, так как с приближением родов используются разные методы диагностики.
Посещать врача нужно каждые две недели. На каждом приеме специалист будет оценивать развитие младенца и здоровье женщины. Врач измеряет:
• окружность животика;
• высоту дна матки;
• ощупывает живот для определения тонуса матки;
• контролирует биение сердца младенца с помощью специальной трубки — стетоскопа.
Данные записывают в карточку беременной и сравнивают на каждом приеме. Фиксация и оценка результатов позволяет врачу контролировать здоровое течение беременности, а если какие-то показатели кажутся подозрительными, назначить дополнительное обследование.
С 36 недели посещать гинеколога нужно каждую неделю. Протокол обследования при физиологичном течении беременности не меняется
А наблюдения врача приобретают исключительную важность. Ведь с каждым днем малыш растет, что отражается на самочувствии будущей мамы
В третьем триместре вес плода еженедельно увеличивается на 200-300 граммов. Матка давит на внутренние органы женщины, потому регулярные позывы к мочеиспусканию, тяжесть в ногах и отеки, боль в спине — частые спутники беременных в этот период
При этом важно не допустить развития патологий: предлежания плаценты, преэклампсии. Или выявить их раннем этапе, чтобы снизить риск опасных последствий для мамы и малыша.
Причины и последствия отклонений от нормы
Патологии, которые возможно обнаружить в третьем триместре гестации:
- маловодие или многоводие. Многоводие может стать причиной плацентарной недосточности, преждевременных родов, гипоксии плода, отслойки плаценты и задержки внутриутробного развития. При маловодии может наблюдаться кислородное голодание плода, а также оно чревато преждевременным родоразрешением. Причинами многоводия могут стать инфекции либо сахарный диабет, маловодия — пороки развития органов плода, в частности, почек, бактериальные инфекции, повышенное артериальное давление, многоплодная беременность;
- преждевременное старение плаценты. Оно может стать причиной гипоксии плода и задержки внутриутробного развития. Возникает данное осложнение в результате курения матери, почечной или сердечной недостаточности, внутренних инфекций, резус-конфликта;
- слишком высокие или низкие показатели толщины плаценты (гиперплазия и гипоплазия соответственно). Если наблюдается нехарактерное для данного срока увеличение плаценты, то малыш испытывает дефицит полезных веществ, что может спровоцировать пороки внутриутробного развития. Чаще всего «стимуляторами» данного состояния выступают инфекционные заболевания, сахарный диабет, гестоз и резус-конфликт. При «недоразвитости» плаценты также наблюдается слабое поступление полезных веществ к плоду, поэтому ребёнок может испытывать кислородное голодание. При своевременной диагностике и терапии можно избежать негативных последствий. Но нелечение гипоплазии чревато летальным исходом для плода. Причины возникновения гипоплазии:
- генные аномалии в развитии плода;
- инфекционные заболевания матери;
- гестоз;
- вредные привычки;
- резус-конфликт;
- короткая шейка матки. В этом случае речь идёт о истмико-цервикальной недостаточности, которая в некоторых случаях требует установки пессария. Данная проблема чревата преждевременным родоразрешением. Причины развития патологии:
- особенности строения детородных органов женщины;
- гормональный сбой;
- аборты в анамнезе;
- травмы шейки матки.
- превышение показателей окружности живота над показателями объёма головы свидетельствуют о патологиях развития печени крохи;
- укороченная кость бедра может свидетельствовать о карликовости. Причинами развития патологий конечностей малыша могут быть:
- наследственные факторы;
- генетические сбои;
- перенесённые женщиной заболевания в период гестации;
- вредные привычки и тяжёлые условия труда;
- задержка внутриутробного развития плода, которая развивается в результате нарушений функций плаценты и кровотока в пуповине;
- учащение и замедление сердечного ритма малыша свидетельствуют о кислородном голодании;
- низкое предлежание плаценты. Эта патология может стать причиной отслойки плаценты и преждевременных родов;
- повышенный ХГЧ и пониженный АФП косвенно сигнализируют о синдроме Дауна;
- пониженный ХГЧ и АФП могут свидетельствовать о синдроме Эдвардса.
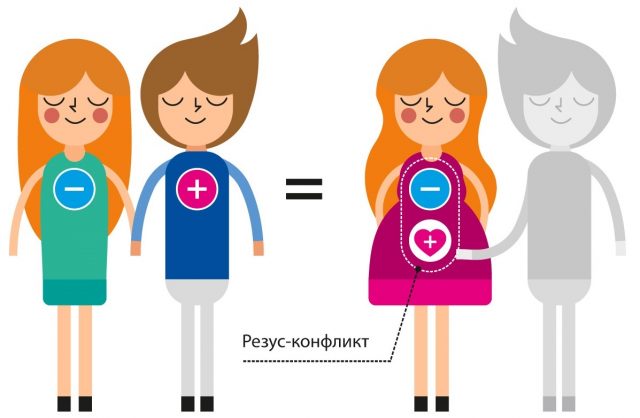
Антитела, вырабатываемые организмом матери при резус-конфликте, оказывают негативное влияние на здоровье и развитие плода
Во сколько недель беременности делают первый скрининг?
Первый скрининг делают на 11-12 неделе беременности. В это время проводят такие исследования:
- УЗИ. Это исследование проводится с целью определения точного срока беременности и наличия аномалий развития у плода. В это время меряют толщину воротникового пространства. При показателях больше 2 мм, назначают дополнительные исследования.
- Анализ крови на ХГЧ и РАРР-А. Эти показатели позволят определить нет ли аномалий развития у плода и как хорошо протекает беременность. Этот тест называется двойным.
- Анализ мочи и крови. Для постановки на учет необходимо сдать еще массу анализов. Это исследования на ВИЧ, сифилис и генитальные инфекции. Нередко женщины считают эти исследования первым скринингом, но на самом деле это не так. Обычно постановка на учет совпадает с первым скринингом.

Сроки проведения скринингов
Сроки проведения
Третье исследование назначается на период с 30 по беременности. Наиболее часто акушеры-гинекологи стараются отправить беременную на обследование на сроке с по 34 неделю. Это время негласно считается наиболее подходящим. Сроки обусловлены особенностями протекания беременности и развитием малышей.
Именно после тридцатой недели, когда вес плода существенно увеличивается, а места в матке для кульбитов и других движений остается немного, резко увеличивается риск нарушения маточно-плацентарного кровообращения. Сама плацента начинает «стареть» также после , и от темпов ее старения будет напрямую зависеть благополучие ребенка.
— подходящее время, чтобы оценить состояние сердца и сосудов малыша, определить степень зрелости его легких, готовности головного мозга «взять контроль и управление на себя». Если в процессе прохождения предыдущих скрининговых исследований были выявлены какие-то отклонения, сейчас самое время, чтобы оценить динамику.
Если у малыша были обнаружены пороки развития внутренних органов, именно третий скрининг, проведенный на аппарате экспертного уровня, поможет детским врачам-неонатологам принять решение о том, как оказать малышу помощь сразу после появления на свет.
Оценка функционального состояния плода
Помимо изучения строения тела плода следует определить его параметры жизнедеятельности, такие как сердцебиение и дыхание. Когда наступает время третьего скрининга, норма частоты сокращений сердца лежит в пределах 110-150 уд/мин. Опасными являются низкие значения ЧСС (менее 100 уд/мин.). Это может свидетельствовать о наличии врожденных пороков сердечно-сосудистых структур.
- увеличение ЧД более 100/мин.;
- уменьшение ЧД менее 15/мин;
- апноэ – отсутствие дыхательных движений, при которых грудная клетка плода патологически расширяется.
Каждое из них свидетельствует об осложненном течении беременности, когда происходит нарастание гипоксии плода. Дополнительный признак – наличие судорожных движений ребенка при ультразвуковом исследовании.
В некоторых случаях, делают доплерометрию маточно-плацентарного круга кровообращения и собственно плодных кровеносных сосудов. Это позволяет оценить наличие ишемии (недостаточного притока крови) у ребенка и своевременно выбрать правильную лечебную тактику.
Во сколько недель делают 3-й скрининг
Обычно стандартный третий скрининг назначается между 30-й и 36-й гестационными неделями, при этом идеальным временем считается отрезок с 32-й по 34-ю неделю. Большинство органов плода к этому времени уже сформировано, постоянно увеличиваются его вес, рост, нарастает объем околоплодных вод, поэтому младенец с большой вероятностью сохранит занимаемое положение в матке (головное либо тазовое предлежание) до самых родов. Именно на указанном сроке основные формы диагностики (ультразвуковое исследование и биохимический тест крови) будут наиболее информативными. Тогда же лучше пройти и дополнительные обследования.
Вовсе не обязательно все делать в один день. Процедуры можно распределить в указанном промежутке времени, особенно, при плохом самочувствии. Это позволит снизить нагрузку на организм. Главное, помнить, что биохимия сдается не позже 34-й недели гестации, а дополнительные исследования (допплерографию и кардиотокографию) разрешается проводить уже с 28-й недели. Если курирующий гинеколог опасается за здоровье малыша или его матери, направление выписывается не раньше 32-й недели, чтоб не допустить ухудшения или развития осложнений. При экстренных ситуациях (непредвиденный тонус матки, нарушение частоты сердцебиения ребенка) пациентку направляют на третье УЗИ без промедления.

Чего стоит опасаться, или отклонение от нормы
Прежде всего, специальных отметок специалиста, проводившего УЗИ. Хорошо, если в его заключении не указаны аномалии развития или высокий риск каких-либо патологий. Как и в предыдущих случаях, обобщенный коэффициент не должен превышать 1:380. В свою очередь, нормы результатов биохимического теста должны оставаться в пределах 0,5 – 2,5 МоМ, иначе дополнительных консультаций медиков не избежать.

Наряду с этим могут быть диагностированы:
- значительное превышение веса плода – ввиду того, что оно может усложнить родоразрешение, женщине могут назначить повторное УЗИ. Когда его сделают? Скорее всего, ближе к предполагаемому сроку родов;
- низкое предлежание плаценты – это не абсолютный показатель к кесаревому сечению, но серьезная предпосылка;
- ее преждевременное старение – в таком случае беременной могут назначить повторное УЗИ, после которого отправить ее на стимуляцию родовой деятельности, дабы предотвратить гипоксию плода.
- любые нарушения при исследовании с допплером – чаще всего в таких случаях будущей маме назначаются лекарства для улучшения кровоснабжения плода.
Перечень обследований и как их проводят
В схему третьего скрининга входят основное третье УЗИ и дополнительные исследования: допплерография, кардиотокография и биохимический скрининг-тест крови на предмет определения уровней:
- гонадотропина (ХГЧ);
- альфа-фетопротеина (АФП);
- плацентарного соматомаммотропина (лактогена);
- индикатора риска синдрома Дауна.
Допплерография
УЗИ с допплером, или допплерография, проводится по той же схеме, что и обычное ультразвуковое обследование. Часто процедура проходит в том же кабинете и на том же оборудовании. В некоторых случаях допплерометрию проводят одновременно с УЗИ-скринингом, если позволяют характеристики аппарата.
Целью допплерографии является изучение кровообращения между маткой, плацентой, плодом. Оцениваются скорость, характер движения крови, проходимость сосудов. Нормальный кровоток принято считать признаком достаточности насыщения ребенка кислородом, правильности формирования нервной системы, миокарда.
Кардиотокография
Кардиотокография – еще один вид исследований, который входит в третий скрининг. Его цель – по ритму сердцебиения ребенка в спокойствии и движении исключить опасность гипоксии при плацентарной недостаточности или пуповинном обвитии. Тест назначается не раньше 32-й недели, когда плод достигает нужных размеров. Если провести процедуру раньше, она будет недостаточно информативной.
Основу метода составляет все тот же ультразвук, однако при КТГ визуализация изучаемого объекта недоступна, как при стандартном УЗИ-скрининге или его разновидности с допплером. На дисплее отражается график биения сердца, фиксируется его учащение или замедление в зависимости от двигательной активности.
Процедура длится примерно 40 минут. Она проводится на специальном аппарате и происходит так:
- женщина принимает удобное горизонтальное положение (ложится навзничь или на левый бок), освободив область живота;
- к области исследования крепится плоский круглый датчик с помощью специальных ремней. Некоторые приборы оснащены двумя сканерами – для отдельной фиксации сокращений матки и активности плода;
- пациентке выдают пульт, кнопку на котором она нажимает, когда чувствует шевеление плода.
Чтобы спровоцировать движение ребенка, диагност может попросить женщину погладить, ущипнуть живот или выполнить другие действия. Иногда с этой целью беременной предлагают съесть конфету или другую сладость.
Показания для дополнительных исследований
Дополнительная диагностика, включающая допплерографию и кардиотокографию, назначается, если наблюдаются следующие состояния плода:
- пуповинное обвитие;
- нарушение сердечного ритма, возможные патологии сердечно-сосудистой системы;
- отсутствие одной из пупочных артерий;
- подозреваемая патология головного мозга;
- поперечное или косое положение ребенка в матке;
- отставание в росте, обнаруженное на УЗИ;
- предполагаемая задержка психического развития;
- преждевременное старение плаценты, ее предлежание, истончение;
- мало- или многоводие, гестоз.
При наличии жалоб на выделения из цервикального канала гинеколог предложит сдать бактериологический посев мазка.
Анализ крови
Если результаты второй группы обязательных тестов оказались неудовлетворительными или сомнительными, а инвазивные обследования не назначались, скрининг следующего (третьего) триместра дополняется биохимическим тестом крови.
При наличии указанных показаний обязательное обследование, включающее анализ содержания ХГЧ и PAPP-A (белка из семейства альфа2-микроглобулинов, синтез которого усиливается при беременности), дополняется диагностикой уровней свободного эстриола и лактогена. Соответствие всех четырех показателей норме свидетельствует о правильном развитии плода без генных аномалий.
Безусловным показанием для двойного биохимического теста также является достижение пациенткой 35-летнего возраста.
Анализ крови на биохимию сдается натощак.
Дополнительные УЗИ на 35-38-й неделях беременности
Если результаты планового УЗИ, которое входит в 3 скрининг, выявили проблемы в протекании беременности, курирующий акушер-гинеколог вправе назначить повторное обследование на поздних сроках (после 35-й недели).
Расшифровка — среднестатистические нормы
Хоть каждый из методов имеет свои результаты, оценивают их, как и при предыдущих скрининговых исследованиях, только вкупе.
УЗИ
На УЗИ-сканировании параметры увиденного заносятся в отдельную форму – протокол скрининга третьего триместра. Основные сокращения в этом документе расшифровываются так:
- БПР — бипариентальный размер головы;
- ЛЗР — лобно-затылочный размер головы;
- ОГ — окружность головки;
- ОЖ — окружность животика;
- ДБК — длина бедренной кости;
- ДКГ — длина костей голени;
- ДПК — длина плечевой кости;
- ДКП — длина костей предплечья.
Фетометрия малыша — третий скрининг. Ниже приведена таблица, все размеры указаны в миллиметрах:
|
Срок, недели |
БПР |
ЛЗР |
ОГ |
ОЖ |
ДБК |
ДКГ |
ДПК |
ДКП |
|
30 |
75 |
97 |
285 |
264 |
56 |
53 |
53 |
46 |
|
77 |
101 |
294 |
274 |
58 |
55 |
55 |
48 |
|
|
32 |
79 |
104 |
304 |
286 |
60 |
56 |
56 |
49 |
|
81 |
107 |
311 |
296 |
62 |
58 |
58 |
50 |
|
|
34 |
83 |
110 |
317 |
306 |
64 |
60 |
59 |
52 |
|
86 |
112 |
322 |
315 |
66 |
61 |
61 |
53 |
|
|
36 |
88 |
114 |
326 |
323 |
68 |
62 |
62 |
54 |
Если у ребенка все в порядке с внутренними органами, а доктор осматривает сердце, легкие, желудок и кишечник, почки и мочевой пузырь, то в протоколе указывается – «норма» или «осмотрено». «Детское место» при нормальной беременности без осложнений до 35 недели имеет зрелость -1, затем она приобретает вторую степень. Нормальное размещение плаценты в этот период играет важнейшую роль для вынесения вердикта о возможности проведения самостоятельных естественных родов. Плацента и амниотическая жидкость — средние нормальные показатели, ниже приведена таблица:
|
Срок гестации, полные недели |
ИАЖ —индекс амниотической жидкости, мм |
, мм |
|
30 |
145 |
30,48 |
|
31 |
144 |
31,33 |
|
32 |
144 |
32,18 |
|
33 |
143 |
33,04 |
|
34 |
142 |
33,89 |
|
35 |
140 |
34,74 |
|
36 |
138 |
35,59 |
Таблица роста и предполагаемого веса плода (средние значения) выглядит следующим образом:
|
Акушерский срок, нед |
Предположительный вес, гр |
Рост, см |
|
30 |
1500-1650 |
40-42 |
|
31 |
1650 – 1800 |
41- 43 |
|
32 |
1800 – 1950 |
42-43,5 |
|
33 |
1950 -2100 |
43- 44,5 |
|
34 |
2100 -2300 |
44,5 — 45,5 |
|
35 |
2300 – 2500 |
45 — 46,5 |
|
36 |
2500 – 2650 |
46 – 48 |
Отклонения от нормы по УЗИ
Небольшие расхождения между средними нормами, указанными в таблицах и фактическими показателями у женщины, не должны вызывать опасений. В третьем триместре детки растут с разной скоростью, они уже имеют индивидуальную внешность, а потому голова, ноги, руки, живот у одного ребенка могут быть более крупным, чем у другого.
Уменьшение размеров по фетометрии на такое же значение косвенно указывает на отставание в росте и развитии крохи, возможном состоянии гипоксии, резус-конфликта. В некоторых случаях необходима госпитализация или проведение операции кесарева сечения раньше срока, если состояние признано угрожающим для жизни карапуза.
После в стационар под наблюдение до самых родов отправляют беременных с низкой плацентацией и предлежанием этого временного вспомогательного органа, с преждевременным утолщением и старением плацентарных структур, и беременные дамы с выраженным многоводием или маловодием.
КТГ
Показатели расцениваются по следующим нормам:
|
Состояние ребенка |
ПСП (показатель состояния плода) |
ЧСС частота сердечных сокращений (уд. в мин) |
|
Ребенок в порядке (норма) |
До 0,8 |
119-160 — в покое 130-190 — при движении |
|
Возможны некоторые нарушения |
От 1,05 до 2,0 |
100-119 или от 160 и выше |
|
Состояние ребенка тяжелое, возможна угроза жизни |
От 2,01 до 3,0 |
100 и меньше или 180 и выше |
ПСП — показатель состояния плода — главный резюмирующий пункт всего исследования. Его подсчитывает программа на основании данных, полученных за время прохождения диагностики. Превышение нормального значения ПСП (до 0,8) — основание для проведения повторного , возможно, в другом положении тела (если женщина сидела, нужно лечь). Если негативный результат повторяется, то беременную госпитализируют и уже в стационаре проводят дополнительные исследования и принимают решение о выборе дальнейшей тактики действий.
Доплерографическлое исследование (УЗДГ)
Показатели:
| Акушерский срок, нед | Индекс резистентности сосудов | Пульсационный индекс |
| 30 | 0,64 | 0,95 |
| 31 | 0,63 | 0,85 |
| 32 | 0,62 | 0,84 |
| 33 | 0,61 | 0,84 |
| 34 | 0,60 | 0,83 |
| 35 | 0,59 | 0,81 |
| 36 | 0,58 | 0,81 |
Биохимические исследования (30-34 неделя)
Покаатели следующие:
|
Содержание ХГЧ |
Содержание РАРР-А |
Содержание лактогена (ПЛ) |
|
|
2700-78100 |
0,5 — 2,0 Мом, при двойне – до 3,5 МоМ |
100-250 Ед/мл |
3 — 12 мг/л |
Любые отклонения от нормы в лабораторных анализах при беременности могут о многом рассказать опытному врачу, поэтому не стоит пытаться расшифровывать результаты самостоятельно. В третьем скрининге количественному показателю гормонов и белков не придается такого большого значения, как при первом и втором скрининге, а потому и диапазон норм, представленных в таблице, так широк.
Подготовка
Для получения достоверных результатов очень важно правильно подготовиться. Между сдачей биохимических анализов и УЗИ может пройти несколько дней
В этом случае соблюдать все рекомендации следует на протяжении всего периода подготовки ко второму скринингу.
Гиполипидемическая диета поможет в получении более точных результатов. Такое питание полностью исключает любые жирные и жареные продукты. Также ограничивается любая еда, насыщенная холестерином. Соблюдать такую диету следует за 5-7 дней до проведения скрининга. В этом случае результаты исследования будут более достоверными.
Ограничивать белок в своем питании будущим мамочкам не стоит. Он необходим для полноценного роста и развития плода. Перед сдачей анализов им следует выбирать более легкие белковые продукты. К ним относится нежирная птица и белая рыба, постная говядина, индейка. Употреблять свинину и баранину за неделю до похода в лабораторию не стоит.
Акушеры-гинекологи не рекомендуют беременным женщинам накануне проведения исследований как-то существенно менять свой питьевой режим. Особенно не стоит этого делать будущим мамам, страдающим различными отеками. Основное ограничение – перед проведением УЗИ.
Сразу же стоит отметить, что в некоторых ситуациях может потребоваться и наоборот, активное наполнение мочевого пузыря. Обычно это необходимо для выполнения трансабдоминального исследования по определенным медицинским показаниям. Для этого врач порекомендуют будущей мамочке за 1-1,5 часа до исследования выпить 3-4 стакана воды. Обычно такие рекомендации даются до проведения УЗИ.
За 2-3 суток до проведения ультразвукового обследования будущим мамочкам следует ограничить в своем меню фрукты и овощи. Также под ограничение попадают бобовые и все виды капусты. Эти продукты богаты грубой волокнистой клетчаткой, усиливающей газообразование и кишечную перистальтику. Также к появлению газов в кишечнике приводит употребление газированных напитков или даже кваса.
Сдавать анализы крови следует утром. Делать это нужно строго натощак. Врачи давно отметили, что сданные в вечернее время анализы довольно часто становятся не информативными. Вечером накануне сдачи лабораторных тестов следует покушать максимально легко. Утром после пробуждения уже есть нельзя.
Результаты биохимических тестов довольно сильно зависят от воздействия многих факторов. К их искажению может привести даже употребление в пищу морепродуктов, цитрусовых, шоколада и меда. Довольно часто это происходит в тех ситуациях, когда данные продукты употребляются накануне сдачи анализов.
Перед проведением скрининга также не следует посещать специальные занятия или йогу для беременных. Лучше отложить их в этом случае на пару недель. Ежедневные прогулки на свежем воздухе станут для будущих мам отличной альтернативой физическим нагрузкам в этом периоде. Такой променад понравится и будущему малышу. Во время прогулок на воздухе в кровь попадает большое количество кислорода, что является отличной профилактикой развития гипоксии плода.
Исключение психоэмоциональных стрессов – очень важный шаг перед проведением скрининга. Врачи установили, что если будущая мамочка во время вынашивания ее малыша часто волнуется или переживает, то риск развития неврологических нарушений у ее ребенка существенно повышается. Также сильный психоэмоциональный стресс может повлиять на получение достоверных результатов УЗИ. Он провоцирует выраженный спазм кровеносных сосудов, что может отрицательно отразиться на показателях маточно-плацентарного кровотока.






